التخدير
تعريف التخدير
التخدير هو حالة من فقدان الوعي مصطنعة. يتم إجراء التخدير عن طريق إعطاء الدواء ويستخدم لهذا الغرض علاجي و أو التشخيص نفذ الإجراءات دون التسبب في إحساس بالألم.

إجراء التخدير
تنقسم عملية التخدير إلى ثلاث مراحل:
- تحضير المريض للتخدير
- إجراء التخدير
- الاستيقاظ من التخدير والمتابعة.
يشمل التحضير للتخدير (ما يسمى بالتخدير العام) أيضًا مناقشة يجريها طبيب التخدير مع المريض قبل التخدير. يهدف هذا إلى الكشف عن المخاطر المحتملة للتخدير. هذه يمكن على سبيل المثال أمراض القلب السابقة أو أمراض الرئتين. قيم الدم المختلفة مثل يتم فحص تجلط الدم وقدرة الدم على نقل الأكسجين (ما يسمى بمستوى الهيموجلوبين) قبل التخدير. من المهم أن يبلغ المريض طبيب التخدير عن الحساسية الموجودة. ما يلي له أهمية خاصة: تفاعلات حساسية تجاه بعض الأدوية (مثل البنسلين) ، حساسية تجاه منتجات الصويا ، حساسية للبقع. إذا تراجعت محتويات معدة المريض (ما يسمى بالارتجاع) ، على سبيل المثال في الليل ، يجب أن يذكر ذلك أيضًا.
قد تكون مهتم ايضا ب: تخدير عام لعملية ضرس العقل
قبل العملية
من أجل ضمان نوم مريح وكافٍ في الليلة التي تسبق العملية / التخدير ، يمكن وصف حبة نوم. هذا عادة ما يكون مثل البنزوديازيبين تافور (لورازيبام). يمكن تناول دواء آخر على الفور (ولكن على الأقل نصف ساعة) قبل العملية للتهدئة. هذا أيضًا هو البنزوديازيبين ، عادةً دورميكوم (ميدازولام). حتى في حالة وجود حظر صارم على الأكل والشرب والتدخين قبل العملية ، يمكن تناول الأقراص مع رشفات قليلة من الماء.
إذا كان هناك خوف مفرط من العملية ، فيمكن أيضًا تناول الأدوية المثلية مسبقًا ، إذا لزم الأمر ، من أجل ، من بين أمور أخرى ، تخفيف القلق أو التأثير بشكل إيجابي على مخاطر تجلط الدم.
اقرأ المزيد عن الموضوع: تافور إكسبديت
التحضير للتخدير
يجب التخطيط للتخدير بشكل فردي. لهذا الغرض ، عادة ما يتم إجراء مناقشة أولية مع طبيب التخدير والمريض في اليوم السابق للعملية. سيتم توضيح ما إذا كانت هناك حساسية معينة أو أمراض سابقة ويتم إبلاغ المريض بالمخاطر. ثم يبدأ التخطيط الفعلي للعملية.
يقرر طبيب التخدير الدواء ونظام التهوية. قبل التخدير بفترة وجيزة ، يتم إجراء محادثة حول الأمان ، حيث يتم طلب معلومات مهمة مرة أخرى ويتم التأكد من أنها المريض المناسب والعملية الصحيحة.
تبدأ المقدمة فقط بعد هذه المناقشات. تتم الاستعدادات للتخدير عادة بواسطة ممرضة (غالبًا مع تدريب متخصص في التخدير وطب العناية المركزة). الهدف الرئيسي من التحضير قبل التخدير هو مراقبة العلامات الحيوية باستمرار:
يعمل مخطط كهربية القلب باستمرار على استخلاص حركات القلب ، وكفة ضغط الدم الموجودة في أعلى الذراع تقيس ضغط الدم ، كما يوفر مشبك على الإصبع تغذية راجعة مستمرة حول محتوى الأكسجين في الدم
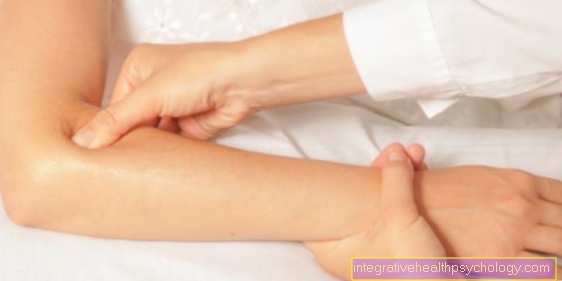
من أجل التمكن من حقن الأدوية والسوائل مباشرة في مجرى الدم ، يجب أولاً ثقب الوريد من أجل إنشاء منفذ وريدي دائم. يحدث هذا غالبًا على كلا الساعدين
تحريض التخدير
يصف تحريض التخدير التحضير للتخدير وحماية وظائف الجهاز التنفسي والدورة الدموية. أثناء العمليات ، يتم هذا البدء في الغرفة أمام غرفة العمليات ويتم إجراؤه بواسطة طبيب التخدير أو طبيب التخدير. ومع ذلك ، في حالات الطوارئ ، يمكن أيضًا القيام بذلك في الشارع بواسطة خدمة الإنقاذ ، ولكن هذا مرتبط بمخاطر أكبر. بادئ ذي بدء ، يتم منح المريض وصولاً وريديًا بحيث يمكن إعطاء الدواء وتوصيل أجهزة المراقبة.
يعطي طبيب التخدير الدواء المخدر تدريجياً. يقع المريض في حالة الشفق وينام. بمجرد توقف تنفسك ، يتولى طبيب التخدير التهوية ويؤمن الممرات الهوائية بأنبوب تهوية في القصبة الهوائية. يمكن الآن لجهاز التنفس الصناعي أن يستمر في التهوية. عند اكتمال التحضير ، يتم دفع المريض إلى غرفة العمليات والاستعداد للعملية.
يبدأ تحريض التخدير بإعطاء الأكسجين النقي ، والذي يستنشقه المريض من خلال قناع لبضع دقائق. نظرًا لأن رئتي المريض لا تمتلئ بالأكسجين لفترة قصيرة بعد النوم بسبب التخدير ، فإن هذه الإدارة للأكسجين النقي تعمل كمخزن.
يتحدث المرء عن الأكسجة المسبقة. أولاً ، يتم حقن مسكن قوي للآلام من خلال القنية الوريدية أثناء التخدير. هذا هو مادة أفيونية المفعول ، وغالبًا ما يكون فينتانيل أو سوفنتانيل. يتم التعبير عن التأثير في البداية من خلال بعض النعاس والنعاس ، والذي يُنظر إليه عمومًا على أنه ممتع. ثم يقوم طبيب التخدير بحقن المخدر الفعلي (ما يسمى منوم) - المخدر الأكثر شيوعًا هو البروبوفول. ثم يحدث النوم في أقل من دقيقة. يتولى طبيب التخدير أو الممرضة التنفس الآن:
لهذا الغرض ، يُضخ الهواء إلى الرئتين عن طريق كيس ضغط من خلال قناع الفم والأنف. إذا لم تكن هناك صعوبات في هذا النوع من التهوية ، يتم حقن ما يسمى بمرخي العضلات. من ناحية ، يسهل هذا التنبيب الذي يليه ، وفي كثير من الحالات ، يجعل العملية أسهل أيضًا ، حيث تكون العضلات أقل توتراً. من أجل ضمان التهوية الميكانيكية أثناء التخدير طوال مدة العملية ، هناك طريقتان بشكل عام لضخ الهواء إلى الرئتين.
من ناحية أخرى ، هناك ما يسمى بالقناع الحنجري ، الذي يغلق مدخل القصبة الهوائية بحلقة مطاطية قابلة للنفخ.
من ناحية أخرى ، هناك أنبوب بلاستيكي (يسمى. الة النفخ) ، والذي يتم إدخاله في القصبة الهوائية عن طريق التنبيب. في حين أن قناع الحنجرة يكون ألطف على البلعوم ، فإن التهوية عبر أنبوب توفر حماية أفضل ضد محتويات المعدة التي تفيض إلى الرئتين.
اقرأ المزيد عن هذا الموضوع على: أنواع التخدير - أيها موجود؟ وتنبيب التخدير
أثناء التخدير
بعد وضع القناع الحنجري أو التنبيب الناجح ، من المهم الحفاظ على النوم (التخدير) أثناء العملية. لهذا الغرض ، يتم استخدام التخدير إما بشكل مستمر عن طريق القنية الوريدية (أيضًا البروبوفول في الغالب) أو يتم إعطاؤه باستمرار في الرئتين عن طريق التنفس. في الحالة الأولى يتحدث المرء عن TIVA (التخدير الكلي في الوريد) ، في الحالة الثانية من التخدير عن طريق الاستنشاق. يشيع استخدام التخدير عن طريق الاستنشاق ديسفلوران, سيفوفلوران و إيزوفلورين. يتم ضمان التحرر من الألم عن طريق الإعطاء المتكرر أو المستمر للمادة الأفيونية عبر القنية الوريدية.
خلال فترة التخدير بأكملها ، يراقب طبيب التخدير الوظائف الحيوية للمريض:
- عمليه التنفس
- ضغط الدم و
- وظيفة القلب.
يمكن تحديد مدى عمق التخدير من خلال التحكم في موجات الدماغ. هنا ، تُستخدم الأقطاب الكهربائية الموجودة على الجبهة والمعابد لاشتقاق موجات الدماغ وبالتالي عمق النوم (ما يسمى بمراقبة BIS).
أثناء تحويل التخدير ، يبدأ المريض في التنفس بشكل مستقل مرة أخرى. في هذه اللحظة يتم سحب الأنبوب أو القناع الحنجري.
في الساعات التي تلي التخدير أو الجراحة ، يتم مراقبة ضغط الدم ومستويات الأكسجين في الدم ونشاط القلب. يحدث هذا في المستشفى في ما يسمى بغرفة الإنعاش.
تحويل التخدير
تحويل المخدر هو أيضًا بداية مرحلة الاستيقاظ.بالنسبة لمعظم الأدوية ، يكفي الانتظار وإيقاف المزيد من الإمداد لعكس التأثير. عادة ما يخطط طبيب التخدير لذلك أثناء مراقبته للعملية ، بحيث يستغرق التعافي وقتًا قصيرًا فقط.
يمكن أيضًا إيقاف بعض الأدوية عن طريق الترياق. هذا يعمل مع المواد الأفيونية وبعض مرخيات العضلات.
عندما يزول تأثير المخدر ، يبدأ الجسم تدريجياً في التحكم في وظائفه ويبدأ تنفسه. يلاحظ طبيب التخدير هذا ويتحدث إلى المريض. بمجرد أن يصبح التنفس كافياً ، يتم سحب خرطوم التهوية ، والذي يحدث غالبًا في غرفة العمليات. في حالات نادرة ، إذا كان التنفس غير كافٍ ، يجب وضع خرطوم تهوية جديد.
ثم يتم نقل المريض إلى غرفة الإنعاش ، حيث يتم إجراء فحص إضافي لوظائف الجسم. يرافق طبيب التخدير عملية إزالة التخدير طوال الوقت ، بحيث يكون التدخل ممكنًا في حالة حدوث مضاعفات. في بعض المرضى ، يستغرق التخلص وقتًا أطول بشكل ملحوظ ، حيث لا يعمل تفكك الأدوية بالسرعة نفسها للجميع.
اقرأ كل شيء عن الموضوع هنا: تحويل التخدير - الإجراء والمدة والمخاطر
وقت الاستيقاظ
يبدأ وقت الاستيقاظ عندما يتم تفريغ التخدير وينخفض تركيز الدواء في الدم. مجموعات التنفس المستقلة ويمكن فتح عينيك عند الطلب. بمجرد إزالة أنبوب التهوية ، يتم إحضار المريض إلى غرفة الإنعاش ويستمر مراقبته عن كثب. ب.
يستيقظ الوعي قليلاً بالفعل في غرفة العمليات ، لكن الأمر يستغرق بضع ساعات للاستيقاظ. يمكن التعامل مع الآثار اللاحقة مثل الغثيان والقيء مباشرة في غرفة الإنعاش ، ويمكن أيضًا تحديد المضاعفات الأكثر خطورة بسهولة.
بعد التخدير العام ، يحدث الارتباك غالبًا ، والذي يُستخدم أيضًا لتحديد وقت الاستيقاظ. ينتهي هذا عندما يكون الشخص المعني موجهًا تمامًا. وهذا يعني أن الشخص المعني يجب أن يعرف اسمه ، وأن يكون قادرًا على تقدير التاريخ ومعرفة مكان وجوده. فقط عندما يتمكن الشخص المعني من الإجابة بأمان على هذه الأسئلة ، سيتم نقله إلى الجناح العادي.
تُستثنى من ذلك العمليات الكبرى المصحوبة بغيبوبة اصطناعية لاحقة ، وغالبًا ما يتم نقل هؤلاء المرضى مباشرةً إلى وحدة العناية المركزة ولا يتم إخراجهم من التخدير إلا بعد استقرار حالتهم الصحية.
آثار التخدير
دائمًا ما يُسبب التخدير العام ضغطًا كبيرًا على الجسم وله بعض الآثار اللاحقة. تعمل أدوية التخدير بشكل مركزي وبالتالي على الدماغ. من النتائج الشائعة للتخدير حدوث ارتباك طفيف بعد الاستيقاظ. في معظم الحالات سينخفض هذا بعد بضع ساعات.
ومع ذلك ، في بعض الأشخاص المصابين ، وخاصة كبار السن ، يمكن أن يحدث الهذيان طويل الأمد ، والذي قد يؤدي في الحالات القصوى إلى الحاجة الدائمة للرعاية.
عند الأطفال ، غالبًا ما يظهر الارتباك في الصراخ والهذيان ، لأنهم لا يستطيعون تقييم الوضع. علاوة على ذلك ، غالبًا ما يشكو الأشخاص من الغثيان والقيء بعد التخدير ، حيث يحاول الجسم التخلص من الأدوية والسموم التي تدخل الجسم بشكل طبيعي عبر الجهاز الهضمي.
هنا يمكنك معرفة المزيد عن: التخدير العام للأطفال
الصداع هو أيضا تأثير شائع نسبيا للتخدير. بالإضافة إلى ذلك ، يمكن أن تؤدي التهوية إلى التهاب الحلق وبحة في الصوت ، حيث يؤدي أنبوب التهوية إلى تهيج الغشاء المخاطي والحبال الصوتية. كما يشتكي بعض المصابين من تساقط الشعر واضطرابات النوم ، والتي يمكن أيضًا أن تعزى إلى الدواء القوي. ستحل معظم التداعيات بسرعة دون مزيد من التدخل.
اقرأ المزيد عن ما يلي هنا: آثار ما بعد التخدير العام
مخاطر ومضاعفات التخدير
لقد حدث الكثير في الطب الحديث منذ أن بدأت العمليات الأولى تحت التخدير. ومع ذلك ، فإن الأساليب الجديدة لا تغير أي شيء بشأن حقيقة أن التخدير من حيث المبدأ غير ضار. لأنه على الرغم من جميع التدابير الاحترازية والتطورات التي حدثت في العقود الماضية ، فإن التخدير يظل تدخلًا طبيًا شديد الخطورة ، حيث لا يمكن استبعاد المخاطر والمضاعفات تمامًا. في جميع أنحاء العالم ، داخل الدول الأعضاء في منظمة الصحة العالمية ، يتم إجراء حوالي 230 مليون عملية سنويًا باستخدام التخدير العام ، والعدد آخذ في الازدياد. مع وجود العديد من العمليات ، لا مفر من حدوث مضاعفات.
تم التحقيق في المضاعفات التي يمكن أن تكون مرتبطة بالتخدير في الدراسات. وجدت دراسة أوروبية 0.69 لكل 100000 حالة وفاة تتعلق على وجه التحديد بإجراءات التخدير. التخدير هو أحد هذه الإجراءات.
اقرأ المزيد عن الموضوع: الخوف من التخدير / التخدير العام
تأثيرات
بشكل عام ، معدل الوفيات ، أي نسبة الأشخاص الذين يموتون بسبب التخدير ، منخفض نسبيًا. نسبة الأشخاص الذين يموتون من مضاعفات أثناء العملية لا تدخل في مجال التخدير أعلى بكثير.
كشفت دراسة من الولايات المتحدة عن التوزيع النسبي لأسباب الوفاة بين المرضى. وفقًا لهذه الدراسة ، فإن 46.6٪ من السبب الرئيسي للوفاة من التخدير هو جرعة زائدة من التخدير. وراء ذلك مباشرة ، 42.5٪ من الوفيات ناجمة عن الآثار الجانبية للتخدير. ووفقًا للدراسة ، فإن 3.6٪ فقط من الوفيات مرتبطة بالحمل. عند تفسير هذه الأرقام ، يجب ألا يغيب عن البال أنها تشير إلى تدابير التخدير كسبب لوفاة المريض. حتى في المرضى المسنين أو الأشخاص الذين يعانون من أمراض مصاحبة ذات صلة في حالة سيئة ، فإن الوفيات تكون في نطاق منخفض (27 / 100،000 - 55 / 100،000).
بصرف النظر عن الوفيات النادرة ، هناك مضاعفات أخرى يمكن أن تحدث مع التخدير العام.
المضاعفات النادرة للتخدير هي الكدمات أو النزيف الشديد ، والذي يمكن أن ينجم عن حقن المخدر ويتطلب علاجًا طبيًا. العدوى التي تسببها قسطرة موجودة والتي يمكن أن تكون مسؤولة عن حدوث تعفن الدم ، على سبيل المثال ، نادرة للغاية. وينطبق الشيء نفسه على تلف الأعصاب الذي يمكن ملاحظته بعد العملية في شكل خدر وألم وعدم القدرة على الحركة.
من المضاعفات الأكثر شيوعًا الضرر الذي يمكن أن يحدث بسبب التمركز أثناء العملية. عادة ما تظهر هذه المضاعفات في شكل شلل مؤقت وتلف طفيف للجلد ، والذي يتراجع في معظم الحالات بعد أيام قليلة. كما هو الحال مع معظم الأدوية ، تحدث أحيانًا ردود فعل تحسسية مع التخدير. ومع ذلك ، عادة ما تحدث ردود فعل تحسسية طفيفة ، وفي حالات نادرة صدمة حساسية تتطلب علاجًا طبيًا مكثفًا.
بحة في الصوت وصعوبة في البلع والوعي
من المضاعفات الشائعة بعد العملية بحة الصوت وصعوبة البلع ، والتي تنتج عن التنبيب والتي يتم حلها من تلقاء نفسها في معظم الحالات. يمكن أن يؤدي التنبيب أيضًا إلى إتلاف الأسنان وحتى فقدان الأسنان.
أحد المضاعفات ، وهو مصدر قلق كبير لكثير من الأشخاص الذين هم على وشك الخضوع للتخدير ، هو أنهم قد يلاحظون العملية على الرغم من التخدير (طبي: وعي). نظرًا لأن مثل هذه التجربة يمكن أن يكون لها عواقب نفسية وخيمة في 10٪ -30٪ من الحالات ، فإن المخاوف لا أساس لها من الصحة. ومع ذلك ، فإن معدل حدوث هذه الظاهرة يتراوح بين 0.1٪ و 0.15٪ ، وهي نسبة منخفضة للغاية.
بشكل عام ، المضاعفات التي تهدد الحياة والتي يمكن أن ترتبط بالتخدير نادرة بشكل مرض. ومع ذلك ، حتى مع أحدث إجراءات التخدير ، لا يمكن منع حدوث مضاعفات ، بل تؤدي في بعض الحالات إلى وفاة المريض. ويرجع ذلك ، من بين أمور أخرى ، إلى حقيقة أنه يتم إجراء العمليات في الوقت الحاضر على المرضى الذين يمكن تصنيف حالتهم العامة على أنها سيئة بسبب الأمراض المصاحبة الشديدة. إذا كانت لديك مخاوف بشأن الحاجة إلى التخدير العام قبل العملية ، فيجب ذكر ذلك في استشارة التخدير قبل العملية.
اقرأ المزيد عن المواضيع: الآثار الجانبية للتخدير ومضاعفات التخدير
الآثار الجانبية للتخدير
يمكن أن تظهر الآثار الجانبية للتخدير بطرق مختلفة جدًا وتعتمد على العديد من العوامل الأخرى. إذا حدثت مضاعفات أثناء العملية أو بعدها ، فهذا ليس بالضرورة بسبب التخدير. يعتمد خطر حدوث مضاعفات أثناء التخدير ، من بين أمور أخرى ، على بسبب أمراض المريض السابقة وتزداد مع تقدم العمر. يتم وضع الضرر بعد الإجراء أو الوفاة الناجم عن التخدير نفسه بنسبة منخفضة للغاية.
الرئتين والممرات الهوائية
تشمل المشاكل المحتملة التي قد تنشأ التنفس. في البداية ، يتم إدخال مسبار أجوف (الة النفخ) في القصبة الهوائية صعبًا إذا كان التورم أو النزيف يعيق رؤية الهياكل. علاوة على ذلك ، يمكن أن يحدث ما يسمى بالطموح ، أي اختراق أجسام غريبة مثل جزيئات الطعام المختنقة أو المتقيئة في الشعب الهوائية. في هذه الحالة ، يمكن نقلها ، مما يعني وجود خطر حاد للاختناق للمريض ، أو التسبب لاحقًا في الالتهاب الرئوي. ومع ذلك ، نادرًا ما يكون الشفط قاتلًا ، حيث تتم إزالة الأجسام الغريبة المبتلعة بالمنظار ويمكن الوقاية من الالتهاب اللاحق باستخدام العلاج بالمضادات الحيوية.
قد تكون مهتمًا أيضًا بهذا الموضوع: قناع التخدير
إذا لم يكن التخدير عميقًا بدرجة كافية أو إذا كانت المسالك الهوائية متهيجة بسبب التنبيب كثيرًا ، يمكن أن يحدث ما يسمى بالتشنج القصبي. تتشنج العضلات الملساء في جدران القصبة الهوائية والشعب الهوائية بشكل غريزي ، مما يضيق الشعب الهوائية. المرضى الذين يعانون من أمراض الرئة المعروفة (مثل: الربو ، مرض الانسداد الرئوي المزمن) يمثلون مجموعة تتأثر بشكل متكرر بشكل خاص. توفر أدوية استرخاء العضلات أو توسيع القصبات وزيادة ضغوط التهوية الراحة.
لواحد تشنج الحنجرة إنه عندما تنغلق عضلات الحنجرة وتغلق المزمار. لم يعد التنفس ممكنًا وعواقب نقص الأكسجين مهددة. من المرجح أن تحدث هذه المضاعفات أثناء تحويل التخدير ، أي عند إزالة الأنبوب من القصبة الهوائية. باستخدام قناع التهوية ، يمكن إعطاء الأكسجين ، ويجب إزالة الإفرازات التي تسد ، وفي حالات الطوارئ ، يتم استخدام مرخي العضلات ، الذي يريح عضلات الحنجرة.
نظام القلب والأوعية الدموية
تشمل المضاعفات المحتملة الأخرى نظام القلب والأوعية الدموية. تأثير أسباب التخدير ، من بين أمور أخرى ، تتسع الأوعية الدموية ، مما قد يؤدي إلى انخفاض ضغط الدم وقلة ضربات القلب. في حين أن هذه الحقيقة لا تهم المريض السليم كثيرًا ، إلا أن المريض الضعيف الذي يعاني من نظام قلبي وعائي موجود مسبقًا يمكن أن يتفاعل بشدة معه. يتم علاج الانخفاض السريع في ضغط الدم بالسوائل لزيادة حجم الدم والأدوية التي تضيق الأوعية الدموية. يتم معالجة أي اضطراب في نظم القلب بالمواد المناسبة (مضاد لاضطراب النظم) تم إصلاحه مرة أخرى. يتم تسجيل الانقباضات الفردية الإضافية ، أي ضربات القلب الإضافية في إيقاع طبيعي ، من حين لآخر ، ولكنها ليست مدعاة للقلق. تزداد احتمالية حدوث النوبات القلبية أثناء العملية لدى مرضى القلب. في أسوأ الحالات ، يمكن أن تؤدي نتيجة الإجهاد الجراحي ونقص الدم وعدم كفاية إمدادات عضلات القلب إلى سكتة قلبية ، الأمر الذي يتطلب إجراءات إنعاش فورية. للحفاظ على مخاطر هذا منخفضة قدر الإمكان ، يوصى باستخدام العلاج الدوائي السابق للمرضى المصابين سابقًا ومراقبة ضغط الدم بانتظام.
مشاكل عقلية
الحالة التي يخشاها البعض خلال العملية هي "الاستيقاظ أثناء العملية“ (الوعي) ، حيث يكون لدى المريض ذكريات الكلمات أو الجمل أو الأحاسيس مثل الألم أو الذعر أو الخوف. يقدر التردد بـ 0.1-0.2 ٪ وفي معظم الحالات لا يُنظر إلى الذكريات الموجودة على أنها مرهقة. تحدث الاضطرابات النفسية الخطيرة الناتجة عن هذه التجربة فقط في بعض الأحيان. يزداد خطر حدوث مثل هذه الحالة من اليقظة بجرعات أقل من أدوية التخدير فيما يتعلق بأي أمراض سابقة ، أو حماية مجرى الهواء الممتدة ، أو إعطاء مرخيات العضلات ، أو وجود عيب فني في المعدات المسؤولة ، ولكن أيضًا من جانب المريض بسبب تعاطي الكحول أو المخدرات أو الحبوب المنومة. من أجل استبعاد إمكانية اليقظة ، يتم استخدام أنظمة مراقبة بالفعل ، والتي تسجل نشاط الدماغ الكهربائي والقدرة الإدراكية للسمع.
رد فعل تحسسي
تعتبر تفاعلات الحساسية أيضًا من المضاعفات المحتملة ، ولكنها نادرًا ما تلعب دورًا. مرخيات العضلات هي السبب الأكثر شيوعًا ، ولكن يمكن أيضًا أن تؤدي المسكنات أو المضادات الحيوية أو قفازات اللاتكس إلى حدوث تفاعل تحسسي. يمكن أن يظهر هذا على شكل احمرار بسيط للجلد ، وتضييق الشعب الهوائية ، وصدمة تأقية مع انهيار الجهاز الدوري نتيجة لذلك. تقتصر بقية الإجراءات على إزالة مسببات الحساسية وإعطاء السوائل والأدوية لتحقيق الاستقرار في حالة المريض.
استفراغ و غثيان
من المضاعفات المخيفة للتخدير الغثيان والقيء بعد التخدير ، حيث يوجد خطر استنشاق (استنشاق) القيء. إذا تم استنشاق اللعاب أو القيء ، يمكن أن تتطور التهابات الجهاز التنفسي بسهولة ويجب مراقبة المرضى وعلاجهم. لقد انخفضت الحوادث في السنوات الأخيرة بفضل التقنيات والإجراءات الطبية الجديدة ، ولكن لا يزال من الممكن حدوثها حتى اليوم. كانت معدلات الإصابة في السنوات الأخيرة حول حالة واحدة من حالات الشفط في 2000-3000 عملية ، وكان العدد عند النساء الحوامل 1/1000 أعلى قليلاً.
ارتفاع الحرارة الخبيث
من المضاعفات النادرة جدًا ما يسمى بفرط الحرارة الخبيث. هذا مرض وراثي يظهر لأول مرة عند إعطاء مخدر ويعتبر مهددًا للحياة. هناك نشاط مفرط للألياف العضلية التي تستهلك الطاقة بشكل غير منضبط مما يؤدي حتما إلى زيادة ثاني أكسيد الكربون وارتفاع درجة الحرارة وتحمض الجسم. الأعراض المقابلة هي تصلب العضلات ، والخفقان ، وفشل التمثيل الغذائي وفشل الأعضاء ، مما يؤدي في النهاية إلى الموت. في حالة الاشتباه في مثل هذا الاستعداد ، يمكن إجراء الاختبارات مسبقًا أو الاستغناء عن المواد المسببة. في حالة طوارئ، "دانترولين"المستخدمة ، والتي خفضت معدل الوفيات بشكل كبير للغاية في السنوات الأخيرة.
لا يمكن معالجة هذه الحالة التي تهدد الحياة بشكل حاد إلا عن طريق التوقف الفوري عن التخدير أو عن طريق استبدال الدواء المسبب للمرض. تشمل الإجراءات الأخرى التبريد ومراقبة العناية المركزة الدقيقة.
اقرأ المزيد عن المواضيع: الآثار الجانبية للتخدير والآثار اللاحقة للتخدير العام
أنواع التخدير
يمكن إجراء التخدير العام بطرق مختلفة. عادة ما تختلف أنواع التخدير المختلفة من حيث الأدوية المختلفة المستخدمة. ليس كل دواء مناسب لكل مريض ولكل إجراء. مدة ونوع الإجراء حاسم ، حيث توجد أدوية قصيرة المفعول وطويلة المفعول.
يجب أيضًا مراعاة حالات عدم التحمل والحساسية المحتملة للمريض. عندما يتعلق الأمر بالعقاقير ، على سبيل المثال ، يتم التمييز بين التخدير بالغاز والتخدير الوريدي الكامل. لا يمكن استخدام النوع الأول مع تغيير جيني معين ، لأن هذا يمكن أن يؤدي إلى ارتفاع الحرارة الخبيث. تمييز آخر هو نوع التهوية. للإجراءات القصيرة ، تكون التهوية بالقناع كافية أحيانًا ، بينما للإجراءات الطويلة ، يكون أنبوب التهوية ضروريًا. لذلك يمكن أن يتنوع التخدير العام مع العديد من الرافعات ويجب التخطيط له بشكل فردي ، مما يجعل التصنيف الدقيق للأنواع شبه مستحيل. وهذا يجعل التخدير الطارئ شديد الخطورة لأن التخطيط لا يمكن أن يتم.
عقاقير مخدرة
يتكون التخدير من ثلاثة أنواع مختلفة من الأدوية ، حيث يجب التحكم في ثلاث وظائف رئيسية للجسم. هذه الوظائف هي الوعي وإدراك الألم ووظيفة العضلات.
المجموعة الأولى من الأدوية هي الحبوب المنومة أو المهدئات التي تغلق الوعي. وتشمل هذه ، على سبيل المثال ، البروبوفول ، ثيوبنتال وإيتوميديت.
المجموعة الثانية هي المواد الأفيونية التي تطفئ الإحساس بالألم. وتشمل هذه المواد الفنتانيل أو الكيتامين ، والتي لها تأثير أقوى بكثير من المورفين.
آخر مجموعة من الأدوية هي مرخيات العضلات.من المفترض أن توقف استخدامك للعضلات حتى تعمل تهوية العضلات وحركتها من الخارج بشكل أفضل. من أمثلة مرخيات العضلات سكسينيل كولين أو روكورونيوم.
يتم إعطاء معظم أدوية التخدير مباشرة عن طريق الدم ، ولكن يمكن أيضًا استخدام غازات التخدير. أشهر غازات التخدير هي سيفوفلوران أو إيزوفلورين.
أثناء التخدير ، يمكن لطبيب التخدير أيضًا التحكم في وظائف الدورة الدموية بالأدوية. ليس كل دواء مخدر مناسبًا لكل مريض وكل إجراء ، لذلك يجب على طبيب التخدير أن يخطط للتخدير بشكل فردي ولذلك فإن التخدير الطارئ له مخاطر أكبر بكثير من التدخلات المخطط لها.
التخدير بالبروبوفول
البروبوفول هو أحد الحبوب المنومة القوية والمهدئات وبالتالي يمكن استخدامه لإيقاف الوعي. البروبوفول منوم بشكل حصري وليس له أي تأثير على الإحساس بالألم.
يحدث التأثير بسرعة كبيرة وعمر النصف في الدم قصير ، مما يعني أن التخدير ممكن حتى الدقيقة. الآثار الجانبية الخطيرة نادرة. الحمل أو حساسية الصويا من أسباب الاستبعاد من استخدام البروبوفول. يجب توخي الحذر بشكل خاص مع الأطفال.
اقرأ المزيد عن الموضوع: تخدير قصير بالبروبوفول
تخدير ثاني أكسيد الكربون
لا يعني التخدير بثاني أكسيد الكربون عادةً التخدير بالمعنى الكلاسيكي ، والذي يبدأ من قبل طبيب التخدير ، ولكن يعني فقدان الوعي العميق بسبب وجود الكثير من ثاني أكسيد الكربون في الدم. يمكن أن يأتي هذا من عمليات الجسم الخاصة وكذلك من التأثيرات الخارجية.
يمكن أن ينتج تخدير ثاني أكسيد الكربون باستخدام ثاني أكسيد الكربون الخاص بالجسم عن التسمم بالأدوية أو الأدوية ، ولكن أيضًا من إصابة في الصدر أو زيادة الوزن بشكل كبير. تشترك هذه الأسباب الثلاثة في نقص التنفس وبالتالي تراكم ثاني أكسيد الكربون في الدم. سبب آخر هو التهوية الاصطناعية سيئة التحكم. يمكن أن يحدث هذا بسبب الآليات التنظيمية المختلفة في الجسم ، والتي لها تأثير غير مرغوب فيه على التهوية.
يمكن أن تؤثر النسبة العالية من الأكسجين على وجه الخصوص على انبعاثات ثاني أكسيد الكربون في الجسم عبر أنظمة مختلفة. يمكن أن يحدث التسمم الخارجي بثاني أكسيد الكربون من خلال الحوادث. ومن الأمثلة على ذلك تراكم ثاني أكسيد الكربون في أقبية التخمير أو الصوامع. لا يستخدم التخدير الموجه بثاني أكسيد الكربون في الطب ولا يُعرف إلا من ذبح الحيوانات.
غاز التخدير
تُستخدم غازات التخدير ، والمعروفة طبياً باسم التخدير بالاستنشاق ، للحث على التخدير العام والحفاظ عليه. الهدف من هذه الأدوية هو إطفاء الوعي وإدراك الألم وآليات الانعكاس واسترخاء العضلات. تأثير آخر للغازات المخدرة هو وجود فجوة في الذاكرة عمدا حول كل ما يحدث أثناء إدارة الغازات (فقدان الذاكرة).
هناك عدد قليل من المواد المختلفة التي تستخدم كغاز مخدر في ألمانيا. يمكن التمييز بين مجموعتين من المواد تختلف في حالتها الفيزيائية عند درجة حرارة الغرفة. الزينون وأكسيد النيتروز غازان في درجة حرارة الغرفة ، في حين أن ما يسمى بالتخدير المتطاير يكون في صورة سائلة ويجب إعطاؤها عبر مبخر. العوامل المعتادة في هذه المجموعة من المواد هي isoflurane و sevoflurane و desflurane.
يمكن أن يعتمد تأثير غاز التخدير على مستوى عالٍ من الارتباط بالمواد الدهنية (شحوم). بهذه الطريقة ، يمكن للغازات أن تنتقل بسهولة إلى الدم بعد الاستنشاق ويمكن التحكم في تركيزها بطريقة محكومة. تتراكم الغازات بشكل رئيسي في الأنسجة الدهنية مثل الدماغ. هذه ميزة لأن الآليات الواعية التي يجب التحكم فيها يتم التحكم فيها من هناك ويبدأ تأثير غاز التخدير بسرعة. الآلية الدقيقة لعمل غاز التخدير ليست مفهومة تمامًا. ومع ذلك ، تمت مناقشة ردود الفعل على جدران الخلايا وعلى القنوات الأيونية والاشتباه بها.
في التخدير الحديث ، عادة ما يتم استخدام أنواع مختلفة من التخدير من أجل تقليل الآثار الجانبية لمادة معينة من دواء آخر.
لا يمكن تعميم الآثار الجانبية لغاز التخدير ، لأنها تختلف من مادة فعالة إلى مادة فعالة. ومع ذلك ، تشترك جميع المواد في أنها يمكن أن تسبب اضطرابًا استقلابيًا يهدد الحياة مع ارتفاع مصاحب في درجة حرارة الجسم (ارتفاع الحرارة الخبيث) كأثر جانبي. على الرغم من ندرة هذا التأثير الجانبي ، إلا أنه من المضاعفات المخيفة لأي تخدير تحت التخدير عن طريق الاستنشاق. الآثار الجانبية الأخرى هي الضرر المرتبط بالجرعة لعضلة القلب والأوعية الدموية والمسالك الهوائية. يمكن أيضًا أن يحدث تلف الكبد بسبب التخلص منه في الكبد.
يتم إخراج غاز المخدر من الجسم عن طريق إخراج الغاز بمجرد انتهاء العملية ويتم إيقاظ المريض مرة أخرى.
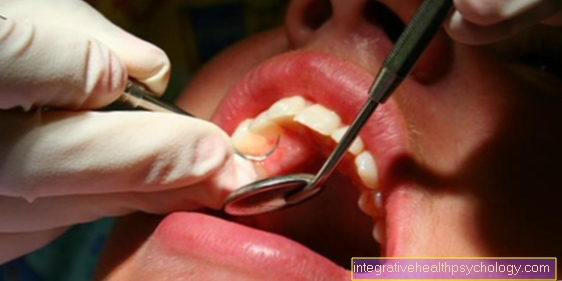
التخدير عند طبيب الاسنان
يلعب التخدير والتخدير أيضًا دورًا مهمًا في طب الأسنان. في حالة التدخلات الأكبر ، والتي قد تتجاوز أيضًا علاجات الأسنان الفردية ، يجب استخدام الإجراءات المناسبة لضمان التحرر من الألم. يمكن أيضًا إعطاء الحاجة إلى التخدير من قبل المرضى القلقين للغاية الذين لا يرغبون في الخضوع لفحص الأسنان أو العلاجات البسيطة وهم واعين تمامًا. هناك أنواع مختلفة من تخدير الأسنان. يتم تحديد أي منها يتم استخدامه من خلال الإجراء القادم ، وإذا أمكن ، طلب المريض. يتم التمييز بين التخدير الموضعي والتخدير السطحي والتخدير العام.
تخدير موضعي
التطبيق الأكثر شيوعًا عند طبيب الأسنان هو التخدير الموضعي. هو مخدر موضعي يحدث في منطقة النهايات العصبية ولا يؤثر على الوعي. يتم حقن المخدر في المكان المرغوب باستخدام حقنة. داخل التخدير الموضعي ، يتم التمييز بين التخدير الارتشاحي والتخدير بالتوصيل. يخضع التخدير داخل العظام وداخل العظام.
في التخدير الارتشاحي ، يتم حقن المحلول بالقرب من جذر السن أو تحت الغشاء المخاطي. بهذه الطريقة ، فإن الأسنان الفردية والعظام المحيطة والجلد الذي يغطيها ، على سبيل المثال بطانة الفم أو جلد الوجه. يستخدم هذا البديل بشكل خاص في الفك العلوي.
التخدير بالتوصيل
التخدير الدائري هو خيار شائع في منطقة الفك السفلي. يتم وضع المخدر الموضعي بالقرب من جذع العصب من أجل جعل منطقة الإمداد الكاملة لهذا العصب غير حساسة للألم. في الفك السفلي عادة ما يؤثر هذا على "العصب السنخي السفليr "، يُترجم بشكل فضفاض على أنه عصب أسنان الفك السفلي. على نحو مشابه لهذا ، فإن ما يسمى بالعصب الفكي العلوي (العصب الفكي) تتأثر.
إذا كان سيتم تخدير سن واحد فقط ، فيمكن القيام بذلك مع ما سبق طريقة intraligamentary. في هذه الحالة ، يتم إدخال الدواء مباشرة في جهاز تثبيت السن عند الجذر ، وإذا جاز التعبير ، فإنه يجد طريقه عبر العظم إلى طرف الجذر. يتم الحفاظ على الأنسجة المحيطة.
داخل العظم ، أي نادراً ما يتم إعطاء مخدر موضعي في العظام الواقعة بين جذري أسنان في الوقت الحاضر ، حيث إن زيادة خطر الإصابة بالعدوى وتوافر البدائل الأفضل تعارض ذلك.
التخدير السطحي
التخدير السطحي أقل توغلاً. في شكل محاليل شطف أو مراهم أو بخاخات ، يتم تخدير الغشاء المخاطي السطحي فقط. يمكن أن تكون هذه الطريقة مفيدة لتقليل ألم الثقب الناتج عن الحقن اللاحق المحتمل ، والذي يُشار إليه بشكل خاص عند الأطفال ، أو للعلاجات البسيطة على اللثة.
التخدير
بديل آخر هو التخدير. يعالج المريض بمواد مهدئة (مهدئ) غالبًا بالاشتراك مع مسكنات الألم (المسكنات) ينام في الشفق لا يشعر فيه بالخوف ولا بالألم. الإدارة (تطبيق) يحدث من خلال الأوردة في مجرى الدم (في الوريد). ومع ذلك ، فإن المهدئات لها تأثير معتاد وإمكانية الاعتماد عليها على المدى الطويل. بالإضافة إلى ذلك ، من المتوقع عدم القدرة على القيادة بعد التخدير. في المقابل ، يكون التخدير العام أكثر تعقيدًا وينطوي على مخاطر أكبر. يجب تهوية المريض صناعياً ومراقبته باستمرار أثناء الإجراء. تكون مرحلة الشفاء بعد التخدير العام أطول والآثار الجانبية مثل الغثيان والقيء ليست شائعة. يعتمد الوقت بعد العلاج ، والذي يتعين عليك فيه تجنب الأكل والشرب ، في النهاية على الإجراء نفسه وشكل التخدير المختار. يهدف هذا التدبير الاحترازي إلى حماية تجويف الفم من الإصابة ولمنع ابتلاع جزيئات الطعام أو السوائل.
اقرأ المزيد عن الموضوع: التخدير الموضعي في طب الأسنان
ضرس العقل
التخدير العام ليس ضروريًا تمامًا عند إزالة ضرس العقل. عادة ما تكون الرغبة في التخدير العام ناتجة عن الخوف ، لكن كل مخدر عام ينطوي على مخاطر كبيرة غير متناسبة.
بالإضافة إلى المخاطر العادية ، يزداد خطر إعادة النزف لأنه ، على عكس التخدير الموضعي ، لا يمكن استخدام أي دواء لتضييق الأوعية. تتمثل إحدى مزايا التخدير في القدرة على إزالة جميع الأسنان الأربعة في عملية واحدة. يجب أن يتم اتخاذ القرار النهائي بشأن نوع التخدير بشكل مشترك بين طبيب التخدير والمريض.
يمكنك معرفة المزيد عن الموضوع هنا:
- خلع ضرس العقل تحت التخدير العام
- التخدير عند طبيب الاسنان
التخدير عند الاطفال
في ألمانيا ، لا يجوز تخدير الأطفال حتى سن 14 عامًا إلا بموافقة والديهم. بين سن 14 و 18 عامًا ، يمكن للأطفال أن يقرروا بشكل مستقل ما إذا كانوا سيخضعون للتخدير أم لا ، بشرط ألا يكون لدى الطبيب المعالج شكوك بشأن نضج الطفل. نظرًا لأنه لا يمكن اعتبار الأطفال "بالغين صغارًا" من وجهة نظر طبية ، فهناك عدد من الميزات الخاصة التي يجب مراعاتها عند استخدام التخدير. بالإضافة إلى ذلك ، يتم التمييز بين ثلاث مجموعات فرعية: الأطفال الخدج ، وحديثي الولادة والرضع وكذلك الأطفال الصغار وأطفال المدارس والمراهقون. يجب على طبيب التخدير أن يكيّف أدواته وجرعة المخدرات مع الخصائص الفيزيائية. على سبيل المثال ، الرئتين الأصغر والممرات الهوائية الضيقة ، وانخفاض النتاج القلبي ، وفترة احتجاز أطول للأدوية في الجسم بسبب انخفاض وظائف الكبد والكلى. في حالة الأطفال على وجه الخصوص ، تُستخدم أيضًا وسادات تدفئة وبطانيات أو مصابيح تدفئة ، حيث تبرد بسرعة كبيرة في درجة حرارة الغرفة.
اقرأ المزيد عن الموضوع: التخدير عند الاطفال
تجهيز
يجب أن يصوم الأطفال أيضًا قبل التخدير ، أي يجب ألا تقل آخر كمية تم تناولها عن الطعام منذ 6 ساعات ، وآخر كمية سوائل تم تناولها منذ ساعتين على الأقل. يمكن إرضاع الرضع حتى 4 ساعات قبل ذلك. في حالة عدم وجود الرصانة ، هناك "تحريض التسلسل السريع"(RSI). يتم تعديل عمليات تحريض التخدير الوريدي بهدف إجراء عملية أسرع من أجل الحفاظ على مخاطر الاختناق على محتويات المعدة عند أدنى مستوى ممكن. اذا كان ضروري يمكن إزالة بقايا الطعام من خلال أنبوب معدي. في الأطفال ، بالإضافة إلى إعطاء الأكسجين السابق (قبل الأوكسجين) تهوية خفيفة بين استرخاء العضلات باستخدام ما يسمى بالمرخيات والإدخال اللاحق لأنبوب التهوية (إدخال أنبوب) عندما يصاب الأطفال بنقص الأكسجين قبل البالغين.
تحريض التخدير
تحريض الاستنشاق هو شكل شائع للأطفال الصغار. يتنفس الطفل المخدر (مثل: سيفوفلوران) من خلال قناع ، ينام وعندها فقط يمكن إدخال قنية وريدية غير مؤلمة. تصبح هذه الطريقة محفوفة بالمخاطر إذا ظهرت مضاعفات أثناء مرحلة النوم ولا يوجد حتى الآن وصول وريدي يمكن من خلاله تناول الأدوية بسرعة. بدلا من ذلك ، الحث في الوريد (على سبيل المثال مع البروبوفول) الموصى بها للأطفال من سن 7 سنوات أو بوزن 25 كجم. عن طريق تخدير موقع البزل مسبقًا (ليدوكائين / جص يحتوي على بريلوكائين أو مرهم) يجب أن يتم إدخال القنية بسلاسة. يمكن استخدام تحفيز المستقيم للأطفال الصغار جدًا والذين يعانون من القلق الشديد. يتم إدخال الدواء (ميثوهكسيتال) في مستقيم الطفل. بمجرد وصول الطفل إلى النوم ، يمكن أن يستمر التخدير بطرق أخرى. هناك أيضًا خيار الحث الأنفي أو العضلي. في حالة تحريض التخدير الأنفي ، يتم إدخال الدواء عن طريق الأنف عن طريق الحقن أو البخاخات ، مما يعد بتأثير سريع وموثوق. في الحالة الأخرى ، يتم حقن العنصر النشط مباشرة في العضلات. في الوقت الحاضر ، تعد هذه الطريقة استثناءً وتستخدم بشكل أساسي في طب الطوارئ.
في حالة بدء التخدير بنجاح ، يتم حقن مرخٍ للعضلات مشابه للمرضى البالغين ، مما يريح العضلات ويمنع حدوث ردود فعل وقائية مثل السعال والاختناق والقيء أثناء تأمين مجرى الهواء (إدخال أنبوب).
التخدير أثناء تنظير المعدة
كما أن التخدير العام ليس ضروريًا تمامًا لتنظير المعدة. بدلا من ذلك ، يمكن إعطاء الشخص مهدئ قوي ويتم تخدير الحلق بواسطة رذاذ. بالنسبة للأشخاص القلقين جدًا أو الذين لا يستطيعون العمل بشكل صحيح ، مثل الأطفال ، يمكن أن يكون التخدير العام مفيدًا أو ضروريًا. وهنا أيضًا ، يجب موازنة مخاطر التخدير العام مقابل الفوائد.
التخدير وحبوب منع الحمل
في الأساس ، لا توجد مخاطر من حبوب التخدير العام ، ولكن العديد من الأدوية لها تأثير على فعالية حبوب منع الحمل. نظرًا لاستخدام العديد من الأدوية المختلفة في التخدير العام ، فلا يمكن الإجابة على هذا السؤال بشكل عام.
نظرًا لأن وسائل منع الحمل الآمنة قد لا تكون مضمونة ، يجب استخدام وسائل منع الحمل الإضافية في الأسابيع القليلة الأولى بعد التخدير. لتوضيح الحالة الفردية ، يجب الاتصال بالطبيب المعالج.
التخدير بالرغم من الزكام
لا يمثل البرد الخفيف عادةً عقبة أمام التخدير العام ، ولكن يجب على طبيب التخدير أن يقرر على أساس كل حالة على حدة. في حالة السعال ، يجب توضيح ما إذا كان يمكن ضمان التهوية أثناء التخدير. يجب تقدير ما إذا كانت المخاطر المتزايدة مع التهوية أكثر خطورة من تأجيل العملية.
لا تمثل الزيادة الطفيفة في درجة حرارة الجسم عائقًا تلقائيًا ، ولكن يجب البحث عن سبب ارتفاع درجة الحرارة. هنا أيضًا ، يجب تقييم ما إذا كان الجسم قادرًا على تحمل الضغط الإضافي للتخدير العام وما إذا كان من المنطقي تأجيل العملية.
إذا كنت تعاني من الحمى ، فعليك فقط إجراء العمليات التي لا يمكن تأجيلها ، لأن الجسم بالفعل تحت ضغط كبير. في حالة البرد ، فإن مسألة ما إذا كان من الضروري تأجيلها هي دائمًا قرار فردي.
اكتشف المزيد حول موضوع: التخدير بالرغم من الزكام
حمل
أثناء الحمل ، يجب استخدام التخدير فقط للضرورة القصوى و لا رجعة فيه التدخلات موضع تساؤل. يجب إبلاغ طبيب التخدير المسؤول عن الحمل المحتمل أو الموجود كجزء من كل إجراء تخدير وأن يشرح بشكل كامل المخاطر والمضاعفات المحتملة للمريض. يتم التمييز الأساسي بين الحاجة إلى التخدير تدخلات أمراض النساء، مثل التوليد، أو ل عمليات غير أمراض النساء بسبب أمراض سابقة. باستثناء الأول 2-3 أسابيع من الحمل (SSW) يعد استخدام التخدير أمرًا بالغ الأهمية للطفل حتى الأسبوع السادس عشر من الحمل.
هناك بعض التغييرات الجسدية التي يجب مراعاتها في إجراء التخدير للمريضة الحامل. على سبيل المثال ، تنطبق امرأة حامل أبدا الرصين، وهذا هو السبب في أن التهوية يتم توفيرها فقط عبر أنبوب التنبيب وليس عبر قناع التهوية يمكن القيام به لمنع ابتلاع القيء (طموح) كى تمنع. بالإضافة إلى ذلك ، تجدر الإشارة إلى أن الأدوية المخدرة تبدأ في العمل مبكراً وتقل تأثيرها بسرعة أكبر عند تفريغ التخدير. قد تكون حماية مجرى الهواء أكثر صعوبة لأن الأغشية المخاطية عند النساء الحوامل يتم إمدادها بشكل أفضل بالدم والإصابات الطفيفة تسبب نزيفًا شديدًا. أ إمدادات الأكسجين الكافية لا غنى عنه أيضًا للأم والطفل ، حيث يمكن أن يكون العرض الزائد ضارًا أيضًا ، حيث يتم إعاقة توصيل الأكسجين إلى الطفل.
بالإضافة إلى ذلك ، فإن تخثر الدم زيادة ما مخاطر تجلط الدم أو جلطات مرتفع. كما يتعرض الطفل للعقاقير المخدرة في الرحم ، لأنها تحدث من خلال المشيمة ويدخل الحبل السري إلى مجرى دم الجنين.مثل التخدير العام ، فإن مخاطر حدوث مضاعفات أثناء الحمل هي الإجهاض أو الولادة المبكرة زيادة طفيفة في حين أ المساعد الشخصي الرقمي (التخدير فوق الجافية) ، والتي غالبًا ما تستخدم للولادة غير المؤلمة وعادة ما يتم تحملها جيدًا. تشمل المضاعفات التي يمكن أن تحدث أثناء الإيبيدورال فجأة انخفاض ضغط الدم, حمى أو صداع في الأيام التالية لتهيج السحايا في القناة الشوكية. يمكن التغلب على انخفاض ضغط الدم عن طريق الحقن ، مما يزيد من حجم الدم في الدورة الدموية. على مواد تضييق الأوعية (مقابض الأوعية) يجب تجنبه ، لأن ذلك يقلل من تدفق الدم إلى الرحم وبالتالي يمكن أن يؤذي الطفل.
التخدير للعب في الأمعاء
تنظير القولون (تنظير القولون) تستخدم في الغالب في الممارسات الطبية المتخصصة (أخصائي أمراض الجهاز الهضمي) أو في العيادة الخارجية في المستشفى. أثناء الفحص ، يتم إدخال منظار داخلي متحرك في فتحة الشرج ومن هناك يتم دفعه على طول الأمعاء للانتقال إلى الأمعاء الدقيقة.
يرتبط هذا الإجراء عمومًا بقليل من الألم ، ولكن غالبًا ما يكون تطوير الأداة غير مريح. لذلك ، إذا رغبت في ذلك ، يمكن إعطاء المريض مهدئًا (على سبيل المثال ميدازولام) غالبًا ما يتم إعطاؤه مع مسكن للآلام مثل الترامادول عن طريق الحقن. يُعرف هذا المزيج باسم التخدير المسكن. يتجلى هذا على أنه نوع من النوم الشفق ، والذي يتم خلاله ، من بين أمور أخرى ، على عكس التخدير ، لا يلزم وجود تهوية خارجية. يستخدم الآن أيضًا ما يسمى بالتخدير القصير مع البروبوفول.
يعتبر الفحص بشكل عام آمنًا وغير ضار. ومع ذلك ، تجدر الإشارة إلى أن اختيار التهدئة أو التخدير قبل تنظير القولون يزيد بشكل كبير من خطر حدوث مضاعفات ، على الرغم من المراقبة الدقيقة لما يسمى بالمعايير الحيوية (على سبيل المثال. النبض ، تشبع الأكسجين ، ضغط الدم) من قبل الطاقم الطبي. إذا كان الدواء المستخدم غير مقبول ، فعادة ما يكون لذلك تأثير على نظام القلب والأوعية الدموية والرئتين. لذلك لا ينبغي أن يتم اتخاذ قرار استخدام التخدير أثناء تنظير القولون باستخفاف ، ولا يزال من الممكن اتخاذه أثناء الفحص.
اقرأ المزيد عن الموضوع: التخدير لتنظير القولون