الهرمونات
تعريف
الهرمونات هي مواد مرسال تتشكل في الغدد أو الخلايا المتخصصة في الجسم. تُستخدم الهرمونات لنقل المعلومات للتحكم في التمثيل الغذائي ووظائف الأعضاء ، مع تخصيص مستقبل مناسب لكل نوع من الهرمونات في العضو المستهدف. للوصول إلى هذا العضو المستهدف ، عادةً ما يتم إطلاق الهرمونات في الدم (الغدد الصماء). بدلاً من ذلك ، تعمل الهرمونات على الخلايا المجاورة (باراكرين) أو على الخلية المنتجة للهرمون نفسها (مستبد).
تصنيف
اعتمادًا على هيكلها ، تنقسم الهرمونات إلى ثلاث مجموعات:
- هرمونات الببتيد و هرمونات البروتين السكري
- هرمونات الستيرويد و كالسيتريول
- مشتقات التيروزين
تتكون هرمونات الببتيد من بروتين (الببتيد = بروتين) ، تحتوي هرمونات البروتين السكري أيضًا على بقايا سكر (بروتين = بروتين ، جلايكيس = حلو ، "بقايا سكر"). بعد تكوينها ، يتم تخزين هذه الهرمونات في البداية في الخلية المنتجة للهرمونات ويتم إطلاقها (إفرازها) عند الحاجة فقط.
هرمونات الستيرويد و الكالسيتريول ، من ناحية أخرى ، مشتقات الكوليسترول. لا يتم تخزين هذه الهرمونات ، ولكن يتم إطلاقها مباشرة بعد إنتاجها.
تشمل مشتقات التيروزين ("مشتقات التيروزين") باعتبارها المجموعة الأخيرة من الهرمونات الكاتيكولامينات (الأدرينالين ، النوربينفرين ، الدوبامين) وكذلك هرمونات الغدة الدرقية. يتكون العمود الفقري لهذه الهرمونات من التيروزين ، أ حمض أميني.
التأثير العام
تتحكم الهرمونات في عدد كبير من العمليات الفيزيائية. وتشمل هذه التغذية والتمثيل الغذائي والنمو والنضج والتطور. تؤثر الهرمونات أيضًا على التكاثر وتعديل الأداء والبيئة الداخلية للجسم.
تتشكل الهرمونات في البداية إما في ما يسمى بالغدد الصماء أو في خلايا الغدد الصماء أو في الخلايا العصبية (الخلايا العصبية). الغدد الصماء تعني أن الهرمونات يتم إطلاقها "إلى الداخل" ، أي مباشرة في مجرى الدم وبالتالي تصل إلى وجهتها. يتم نقل الهرمونات في الدم مرتبطًا بالبروتينات ، حيث يكون لكل هرمون بروتين نقل خاص.
بمجرد وصول الهرمونات إلى العضو المستهدف ، تتكشف آثارها بطرق مختلفة. أولا وقبل كل شيء ، المطلوب هو ما يسمى بالمستقبل ، وهو جزيء له بنية تتناسب مع الهرمون. يمكن مقارنة هذا بمبدأ "المفتاح والقفل": يتناسب الهرمون تمامًا مثل المفتاح في القفل ، المستقبل. هناك نوعان مختلفان من المستقبلات:
- مستقبلات سطح الخلية
- مستقبلات الخلايا
اعتمادًا على نوع الهرمون ، يقع المستقبل على سطح الخلية للعضو المستهدف أو داخل الخلايا (داخل الخلايا). تحتوي هرمونات الببتيد والكاتيكولامينات على مستقبلات سطح الخلية وهرمونات الستيرويد وهرمونات الغدة الدرقية ، من ناحية أخرى ، ترتبط بالمستقبلات داخل الخلايا.
تغير مستقبلات سطح الخلية هيكلها بعد الارتباط بالهرمونات وبهذه الطريقة تحدد سلسلة الإشارات في الحركة داخل الخلية (داخل الخلايا). تحدث التفاعلات مع تضخيم الإشارة عبر جزيئات وسيطة - ما يسمى بـ "الرسل الثاني" - بحيث يحدث التأثير الفعلي للهرمون في النهاية.
توجد المستقبلات داخل الخلايا داخل الخلية ، بحيث يتعين على الهرمونات أولاً عبور غشاء الخلية ("جدار الخلية") الذي يحد الخلية من أجل الارتباط بالمستقبل. بعد ارتباط الهرمون ، يتم تعديل قراءة الجين وإنتاج البروتين المتأثرين به بواسطة مركب مستقبلات الهرمون.
يتم تنظيم تأثير الهرمونات عن طريق التنشيط أو التعطيل عن طريق تغيير الهيكل الأصلي بمساعدة الإنزيمات (محفزات العمليات الكيميائية الحيوية). إذا تم إطلاق الهرمونات في مكان تكوينها ، فإن هذا يحدث إما في شكل نشط بالفعل أو ، بدلاً من ذلك ، يتم تنشيطها محيطيًا بواسطة الإنزيمات. يحدث تعطيل الهرمونات عادة في الكبد والكلى.
وظائف الهرمونات
هي هرمونات مواد الرسول من الجسم. يتم استخدامها من قبل مختلف الأجهزة (على سبيل المثال الغدة الدرقية أو الغدة الكظرية أو الخصيتين أو المبايض) وتطلق في الدم. بهذه الطريقة يتم توزيعها على جميع مناطق الجسم. تمتلك الخلايا المختلفة في جسمنا مستقبلات مختلفة ترتبط بها هرمونات خاصة وبالتالي تنقل الإشارات. بهذه الطريقة ، على سبيل المثال ، دورة أو ال ينظم عملية التمثيل الغذائي. تعمل بعض الهرمونات أيضًا على دماغنا و تؤثر على سلوكنا ومشاعرنا. بعض الهرمونات حتى عضلي فقط الجهاز العصبي للعثور على ونقل المعلومات من خلية إلى أخرى إلى ما يسمى المشابك.
آلية العمل

أ) مستقبلات سطح الخلية:
بعد ال البروتينات السكرية والببتيدات أو الكاتيكولامينات ترتبط الهرمونات التي تنتمي إلى الخلية بمستقبلات سطح الخلية المحددة ، وتحدث العديد من التفاعلات المختلفة واحدة تلو الأخرى في الخلية. تُعرف هذه العملية باسم تتالي الإشارة. المواد المتضمنة في هذه السلسلة تسمى "الرسول الثاني"(مواد الرسول الثاني) ، قياسا على"الرسول الأول"(مواد الرسول الأول) تسمى الهرمونات. يشير الرقم الترتيبي (الأول / الثاني) إلى تسلسل سلسلة الإشارة. في البداية توجد الهرمونات كأول مادة رسول ، والثانية تتبع في أوقات مختلفة. يتضمن الرسول الثاني جزيئات أصغر مثل معسكر (ضدورية أ.دينوزينمأونوصhsophat) ، cGMP (ضدورية جييانوزينمأونوصفوسفات)، IP3 (أنا.nositoltriصفوسفات)، DAG (د.أناأاسطوانةجيالليسيرين) و الكالسيوم (كاليفورنيا).
له معسكرمسار التأشير الوسيط للهرمون هو مساهمة ما يسمى بالمستقبل بروتينات جي مطلوب. تتكون بروتينات G من ثلاث وحدات فرعية (ألفا ، بيتا ، جاما) ، التي ربطت الناتج المحلي الإجمالي (جوانوزين ثنائي فسفات). عندما يرتبط مستقبل الهرمون ، يتم استبدال الناتج المحلي الإجمالي بـ GTP (غوانوزين ثلاثي الفوسفات) وينهار مركب G-protein. اعتمادًا على ما إذا كانت بروتينات G منشّطة (منشّطة) أو مثبطة (مثبطة) ، تنشط الوحدة الفرعية الآن أو تثبطها إنزيمالذين فضلوا adenylyl cyclase. عندما يتم تنشيطه ، فإن cyclase ينتج cAMP ؛ عندما يتم تثبيطه ، لا يحدث هذا التفاعل.
يواصل cAMP نفسه سلسلة الإشارات التي يطلقها هرمون عن طريق تحفيز إنزيم آخر ، وهو بروتين كيناز A (PKA). هؤلاء كيناز قادر على إرفاق بقايا الفوسفات بالركائز (الفسفرة) وبهذه الطريقة يبدأ تنشيط أو تثبيط إنزيمات المصب. بشكل عام ، يتم تضخيم تسلسل الإشارة عدة مرات: جزيء الهرمون ينشط سيكلاز ، والذي - مع تأثير تحفيزي - ينتج العديد من جزيئات cAMP ، كل منها ينشط عدة كينازات البروتين أ
تنتهي سلسلة التفاعلات هذه عندما ينهار مجمع البروتين G GTP ل الناتج المحلي الإجمالي وكذلك عن طريق التعطيل الأنزيمي لل معسكر بواسطة phosphodiesterase. يتم تحرير المواد التي يتم تغييرها بواسطة بقايا الفوسفات من الفوسفات المتصل بمساعدة الفوسفاتيز وبالتالي تصل إلى حالتها الأصلية.
الرسول الثاني IP3 و DAG تنشأ في نفس الوقت. ترتبط الهرمونات التي تنشط هذا المسار بمستقبل مقترن بالبروتين Gq.
هذا البروتين G ، الذي يتكون أيضًا من ثلاث وحدات فرعية ، ينشط إنزيم فسفوليباز بعد ارتباط مستقبلات الهرمون سي بيتا (PLC-beta) ، الذي يشق IP3 و DAG من غشاء الخلية. يعمل IP3 على مخازن الكالسيوم في الخلية عن طريق إطلاق الكالسيوم الذي تحتويه ، والذي بدوره يبدأ خطوات تفاعل أخرى. DAG له تأثير منشط على إنزيم بروتين كيناز سي (PKC) ، الذي يزود ركائز مختلفة بمخلفات الفوسفات. تتميز سلسلة التفاعلات هذه أيضًا بتقوية السلسلة. يتم الوصول إلى نهاية سلسلة الإشارات هذه من خلال الإغلاق الذاتي لبروتين G ، وانهيار IP3 ومساعدة الفوسفاتيز.
ب) المستقبلات داخل الخلايا:
هرمونات الستيرويد, كالسيتريول و هرمونات الغدة الدرقية لديها مستقبلات موجودة في الخلية (مستقبلات داخل الخلايا).
مستقبل هرمونات الستيرويد في شكل معطل ، كما يسمى بروتين الصدمة الحرارية (HSP) ملزمة. بعد الارتباط بالهرمونات ، يتم فصل HSPs ، بحيث يكون مركب مستقبلات الهرمونات في نواة الخلية (نواة) يمكن رفعه. هناك يمكن قراءة جينات معينة أو منعها ، بحيث يتم تنشيط أو منع تكوين البروتينات (منتجات الجينات).
كالسيتريول و هرمونات الغدة الدرقية ترتبط بمستقبلات الهرمونات الموجودة بالفعل في نواة الخلية وتمثل عوامل النسخ. هذا يعني أنها تبدأ في قراءة الجينات وبالتالي تكوين البروتين.
دوائر التحكم الهرمونية ونظام الغدة النخامية
يتم دمج الهرمونات في ما يسمى بدوائر التحكم في الهرموناتالتي تتحكم في تكوينها وتوزيعها. مبدأ مهم في هذا السياق هو ردود الفعل السلبية للهرمونات. من المفهوم أن التغذية المرتدة تعني أن الهرمون قد أثار إجابه (الإشارة) الخلية المطلقة للهرمون (جهاز الإشارات) تم الإبلاغ عنها مرة أخرى (تعليق). ردود الفعل السلبية تعني أنه عندما تكون هناك إشارة ، فإن جهاز إرسال الإشارة يطلق هرمونات أقل وبالتالي تضعف السلسلة الهرمونية.
علاوة على ذلك ، تؤثر حلقات التحكم الهرمونية أيضًا على حجم الغدة الصماء وبالتالي تتكيف مع المتطلبات. يقوم بذلك عن طريق تنظيم عدد الخلايا ونموها. إذا زاد عدد الخلايا ، يشار إلى هذا باسم تضخم ، بينما يتناقص على أنه نقص تنسج. مع زيادة نمو الخلايا ، يحدث تضخم ، مع تقلص الخلية ، من ناحية أخرى ، تضخم.
هذا يمثل حلقة تحكم هرمونية مهمة نظام الغدة النخامية. ال الغدة النخامية يمثل جزءًا من مخ تمثل ذلك الغدة النخامية هل هي الغدة النخامية، والتي هي في الفص الأمامي (الغدة النخامية) بالإضافة إلى واحد الفص الخلفي (نيوروهيبوفيسيس) منظم.
منبهات العصب الجهاز العصبي المركزي تصل إلى منطقة ما تحت المهاد "كنقطة تبديل". هذا بدوره يتكشف من خلال Liberine (إفراز الهرمونات = إفراز الهرمونات) والستاتينات (الافراج عن الهرمونات المثبطة = الهرمونات المثبطة للإفراز (تأثيرها على الغدة النخامية.
تحفز الليبرينات إفراز هرمونات الغدة النخامية ، بينما تمنعها الستاتين. نتيجة لذلك ، يتم إطلاق الهرمونات مباشرة من الفص الخلفي للغدة النخامية. يطلق الفص الأمامي من الغدة النخامية مواده المرسال في الدم ، والتي تصل إلى العضو المحيطي عبر الدورة الدموية ، حيث يتم إفراز الهرمون المقابل. لكل هرمون هناك نوع معين من هرمون الليبرين والستاتين وهرمون الغدة النخامية.
هرمونات الغدة النخامية الخلفية
- ADH = الهرمون المضاد لإدرار البول
- الأوكسيتوسين
ال ليرين و الستاتينات من منطقة ما تحت المهاد والهرمونات المصب في الغدة النخامية الأمامية هي:
- إفراز هرمون الغدد التناسلية (Gn-RH)؟ الهرمون المنشط للجريب (FSH) / الهرمون اللوتيني (LH)
- هرمون الثيروتروبين يطلق الهرمونات (TRH)؟ البرولاكتين / هرمونات تحفيز الغدة الدرقية (TSH)
- السوماتوستاتين ؟ يمنع البرولاكتين / TSH / GH / ACTH
- هرمون النمو الذي يطلق الهرمونات (GH-RH)؟ هرمون النمو (GH)
- كورتيكوتروبين يطلق الهرمونات (CRH)؟ هرمون قشر الكظر (ACTH)
- الدوبامين ؟ يمنع Gn-RH / البرولاكتين
تبدأ رحلة الهرمونات في الغدة النخاميةالذي يعمل الليبرين على الغدة النخامية. "الهرمونات الوسيطة" المنتجة هناك تصل إلى موقع تكوين الهرمون المحيطي ، والذي ينتج "هرمونات النهاية". هذه المواقع الطرفية لتشكيل الهرمونات ، على سبيل المثال غدة درقية، ال المبايض أو ال قشرة الغدة الكظرية. تشمل "هرمونات النهاية" هرمونات الغدة الدرقية T3 و T4, الإستروجين أو ال الكورتيكويدات المعدنية قشرة الغدة الكظرية.
على عكس المسار الموصوف ، هناك أيضًا هرمونات مستقلة عن محور ما تحت المهاد والغدة النخامية ، والتي تخضع لحلقات تحكم أخرى. وتشمل هذه:
- هرمونات البنكرياس: الأنسولين والجلوكاجون والسوماتوستاتين
- هرمونات الكلى: كالسيتريول وإريثروبويتين
- هرمونات الغدة الدرقية: هرمون الغدة الدرقية
- هرمونات الغدة الدرقية الأخرى: كالسيتونين
- هرمونات الكبد: أنجيوتنسين
- هرمونات النخاع الكظرية: الأدرينالين ، النورادرينالين (الكاتيكولامينات)
- هرمون قشرة الغدة الكظرية: الألدوستيرون
- هرمونات الجهاز الهضمي
- أتريوبيبتين = هرمون الأذيني الناتريوتريك لخلايا عضلات الأذينين
- الميلاتونين الصنوبرية (المشاش)
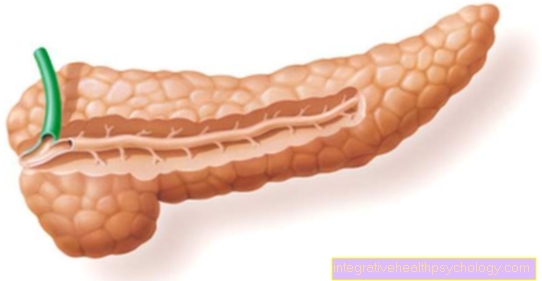
هرمونات الغدة الدرقية
ال غدة درقية لديه مهمة مختلفة أحماض أمينية (لبنات بناء البروتين) وعنصر التتبع اليود - إنتاج الهرمونات. هذه لها تأثيرات متنوعة على الجسم وهي ضرورية بشكل خاص للنمو الطبيعي والتطور والتمثيل الغذائي.
تؤثر هرمونات الغدة الدرقية على جميع خلايا الجسم تقريبًا ، على سبيل المثال ، توفر واحدًا زيادة في قوة القلب، واحد التمثيل الغذائي الطبيعي للعظام ل هيكل عظمي مستقر و أ توليد حرارة كافيةللحفاظ على درجة حرارة الجسم.
في أطفال تعتبر هرمونات الغدة الدرقية مهمة بشكل خاص لأنها بالنسبة لـ تطور الجهاز العصبي و ال نمو الجسم (انظر ايضا: هرمونات النمو) مطلوبة. نتيجة لذلك ، إذا ولد الطفل بدون غدة درقية ولم يعالج بهرمونات الغدة الدرقية ، فإن الإعاقات العقلية والجسدية الشديدة التي لا يمكن علاجها والصمم تتطور.
ثلاثي يودوثيروكسين T3
يمثل هذا من شكلي الهرمون اللذان تنتجهما الغدة الدرقية T3 (ثلاثي يودوثيرونين) هو الشكل الأكثر فاعلية ، وينشأ من هرمون الغدة الدرقية الآخر المكون بشكل رئيسي T4 (رباعي يودوثيرونين أو هرمون الغدة الدرقية) بتقسيم ذرة اليود. يتم هذا التحويل بواسطة الانزيماتالتي يصنعها الجسم في الأنسجة التي تحتاج إلى هرمونات الغدة الدرقية. يضمن تركيز الإنزيم العالي تحويل T4 الأقل فاعلية إلى الشكل الأكثر نشاطًا T3.
تيروكسين T4
ال رباعي يودوثيرونين (T4) ، والتي تسمى عادة ثيروكسين هو الشكل الأكثر شيوعًا لإنتاج الغدة الدرقية ، وهو مستقر جدًا وبالتالي يمكن نقله جيدًا في الدم. ومع ذلك ، فمن الواضح أقل فعالية من T3 (رباعي يودوثيرونين). يتم تحويله إلى هذا عن طريق تقسيم ذرة اليود باستخدام إنزيمات خاصة.
على سبيل المثال ، إذا كانت هرمونات الغدة الدرقية ناتجة عن أ وظيفة فرعية عادة يجب استبدالها مستحضرات الثيروكسين أو T4لأنها لا تتحلل بسرعة في الدم ويمكن تنشيط الأنسجة الفردية حسب الحاجة. يمكن أن يعمل هرمون الغدة الدرقية أيضًا مباشرة على الخلايا مثل هرمون الغدة الدرقية (T3). ومع ذلك ، فإن التأثير أقل بكثير.
كالسيتونين
يتكون الكالسيتونين من خلايا في الغدة الدرقية (ما يسمى بالخلايا C.) ، لكنه ليس في الواقع هرمون الغدة الدرقية. انها تختلف اختلافا كبيرا عن هؤلاء في مهمتها. على عكس T3 و T4 مع آثارهما المتنوعة على جميع وظائف الجسم الممكنة ، فإن الكالسيتونين مخصص فقط لـ استقلاب الكالسيوم مسؤول.
يتم إطلاقه عندما تكون مستويات الكالسيوم عالية ويضمن خفضه. يقوم الهرمون بذلك ، على سبيل المثال ، عن طريق تثبيط نشاط الخلايا التي تطلق الكالسيوم من خلال تكسير مادة العظام. في ال الكلى يوفر Calcitonin أيضًا زيادة إفراز من الكالسيوم. في ال أمعاء يمنع امتصاص العناصر النزرة من الطعام إلى الدم.
كالسيتونين لديه واحد الخصم مع وظائف معاكسة تؤدي إلى زيادة مستويات الكالسيوم. يتعلق الأمر بذلك هرمون الغدة الدرقيةالتي تصنعها الغدد الجار درقية. جنبا إلى جنب مع فيتامين د الهرمونان ينظمان مستوى الكالسيوم. يعتبر مستوى الكالسيوم الثابت مهمًا جدًا للعديد من وظائف الجسم مثل نشاط العضلات.
يلعب الكالسيتونين دورًا آخر في حالات خاصة جدًا تشخيص أمراض الغدة الدرقية ل. في شكل معين من سرطان الغدة الدرقية ، يكون مستوى الكالسيتونين مرتفعًا للغاية ويمكن أن يكون الهرمون بمثابة علامات الورم يخدم. إذا تمت إزالة الغدة الدرقية عن طريق الجراحة لمريض مصاب بسرطان الغدة الدرقية وأظهر فحص المتابعة زيادة كبيرة في مستويات الكالسيتونين ، فهذا مؤشر على بقاء الخلايا السرطانية في الجسم.
هرمونات الغدة الكظرية
الغدد الكظرية عبارة عن عضوين صغيرين منتجين للهرمونات (ما يسمى بأعضاء الغدد الصماء) ، والتي تدين باسمها لموقعها بجوار الكلية اليمنى أو اليسرى. هناك ، يتم إنتاج العديد من المواد الرسولية ذات الوظائف المختلفة للجسم وإطلاقها في الدم.
القشرانيات المعدنية
إن ما يسمى بالكورتيكويدات المعدنية هي نوع مهم من الهرمونات. الممثل الرئيسي هو أن الألدوستيرون. يعمل بشكل أساسي على الكلى وهو موجود لتنظيم توازن الملح تشارك بشكل كبير. يؤدي إلى انخفاض التسليم صوديوم عن طريق البول ، وبالتالي زيادة إفراز البوتاسيوم. بما أن الماء يتبع الصوديوم ، فإن تأثيرات الألدوستيرون تبعاً لذلك المزيد من الماء محفوظ في الجسد.
نقص في الكورتيكوستيرويدات المعدنية ، على سبيل المثال في مرض الغدة الكظرية مثل هذا مرض اديسون، وبالتالي يؤدي إلى ارتفاع البوتاسيوم وانخفاض مستويات الصوديوم وانخفاض ضغط الدم. يمكن أن تشمل العواقب انهيار الدورة الدموية و عدم انتظام ضربات القلب يكون. ثم يجب أن يتم العلاج بالهرمونات البديلة ، على سبيل المثال بالأقراص.
القشرانيات السكرية
من بين أمور أخرى ، تتشكل القشرانيات السكرية المزعومة في الغدد الكظرية (أسماء أخرى: الكورتيكوستيرويدات ومشتقات الكورتيزون). تؤثر هذه الهرمونات على جميع خلايا وأعضاء الجسم تقريبًا وتزيد من الرغبة والقدرة على الأداء. على سبيل المثال ، يرفعون مستوى السكر في الدم عن طريق تحفيز إنتاج السكر في الكبد. لديهم أيضا واحدة تأثير مضاد للالتهاباتالذي يستخدم في علاج العديد من الأمراض.
تستخدم في علاج الربو ، الأمراض الجلدية أو أمراض الأمعاء الالتهابية على سبيل المثال من صنع الإنسان تستخدم الجلوكوكورتيكويدات. هذه في الغالب كورتيزون أو تعديلات كيميائية لهذا الهرمون (على سبيل المثال بريدنيزولون أو بوديزونيد).
إذا كان الجسد واحد كمية كبيرة جدا يمكن أن يسبب التعرض للجلوكوكورتيكويدات تأثيرات ضارة مثل هشاشة العظام (فقدان مادة العظام), ضغط دم مرتفع و تخزين الدهون على الرأس والجذع. يمكن أن تحدث مستويات الهرمون المفرطة عندما ينتج الجسم الكثير من الجلوكوكورتيكويد ، كما هو الحال مع المرض داء كوشينغ. ومع ذلك ، في كثير من الأحيان ، يحدث العرض الزائد بسبب العلاج بالكورتيزون أو المواد المماثلة على مدى فترة زمنية أطول. ومع ذلك ، يمكن قبول الآثار الجانبية إذا كانت الفوائد تفوق العلاج. مع علاج Corstison قصير الأجل ، لا يخشى عادة أي آثار جانبية.
الأمراض المرتبطة بالهرمونات
من حيث المبدأ ، يمكن أن تحدث أي اضطرابات في التمثيل الغذائي للهرمونات الغدد الصماء تؤثر. يشار إلى هذه الاضطرابات باسم اعتلالات الغدد الصماء وعادة ما تظهر على أنها تعمل بشكل مفرط أو ناقص في الغدد الهرمونية لأسباب مختلفة.
نتيجة الخلل الوظيفي ، يزيد أو ينقص إنتاج الهرمون ، والذي بدوره مسؤول عن تطور الصورة السريرية. إن عدم حساسية الخلايا المستهدفة للهرمونات هو أيضًا سبب محتمل لاعتلال الغدد الصماء.
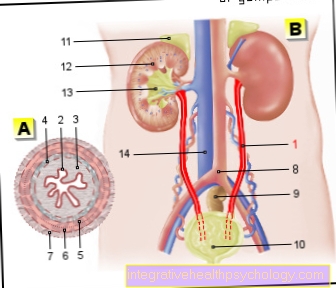
الأنسولين: الصورة السريرية الهامة المتعلقة بهرمون الأنسولين هي السكرى (السكري) سبب هذا المرض هو نقص أو عدم حساسية الخلايا لهرمون الأنسولين. نتيجة لذلك ، هناك تغييرات في التمثيل الغذائي للجلوكوز والبروتين والدهون ، والتي على المدى الطويل تسبب تغيرات شديدة في الأوعية الدموية (اعتلال الأوعية الدقيقة) ، والأعصاب (اعتلال الأعصاب) أو التئام الجروح. الأعضاء المتضررة من بين أمور أخرى الكلى, قلب, عين و مخ. يتجلى الضرر الناجم عن مرض السكري في الكلى على أنه ما يسمى باعتلال الكلية السكري ، والذي ينتج عن تغيرات اعتلال الأوعية الدقيقة.
في العيون ، يحدث مرض السكري اعتلال الشبكية السكري إلى أيام ، يجري تغييرات في شبكية العين (شبكية العين) ، والتي تحدث أيضًا بسبب اعتلال الأوعية الدقيقة.
يتم علاج داء السكري بالأنسولين أو بالأدوية (الأدوية المضادة لمرض السكر عن طريق الفم).
نتيجة لهذا العلاج ، جرعة زائدة من الأنسولين تحدث ، مما يسبب عدم الراحة لكل من مرضى السكر والأشخاص الأصحاء. أيضًا ورم منتِج للأنسولين (أنسولين) يمكن أن يسبب جرعة زائدة من هذا الهرمون. نتيجة هذا الأنسولين الزائد ، من ناحية ، انخفاض في نسبة السكر في الدم (نقص سكر الدم) ، ومن ناحية أخرى ، انخفاض في مستوى البوتاسيوم (نقص بوتاسيوم الدم). يتجلى نقص السكر في الدم في شكل الجوع ، والرعشة ، والعصبية ، والتعرق ، والخفقان ، وزيادة ضغط الدم.
بالإضافة إلى ذلك ، هناك انخفاض في الأداء المعرفي وحتى فقدان الوعي. نظرًا لأن الدماغ يعتمد على الجلوكوز كمصدر وحيد للطاقة ، فإن نقص السكر في الدم على المدى الطويل يؤدي إلى تلف الدماغ. ح
بسبب ارتفاع بوتاسيوم الدم كنتيجة ثانية لجرعة زائدة من الأنسولين عدم انتظام ضربات القلب.