علاج سرطان البروستاتا
المرادفات بأوسع معانيها
علاج سرطان البروستاتا ، سرطان البروستاتا ، ورم البروستاتا
المقدمة
يتم تحديد نوع العلاج ليس فقط من خلال مرحلة الورم ودرجة الورم الخبيث في الأنسجة (التمايز) ، ولكن أيضًا حسب الحالة العامة وعمر المريض المعني.
عادة ما يتم علاج سرطان البروستاتا الموضعي محليًا ، أي ح. يتم تشغيله أو تشعيعه. تتطلب المرحلة المتقدمة علاجًا منهجيًا (يؤثر على الجسم كله) ، مثل العلاج الهرموني (مضاد الأندروجين) (انظر أدناه).
الانتظار المراقب
إذا كان الورم صغيرًا جدًا ومتمايزًا جيدًا (T1 ؛ G1 = درجة منخفضة من الأورام الخبيثة) في مريض قديم جدًا وخالي من الأعراض والذي انخفض متوسط العمر المتوقع بالفعل بشكل كبير بسبب أمراض أخرى موجودة مسبقًا ، يمكن الاستغناء عن العلاج ، حيث من المرجح جدًا لن يموت من عواقب سرطان البروستاتا ، ولكن من عواقب أمراض أخرى موجودة مسبقًا (مثل قصور القلب وأمراض القلب التاجية وما إلى ذلك). بالإضافة إلى ذلك ، قد يؤدي العلاج بجميع أنواع الآثار الجانبية إلى تقليل متوسط العمر المتوقع لسرطان البروستاتا.
الاستئصال الجذري للبروستاتا (استئصال البروستاتا)
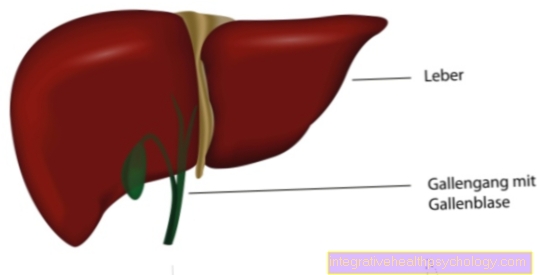
الإزالة الكاملة لـ البروستات، بما في ذلك الكبسولة والحويصلات المنوية المجاورة ، هي المعيار الذهبي العلاجي في ألمانيا لسرطان البروستاتا المحدود محليًا والمتمايز جيدًا. ومع ذلك ، يجب إجراؤها فقط في حالة عدم وجود نقائل بعيدة أو في العقد الليمفاوية ولا يزال الورم مقصورًا على البروستاتا. يكون الوصول الجراحي فوق عظم العانة أو مباشرة في الحوض. كما يتم اختبار التدخل في "تقنية ثقب المفتاح" (تنظير البطن) في الدراسات.
هناك نوعان من المخاطر الرئيسية المرتبطة بهذه الجراحة. الأول هو أن سلس البول، لذلك استحالة "حبس الماء". سلس البول المؤقت شائع بعد العملية مباشرة. تراجع هذا العرض ممكن في مسار لاحق. ومع ذلك ، في أسوأ الحالات ، يمكن أن يستمر سلس البول.
الثاني هو أن الضعف الجنسي لدى الرجال للتسمية ، أي عدم القدرة على الانتصاب. لا تتأثر الرغبة الجنسية (الشعور بالمتعة) والقدرة على النشوة الجنسية. يُفقد القذف ، لكن تيبس الأطراف هو الأكثر تأثرًا (في 50٪ من الحالات). تحاول الإجراءات الجراحية التي تحافظ على الأعصاب تجنب ذلك والحفاظ على الفاعلية.
المضاعفات النادرة هي النزيف والتضيقات (انقباض الندوب) أو التهاب البربخ.
تشعيع
يمكن إجراء العلاج الإشعاعي لسرطان البروستاتا في جميع مراحل المرض الموضعية. باستخدام التقنيات الحديثة اليوم ، يمكن الحصول على جرعات عالية من الإشعاع في منطقة الورم. نتيجة لذلك ، يمكن تحقيق معدل الشفاء والتشخيص بالمرض معادلاً لتلك الخاصة باستئصال البروستاتا. يعد ضعف الانتصاب وسلس البول من الآثار الجانبية المعتادة هنا أيضًا ، ولكنهما أقل تواترًا وأقل وضوحًا مما يحدث بعد استئصال البروستاتا. بالإضافة إلى ذلك ، يمكن أن يحدث التهاب تفاعلي للأغشية المخاطية للمثانة والمستقيم.
اكتشف كل شيء عن الموضوع هنا: علاج سرطان البروستاتا.
العلاج الهرموني (العلاج المضاد للأندروجين)
لقد ثبت أن البروستاتا تحتاج إلى هرمونات معينة لتعمل. عندما يتم سحب هذه المواد ، لا تتقلص الغدة نفسها فحسب ، بل تتقلص أيضًا أي ورم قد يكون موجودًا. على العكس من ذلك ، فإن إعطاء هرمونات الذكورة (التستوستيرون) يؤدي إلى طفرة في النمو. في حالة وجود سرطان البروستاتا ، يجب عدم تناوله أبدًا لعلاج ضعف الانتصاب.
يستخدم العلاج الهرموني للعقد الليمفاوية المثبتة أو النقائل البعيدة ، واعتمادًا على عدوانية خلايا الورم ، أيضًا كمادة مضافة قبل الجراحة أو العلاج الإشعاعي أو بعدها.
اقرأ المزيد عن هذا الموضوع على: العلاج الهرموني لسرطان البروستاتا
طرق:
- استئصال الخصية: تقشير أنسجة الخصية المنتجة للهرمونات. تُترك الكبسولة والبربخ في مكانهما. ينخفض مستوى التستوستيرون إلى 10٪ من المستوى الأولي. العلاج غير مكلف ولا يتطلب فحوصات متابعة مطولة.
- نظائر GnRH: هي هرمونات صناعية تتدخل في حلقة التحكم وتؤدي عن طريق انسداد مستمر للمستقبلات إلى انخفاض مستويات هرمون التستوستيرون. التأثير يعادل تأثير استئصال الخصية. في البداية ، ومع ذلك ، هناك زيادة في هرمون التستوستيرون (ظاهرة التوهج) ، والتي يمكن مواجهتها بمضادات الأندروجين في الأسابيع الثلاثة الأولى من العلاج.
- الإستروجين: وهي تعمل عن طريق تثبيط الهرمونات الفائقة في الغدة النخامية (الغدة النخامية). ومع ذلك ، هناك خطر الإصابة بأمراض القلب والأوعية الدموية. لذلك ، نادرًا ما يتم إجراء العلاج طويل الأمد. ومع ذلك ، هناك إمكانية لعلاج المراحل المتقدمة بمزيج من الإستروجين ومثبط نمو الخلايا (مثبط نمو الخلايا).
عادة ما يزول العلاج المضاد للأندروجين بعد 2 إلى 3 سنوات. يجب الآن إجراء حصار هرموني كامل باستخدام مزيج من مضادات الأندروجين ومثبطات GnRH. إذا لم يكن ذلك ممكنًا ، فيمكنك التفكير في إضافة أدوية العلاج الكيميائي. 60 ٪ من المرضى يستجيبون له في البداية ، ولكن على المدى الطويل ، فإن التحسن الموضوعي نادر الحدوث.
يجب على المرء أن يفكر مليًا فيما إذا كانت الفائدة المرجوة تستحق الآثار الجانبية المتوقعة.
- مضادات الأندروجين:
- سيبروتيرون أسيتات: يمنع هذا الدواء إنتاج هرمون التستوستيرون وعمله في نفس الوقت. يمكن أن يحدث الضعف الجنسي والتثدي (نمو الثدي) والشكاوى المعدية المعوية.
- مضادات الأندروجين غير الستيرويدية (الفلوتاميد وما شابه): تمنع امتصاص هرمون التستوستيرون وأشكاله النشطة في الخلية عن طريق منعها من الارتباط بمستقبلاتها. هذا لا يتعارض مع تكوين هرمون التستوستيرون. يظل مستوى الدم ثابتًا لفترة من الوقت ، بحيث تظل الفاعلية ثابتة إلى حد ما.
هنا يمكنك معرفة كل شيء عن الموضوع: المستحضرات الهرمونية
الرعاية اللاحقة
تتمحور رعاية المتابعة حول التعرف على تكرار السرطان أو تطوره في مرحلة مبكرة.
يجب على الشخص المعني استشارة الطبيب على فترات منتظمة والإبلاغ عن أي عظام (ورم خبيث) أو ألم خاصرة (انسداد في المسالك البولية) قد يكون موجودًا. من الناحية الطبية ، يمكن أيضًا القيام بشيء ما ضد الآثار الجانبية للعلاج الهرموني.
يجب أيضًا إجراء فحص المستقيم الرقمي (فحص جس البروستاتا) بشكل منتظم كفحص طبي. يمكن أن يساعد الفحص بالموجات فوق الصوتية أيضًا في البحث عن انسداد المسالك البولية أو نقائل العقد الليمفاوية.
نظرًا لأن قيمة PSA لم يعد من الممكن اكتشافها بعد إزالة البروستاتا بالكامل ، يجب تقييم كل زيادة جديدة على أنها تكرار للمرض. ثم ينبغي النظر في العلاج الإشعاعي أو الهرموني اللاحق. يجب فحص مستوى PSA كل ستة أشهر.
اكتشف هنا الدور الذي تلعبه قيمة PSA في الرعاية اللاحقة: مستوى PSA في سرطان البروستاتا
المزيد عن هذا: ما هي فرص الشفاء من سرطان البروستاتا؟