ADH
التعليم
تشكيل ADH:
ADH ، والذي يُسمى أيضًا الهرمون المضاد لإدرار البول ، أو الأديوريتين أو الفازوبريسين ، هو هرمون ببتيد. يتم إنتاج هذا الهرمون مع البروتين الحامل Neurophysin II في نوى خاصة من الوطاءNucleus supraopticus ، nucleus paraventricularis). ثم يتم تخزينه في الفص الخلفي من الغدة النخامية ، والذي يتم إطلاق الهرمونات منه في الدم إذا لزم الأمر. يحدث انهيار الهرمون المضاد لإدرار البول في الكبد.
توجد مستقبلات V1 و V2 المطابقة للهرمون على سطح الخلية للخلايا المستهدفة.
اللائحة
تنظيم ADH:
يتم تنظيم كمية هرمون ADH عن طريق الأسمولية في الدم وضغط الدم.
تحت الأسمولية يفهم المرء كمية الجسيمات الفعالة تناضحيًا في السائل ، في هذه الحالة في الدم. تعني الفعالية التناضحية أن الجزيئات تتفاعل وفقًا لمبدأ التناضح ، والذي يُفهم على أنه يعني حركة الجسيمات عبر الغشاء بسبب التركيزات المختلفة على جانبي الغشاء. تتحرك الجسيمات بهدف إنتاج نفس الكمية من الجزيئات لكل وحدة سائل على كل جانب (التركيز).
بدلاً من ذلك ، إذا كان الغشاء غير منفذ للجسيمات ، فإن الماء يتدفق من جانب إلى آخر للتخفيف ، حيث يسمح الغشاء عادةً بمرور ذلك.
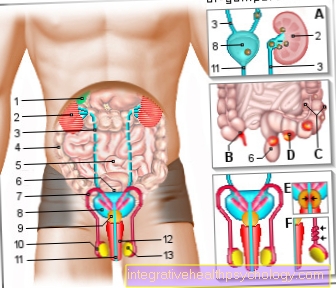
زيادة الأسمولية يجذب زيادة توزيع ADH بعد نفسك. يتم قياس الأسمولية عبر مستقبلات التناضح ، والتي توجد بشكل أساسي في منطقة ما تحت المهاد. بالإضافة إلى ذلك ، هناك مستقبلات ضغط لقياس ضغط الدم عند نقاط معينة في الأوعية الدموية الكبيرة - وبالتحديد في الجيب السباتي وفي الجيب الأبهر. في ال أتريا هي مستقبلات الحجم. يتيح هذان النوعان من المستقبلات تنظيم ضغط الدم من خلال إطلاق ADH المقترن.
وظيفة
ADH كعنصر ثانٍ من هذا الهرمونات يعمل على الأوعية الدموية ، والتمثيل الغذائي للسكر ، من خلال الكلى على توازن الماء وعلى الغدة النخامية الأمامية.
يشير الهرمون إلى الأوعية الدموية ADH تأثير مقيد (تضيق الأوعية) ، مما يؤدي إلى ارتفاع ضغط الدم. في الكبد ، يجبر الهرمون على إفراغ مخازن السكر (تحلل الجليكوجين) وبالتالي يتم إطلاق السكر في الدم. علاوة على ذلك يعمل ADH على نظام الوريد البابي للكبد (نظام الأوعية الدموية) خفض ضغط الدم. في الكلى ، يعمل هذا الهرمون على ما يسمى بأنابيب التجميع (هياكل لتصريف البول) عن طريق زيادة إعادة امتصاص الجسم للماء من خلال تركيب قنوات مائية (أكوابورينات) وبالتالي تقليل إفراز الماء عن طريق تقليل كمية البول. . بدلاً من ذلك ، يكون البول أقل تمييعًا ، بحيث تزداد الأسمولية.
كحول يسبب تثبيط إفراز الهرمون المضاد لإدرار البول. هذا يؤدي إلى التأثير المدر للبول للكحول. بدون هرمون ADH ، يُفرز الكثير من الماء أو البول ، وهو ما يُعرف بإدرار البول.