التهاب داخلى بالقلب
Synoyme بالمعنى الأوسع
التهاب صمام القلب ، التهاب جدار القلب
المقدمة
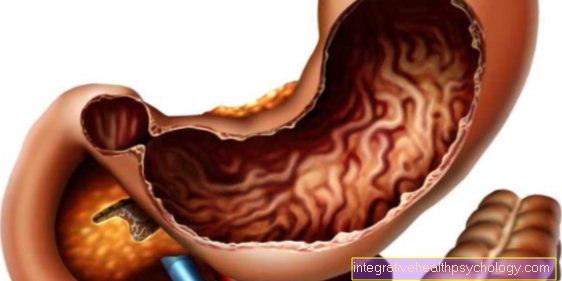
يعد التهاب صمامات القلب (التهاب الشغاف) مرضًا قد يهدد الحياة ، وعادة ما ينتج عن مسببات الأمراض الجرثومية مثل الفيروسات أو البكتيريا أو الفطريات.والضرر البنيوي الذي يصيب صمامات القلب المصاحب لخلل وظيفي ليس نادرًا نتيجة لذلك.

أعراض التهاب الشغاف
غالبًا ما تكون أعراض التهاب الشغاف شبيهة بالإنفلونزا في البداية ولا يمكن تمييزها عن غيرها من الأمراض العامة ، مما يجعل التشخيص الواضح أمرًا صعبًا.
قف في المقدمة
- حمى ، في البداية حوالي 38 درجة مئوية
- التعب الجسدي السهل
- فقدان الشهية
- صداع.
يمكن أن يحدث أيضًا فقدان الوزن والقشعريرة والتعرق وآلام العضلات والمفاصل.
بعد مسار طويل من المرض ، يمكن ملاحظة لون بشرة شاحب بسبب فقر الدم والشعور العام بالضعف.
مع وجود تلف في الصمام (أي يؤثر على تدفق الدم) ، فإن ضيق التنفس هو العرض الرئيسي لالتهاب الشغاف: إذا لم يعد صمام القلب يغلق بشكل صحيح (= قصور الصمام) ، خلال مرحلة ملء حجرات القلب (تسمى مرحلة حركات القلب بالانبساط) ، يتدفق الدم مرة أخرى إلى الأذين وهذا يبلى (طبي: يتوسع). الدم العائد مسؤول أيضًا عن حقيقة أن كميات أكبر من الدم يجب ضخها من القلب إلى الجسم. نتيجة لذلك ، يتضخم القلب (تضخم في حجم الخلايا) ؛ يمكن مقارنته بالعضلة المدربة بشدة. تصبح عملية تكيف عضلة القلب بشكل طبيعي مع العمل الزائد ضارة إذا أصبحت كبيرة لدرجة أن الأوعية الدموية التي تغذيها لم تعد تضمن الإمداد الكافي بالأكسجين.
هذا هو الحال عند الرجال عندما يتم تجاوز ما يسمى بوزن القلب الحرج البالغ 500 جرام ، وفي النساء يكون 400 جرام.
في سياق التهاب الشغاف ، ليس فقط تسرب في الصمامات ، ولكن أيضًا تضييق (ما يسمى بالتضيق) في مسار التدفق الخارج يمكن أن يكون النتيجة.
كما هو الحال مع قصور الصمام ، عندما يضيق صمام القلب (تضيق) ، بينما تنقبض عضلة القلب في ما يسمى بمرحلة الانقباض (الانقباض) ، يدخل الدم الغني بالأكسجين غير الكافي إلى الأعضاء الداخلية ويعاني الشخص المعني أيضًا من ضيق في التنفس (طبي: ضيق التنفس).
إحدى طرق تشخيص التهاب الشغاف هي ما يُعرف باسم صدى السنونو. يتضمن ذلك اختبار أداء القلب عن طريق ابتلاع رأس الموجات فوق الصوتية.
اقرأ المزيد من المعلومات حول موضوعنا: أعراض التهاب الشغاف
علاج نفسي
يتم العلاج بالمضادات الحيوية ، حيث يتم تحفيزها غالبًا بواسطة مسببات الأمراض البكتيرية. من المهم أن تبدأ العلاج مبكرًا لتجنب مضاعفات العدوى. يتم استخدام مضادات حيوية مختلفة اعتمادًا على ما إذا كان صمام القلب المصاب هو صمام القلب الأصلي للمريض أم هو صمام اصطناعي.
في حالة التهاب الشغاف في الصمامات الأصلية - صمامات قلب المريض - يتم استخدام المضادات الحيوية الأمبيسيلين - سولباكتام ، وحمض أموكسيسيلين - كلافولانيك ، وسيبروفلوكساسين والجنتاميسين. يتم استخدام نفس المكونات الفعالة لعلاج بدلة الصمام بعد السنة الأولى بعد العملية. عادة ما تكون مدة العلاج في هذه الحالة من أربعة إلى ستة أسابيع.
إذا كانت العملية الجراحية للصمام قبل أقل من عام وتأثر صمام القلب المقابل بالتهاب الشغاف ، يفضل استخدام المضادات الحيوية فانكومايسين وريفامبيسين والجنتاميسين. عادة ما يتم إعطاء الفانكومايسين والريفامبيسين لمدة ستة أسابيع أو أكثر ، والجنتاميسين لمدة أسبوعين تقريبًا. يجب أن يتم علاج التهاب الشغاف عن طريق الوريد ، مما يعني أن المضادات الحيوية تُعطى مباشرة في الوريد عن طريق التسريب الوريدي. بهذه الطريقة فقط يصل ما يكفي من العنصر النشط إلى صمامات القلب بحيث يمكن قتل البكتيريا. هذا يرجع إلى حقيقة أن صمامات القلب نفسها لا يتم إمدادها بالدم وبالتالي لا تصل الأدوية إلا إلى موقعها المستهدف من خلال مجرى الدم من خلال تجاويف القلب.
وفقًا لذلك ، يتم علاج مرضى التهاب الشغاف في المستشفى. يجب التحقق من نجاح العلاج بانتظام. إذا تأثر صمام القلب بشدة ، فقد يلزم التفكير في الإصلاح الجراحي لتجنب المضاعفات. خلاف ذلك ، يمكن لأجزاء من النمو في صمام القلب أن تتحلل وتتسبب في حدوث جلطات ، على سبيل المثال. حتى إذا كان هناك خطر الإصابة بفشل القلب أو مضاعفات أخرى ، فغالبًا ما يكون العلاج الجراحي ضروريًا.
اقرأ المزيد عن هذا الموضوع على: علاج التهاب الشغاف
دليل التهاب الشغاف
تتم مراجعة المبادئ التوجيهية المتعلقة بالتهاب الشغاف بانتظام وتكييفها مع أحدث المعارف الطبية. يحتوي الدليل على توصيات للعمل للأطباء الذين يعالجون المرضى الذين يعانون من المرض ذي الصلة ، وبناءً عليه يعرض التدابير التشخيصية والعلاجية الأكثر تجربة واختبارًا. لا يلتزم الأطباء بالإرشادات ، لكن يمكنهم استخدامها كدليل فقط. يقدم الدليل أيضًا توصيات للوقاية من التهاب الشغاف وإجراءات صحية مهمة يجب مراعاتها عند الاتصال بالمرضى الذين يعانون من التهاب الشغاف.
يهدف استخدام الإرشادات إلى تحسين الرعاية المعيارية للمرضى المصابين بأمراض مختلفة بشكل عام من خلال تزويد جميع الأطباء بتوصيات شاملة للتشخيص والعلاج تتوافق مع أحدث الآراء الفقهية.
توقعات
حوالي ثلاثين بالمائة من المصابين يستجيبون بشكل سيئ للدواء (المضادات الحيوية) ، بحيث يصبح بعيد المدى تلف صمامات القلب يأتي.
ثم غالبًا ما يكون إجراء عملية استبدال بصمامات صناعية أمرًا لا مفر منه كإجراء لإنقاذ الحياة.
المضاعفات
المضاعفات المخيفة لالتهاب صمام القلب (التهاب داخلى بالقلب) تمثل تجمعات الرواسب البكتيرية على صمامات القلب ، وتسمى هذه بالنباتات ويمكن اعتبارها مجموعات صغيرة من البكتيريا التي تنمو على صمام القلب.
يمكن نقلها عن طريق ضخ القلب مع مجرى الدم ومن ثم إمداد الدم إلى الأعضاء الداخلية الأخرى عن طريق إغلاق الوعاء المغذي من خلال "مجموعات من البكتيريا"المقاطعة.
نتيجة هذه الانصمامات الإنتانية المزعومة هي إخفاقات وظيفية للعضو المقابل مع الشكاوى المميزة ذات الصلة.
هل هذا دماغ يتأثر ، ويهدد بنوبة قلبية مهددة للحياة (السكتة الدماغية = السكتة الدماغية).
عندما رئة سفن تموين (نادرًا ما يكون الشريان الرئوي نفسه مسدودًا بجلطة لأنه هو الأكبر في القطر) يأتي إلى نفسه في المقام الأول من خلال ضيق شديد في التنفس ، المتسارع عمليه التنفس (تسرع النفس) ، ألم في الصدر (ألم صدر) ، وكذلك في الحالات القصوى من خلال فقدان الوعي الانسداد الرئوي (انظر أدناه).
سوف الكلى إذا لم يعد الوعاء الذي يغذيها مزودًا بالدم بشكل كافٍ ، فإن ترشيح الدم من خلال الحلقات الشعرية الدموية الصغيرة في الكلى (ما يسمى الكبيبات) ، والتي تعمل كمرشحات ، لم يعد ممكنًا ويتوقف إنتاج البول:
مستويات فشل كلوي:
- قلة البول: مع أقل من 500 مل ، ينتج البول القليل جدًا خلال 24 ساعة
- أنوريا: لا يوجد بول أو يتم إنتاج أقل من 100 مل من البول خلال 24 ساعة
كما هو الحال مع جميع الأجهزة ، يعتمد مدى الفشل الوظيفي والشكاوى على حجم الوعاء المغلق.
غالبًا ما تمر احتشاءات الكلى الصغيرة دون أن يلاحظها أحد ، بينما تحدث احتشاءات الكلى الكبيرة مع ألم مفاجئ في الخاصرة ، القيء, غثيان و حمى مصحوبة. يمكن اكتشاف الدم والبروتينات في البول بسبب تلف الكلى.
تؤدي الجلطات الصغيرة أيضًا إلى نزيف نقطي بشرة (ما يسمى. نمشات) وغالبًا ما تكون أدلة مهمة في التعرف على التهاب عضل القلب (التهاب داخلى بالقلب).
تظهر عادة على أطراف الأصابع والقدمين. وفقًا لوصفهم الأول ، الطبيب الباطني السير ويليام أوسلر (في عام 1885) ، تعتبر التغييرات الجلدية غير المؤلمة التي يتراوح حجمها بين 2 و 5 ملم عقيدات أوسلر المحددة. لا ينبغي الخلط بين هذا المرض و مرض أوسلر.
يُعرف التهاب عضلة القلب (التهاب الشغاف) نفسه منذ فترة طويلة وتم العثور عليه في مومياوات عمرها 600 إلى 700 عام في أمريكا الجنوبية.
مدة التهاب الشغاف
ينبغي لالتهاب الشغاف يعالج مبكرا من أجل تجنب المضاعفات والأضرار اللاحقة. إذا بدأ العلاج بالمضادات الحيوية في الوقت المناسب ، فإن المرض سيبدو وكأنه على مدى فترة العلاج حوالي أربعة إلى ستة أسابيع من جديد. هذا مهم التحكم المنتظم في نجاح العلاجلأن هذه هي الطريقة الوحيدة لضمان عدم حدوث مضاعفات.
نظرًا لأن صمامات القلب لا تزود بالدم ، فهي تخص الجسم وحده من الصعب للغاية محاربة العدوى دون علاج. هذا هو السبب في أن الرعاية الطبية في الوقت المناسب للمرضى المتضررين مهمة للغاية وتمكن من قصر فترة المرض على بضعة أسابيع.
أشكال التهاب الشغاف
التهاب الشغاف الحاد
التهاب الشغاف الحاد ، كما يوحي الاسم ، هو الشكل الحاد للغاية للمرض ، وهو على النقيض من التهاب الشغاف lenta الذي يتطور ببطء ويمكن أن يترافق مع أعراض قليلة أو معدومة.
ومع ذلك ، في حالة التهاب الشغاف الحاد ، غالبًا ما تحدث الأعراض والتغيرات والمضاعفات التي تهدد الحياة في غضون ساعات قليلة. في البداية ، هناك أيضًا حمى وضعف وزيادة معدل ضربات القلب. ومع ذلك ، فإن النفخات القلبية وتسارع ضربات القلب وتلف صمام القلب وحتى فشل القلب يمكن أن يتبعها بسرعة. في هذه الحالة الخاصة ، يجب البدء في العلاج بالمضادات الحيوية في أسرع وقت ممكن ، لأن ما يسمى بـ "المكورات العنقودية" هي المسؤولة بشكل أساسي عن هذا النوع من التهاب الشغاف.
قد يكون التدخل الجراحي ضروريًا أيضًا في حالة حدوث مضاعفات خطيرة. هنا يتم إعادة بناء الصمامات المدمرة وإزالة جميع المكونات التي يحتمل أن تكون معدية ، إن أمكن.
التهاب بطانة القلب
التهاب شغاف القلب lenta هو نوع فرعي من التهاب الشغاف العام ويتناقض مع التهاب الشغاف الحاد كشكل إضافي. في حين أن الأخير يتجلى في مسار مفاجئ وحاد وشديد في كثير من الأحيان ، فإن التهاب الشغاف lenta هو شكل تدريجي. غالبًا ما يكون سببه العامل الممرض Streptococcus viridans. في غضون أسابيع إلى أشهر ، يشكل العامل الممرض مستقراته ونموه على صمام القلب ويؤدي تدريجياً إلى الأعراض النموذجية. ومع ذلك ، نظرًا للعملية البطيئة نسبيًا ، يمكن في كثير من الأحيان أن يساء فهمها في البداية وتصبح ملحوظة فقط بشكل لا شعوري. في سياق المرض ، غالبًا ما يكون هناك حمى وتعب وفقدان الشهية وفقر الدم. مع تقدم المرض ، تستمر الحالة العامة للمريض في التدهور ، بحيث تصبح الأعراض أكثر وضوحًا في مرحلة ما.
التهاب الشغاف ليبمان ساكس
التهاب الشغاف Libmann-Sacks هو نوع من المرض ليس له سبب معدي ، وبالتالي يمكن وصفه بأنه عقيم. لا تسبب البكتيريا ولا مسببات الأمراض الأخرى التغيرات في الجدران الداخلية للقلب ، بل إن أمراض المناعة الذاتية هي على الأرجح وراء التهاب الشغاف. غالبًا ما يكون مرض الذئبة الحمامية من أمراض المناعة الذاتية هو السبب الأساسي. تتسبب عمليات المناعة الذاتية في الجسم في تكوين ترسبات لخلايا مختلفة في الدم على صمامات القلب.
ونتيجة لذلك ، تتكون قشور على صمامات القلب ، والتي غالبًا ما تكون غير ضارة ، ولكن في حالات نادرة يمكن أن تؤدي إلى عدم الراحة وتغييرات ضارة بالصمامات. في بعض الأحيان يمكن أن تتمزق أحبال القلب ويمكن أن يحدث قصور في الصمامات.
ومع ذلك ، في كثير من الأحيان ، يظل التهاب شغاف القلب Libmann-Sacks خاليًا من الأعراض ولم يتم اكتشافه.
التهاب الشغاف الروماتيزمي
التهاب الشغاف الروماتيزمي هو أحد مضاعفات الحمى الروماتيزمية ، وهو أحد أمراض المناعة الذاتية المرتبطة بعدوى بكتيرية.
في معظم الحالات ، كانت هناك عدوى بالمكورات العقدية في الحلق قبل حوالي أسبوعين من ظهور الأعراض. يمكن أن تكون العدوى نفسها غير ضارة ، ولكن نتيجة لذلك يمكن للجسم تطوير أجسام مضادة ضد هياكل الجسم ، مما قد يؤدي إلى الحمى والضعف والتعب والتغيرات الروماتيزمية في المفاصل.
من المضاعفات المخيفة للحمى الروماتيزمية تورط القلب في شكل التهاب الشغاف الروماتيزمي ، وهنا تلتصق خلايا الدم بصمامات القلب ويمكن أن تسبب ندبات وتكلسات.
نتيجة لذلك ، يمكن أن تحدث تغيرات في صمامات القلب ، مما قد يكون له عواقب وخيمة. في علاج إصابة القلب الشديدة ، يجب قمع جهاز المناعة بالأدوية للسيطرة على الأجسام المضادة في الجسم.
هل التهاب الشغاف معدي؟
عادة ما يكون التهاب الشغاف غير معدي. يتم تحفيزها فقط عن طريق كميات صغيرة من البكتيريا ، والتي توجد في العديد من الأماكن في الفم أو في الجسم ولا يمكن أن تصل إلى مجرى الدم إلا من خلال إصابات طفيفة.
عندئذٍ يكون التركيز المعدي على القلب فقط ، حيث يمكن أن تتشكل الخراجات الصغيرة وتغليف البكتيريا.
أصل المرض وسببه
الشرط الأساسي للالتهاب الذي يؤدي إلى تلف بنيوي في صمامات القلب هو زيادة تدفق مسببات الأمراض إلى الدم (يُعرف هذا أيضًا باسم تجرثم الدم).
نقاط البداية المتكررة ("بؤر" التهاب الشغاف) هي:
- التهاب قيحي في الجلد (ما يسمى الدمامل = البثور الكبيرة)
- التهابات الأذن والأنف والحنجرة (مثل:
- التهاب اللوزتين صديدي ، طبي: التهاب اللوزتين
- التهاب الجيوب الأنفية = التهاب الجيوب الأنفية ، طبي: التهاب الجيوب الأنفية
- التهاب في الرئتين (التهاب رئوي)
- التهابات الأسنان
- تجرثم الدم
في الأشخاص الأصحاء ، يؤدي الحمل البكتيري المتزايد إلى تنشيط جهاز المناعة: تنتج خلايا الدم البيضاء البروتينات الخاصة بالجسم (ما يسمى بالأجسام المضادة) من أجل تمييز مسببات الأمراض على أنها غزاة أجنبية ، بحيث يمكن إزالتها بعد ذلك من الخلايا البالعة (والتي تمثل مجموعة فرعية منفصلة من خلايا الدم البيضاء وأيضًا تسمى الضامة).
في حالة التلف السابق (انظر أعلاه) ، اعتمادًا على عدوانية العامل الممرض والجهاز المناعي للشخص المعني ، يكون تدمير الصمام سريعًا (الحاد هو تطور المرض في غضون 40 يومًا).
يحدث ما يسمى بالتهاب الشغاف تحت الحاد بشكل خبيث. تكون الشكاوى (انظر أدناه) أقل وضوحًا هنا منها في الشكل الحاد. والسبب هو أن مسببات الأمراض المختلفة عدديًا والأقل عدوانية هي العوامل الحاسمة.
شكل آخر من أشكال التهاب الجدار الداخلي للقلب ، والذي أصبح نادرًا اليوم بسبب الوقاية من المضادات الحيوية ، هو تفاعل فرط الحساسية لجهاز المناعة لدينا.
على النقيض من الشكل الذي تسببه بشكل أساسي العوامل الممرضة (وبالتالي يشار إليه أيضًا باسم "التهاب الشغاف المعدي") ، يحدث الالتهاب داخل الصمام.
المسؤول هو الالتهاب السابق الناجم عن ما يسمى بالمكورات العقدية الحالة للدم بيتا ، عند محاولة التحكم في تفاعل الأجسام المضادة في الجسم ليس فقط مع مكونات جدار الممرض ، ولكن أيضًا مع مكونات الجسم الخاصة بجزيئات البروتين في القلب أو المفاصل التي تبدو متشابهة.
بينما يصف مصطلح "الحمى الروماتيزمية" رد فعل الجسم بأكمله ، يشار إلى المكون الفرعي الذي يؤثر على القلب بشكل خاص باسم "التهاب الشغاف الروماتيزمي".
تحدث أشكال خاصة نادرة من التهاب القلب في:
- أمراض السرطان ("التهاب الشغاف المارانتيكا")
- مرض المناعة الذاتية الذئبة الحمامية ("التهاب الشغاف الخثاري Libman-Sacks")
يشتبه في وجود محفز للحساسية في "التهاب الشغاف الجداري الليفي لوفلر" مما يؤدي إلى قصور القلب / قصور القلب بسبب تكوين النسيج الضام المفرط.
العوامل الممرضة
عادة بكتيريا مختلفة العوامل المسببة لالتهاب الشغاف المعدي. في أغلب الأحيان هو كذلك المكورات العنقودية، وخاصة بكتيريا Staphylococcus aureus. هذا لحوالي 45-65% مسؤول عن التهاب الشغاف. ثاني أكثر مسببات التهاب الشغاف شيوعًا هو واحد من العقديات ويشار إليها باسم Streptococcus viridans. تسبب في ذلك 30% من التهاب الشغاف.
مسببات الأمراض الأخرى التي تكون موضع تساؤل ولكنها تحدث بشكل أقل كثيرًا من تلك المذكورة سابقًا ، على سبيل المثال ، Staphylococcus epidermidis ، المكورات المعوية، أكثر من العقديات كذلك الفطر (Aspergillus fumigatus). هذا الأخير يلعب دورًا رئيسيًا المرضى الذين يعانون من نقص المناعة تلعب دورًا ، على سبيل المثال ، في مرضى فيروس نقص المناعة البشرية ، بعد زراعة الأعضاء أو العلاج الكيميائي.
كيف يعمل تشخيص التهاب الشغاف؟
يختلف التشخيص وفقًا لما إذا كان هناك اشتباه في الإصابة بالتهاب شغاف القلب الجرثومي المعدي أو التهاب الشغاف غير المرتبط بمسببات الأمراض. يتم تشخيص التهاب الشغاف المعدي باستخدام عدة معايير.
والمعياران الأكثر أهمية هما ما يسمى بـ "ثقافات الدم الإيجابية" والتشوهات في الموجات فوق الصوتية أو الفحص بالأشعة المقطعية ، ومن أجل الحصول على الأول ، يتم سحب الدم من المريض في عدة نقاط. يتم حقن هذا في زجاجات خاصة يمكن أن تنمو البكتيريا فيها. تُستخدم ما يسمى بـ "مزارع الدم" للكشف عن البكتيريا التي تنتشر في الدم وتوفر مؤشرًا مهمًا على احتمال حدوث التهاب الشغاف.
إذا كشف الفحص بالموجات فوق الصوتية أيضًا عن وجود خلل في الجدران الداخلية للقلب أو الصمامات ، يتم تأكيد الاشتباه في الإصابة بالتهاب الشغاف. إذا لم يتم استيفاء هذه المعايير الرئيسية بشكل كافٍ ، يمكن استخدام المزيد من الفحوصات من أجل التمكن من تشخيص التهاب الشغاف على أي حال.
المعايير المهمة الأخرى التي يمكن أن تثبت التشخيص المشتبه به هي تعاطي المخدرات أو أمراض القلب الأخرى أو ارتفاع درجة الحرارة أو بعض أمراض الأوعية الدموية.
توضيح القلب بصمامات القلب
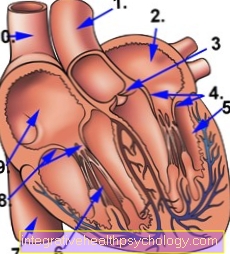
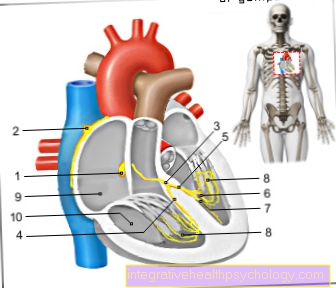
- الشريان الرئيسي (الشريان الأورطي)
- الأذين الأيسر
- الصمام الأذيني الأيسر = الصمام التاجي (مغلق)
- صمام القلب الأيسر = الصمام الأبهري (مفتوح)
- البطين الايسر
- البطين الأيمن
- الوريد الأجوف السفلي (الوريد الأجوف السفلي)
- صمام القلب الأيمن = صمام رئوي (مفتوح)
- الأذين الأيمن
- متفوقة الوريد الأجوف (الوريد الأجوف متفوقة)
الوقاية من التهاب الشغاف
كانت التوصيات الخاصة بالوقاية من التهاب الشغاف محدودة بشكل متزايد في السنوات الأخيرة من أجل تجنب إعطاء المضادات الحيوية غير الضرورية وبالتالي منع زيادة مقاومة البكتيريا. يوصى بالوقاية من التهاب الشغاف في الوقت الحاضر للمرضى الذين يعانون من استبدال صمام القلب ، والمرضى الذين يعانون من التهاب الشغاف ، والمرضى الذين يعانون من عيوب خلقية في القلب ، أو عيوب القلب التي يتم تشغيلها باستخدام مواد اصطناعية.
نظرًا لعدم وجود اتفاق عام بشأن المدى الذي يجب أن تتم فيه الوقاية من التهاب الشغاف ، فإن الأمر يتعلق في النهاية باتخاذ قرارات فردية. يشمل العلاج الوقائي إعطاء المضادات الحيوية ويجب إجراؤه بشكل خاص بعد الجراحة في الفم والحلق ، على سبيل المثال في حالة علاجات الأسنان مثل إزالة الجير وعلاجات قناة الجذر ، في إزالة اللوزتين (إستئصال اللوزتين) وغيرها من التدخلات في هذا المجال. في المجموعات المعرضة للخطر ، يوصى أيضًا بالوقاية من التهاب الشغاف للعديد من التدخلات الجراحية الأخرى ، على سبيل المثال التدخلات في الجهاز الهضمي أو الجهاز التنفسي وكذلك في الجهاز البولي التناسلي.
يتم إعطاء المضاد الحيوي قبل الإجراء بحوالي 30-60 دقيقة. يُفضل استخدام الأموكسيسيلين أو الأمبيسيلين في التدخلات السنية ، والأمبيسيلين أو البيبيراسيلين للتدخلات في الجهاز البولي التناسلي أو الجهاز الهضمي. تعتمد المضادات الحيوية المختارة على الفلورا البكتيرية المتوقعة في منطقة الجراحة. في حالة الجراثيم الخاصة ، يجب تكييف العلاج الوقائي بالمضادات الحيوية وفقًا لذلك.
تعرف على المزيد حول الموضوع هنا: الوقاية من التهاب الشغاف
التردد (علم الأوبئة)
يوجد في جمهورية ألمانيا الاتحادية ما يقرب من 2 إلى 6 حالات التهاب شغاف القلب سنويًا بين 100000 نسمة.
يتأثر الرجال مرتين أكثر من النساء في المتوسط. ذروة سن التهاب الشغاف هي 50 سنة.
منذ إدخال العلاج بالمضادات الحيوية ، لم ينخفض معدل الإصابة بالمرض بشكل عام (والذي يجب افتراضه بسبب العلاج المحسن) ، ومع ذلك ، يحدث التهاب صمام القلب بعد حوالي 15 عامًا من ذي قبل ، والجراثيم الأخرى هي المسؤولة عن العوامل المحفزة.
عوامل مختلفة تؤدي إلى زيادة كبيرة في خطر الإصابة بالمرض:
- عيوب صمام القلب الخلقية (تتأثر في الغالب صمامات البطين الأيسر الأكبر ، أي الصمام الأبهري والصمام التاجي الذي يفصل الأذين والبطين)
- التشوهات الخلقية للقلب
- عملية قلب
تسهل البكتيريا المنتشرة في الدم بالنسبة لهم الالتصاق بالجدار الداخلي الحساس للقلب ، والذي يسمى طبياً شغاف القلب. هذا الجلد ، المكون من نسيج ضام وخلايا عضلية ملساء وألياف مرنة ، يغطي أيضًا صمامات القلب.
وهذا يفسر سبب انخفاض احتمالية إصابة الأشخاص ذوي القلوب السليمة بالتهاب صمام القلب (التهاب الشغاف). في السنة الأولى بعد استبدال صمام القلب (صمام القلب الاصطناعي) ، أصيب ما يقرب من 2 إلى 3٪ ممن خضعوا لعمليات جراحية بالتهاب صمام القلب. في السنوات التالية ، تنخفض المخاطر مرة أخرى.
علاوة على ذلك ، فإن جميع العمليات المرتبطة بضعف جهاز المناعة في الجسم تمثل خطرًا متزايدًا. من ناحية ، تؤدي أمراض الجهاز المكون للدم (خلايا الدم البيضاء ، ما يسمى الكريات البيض ، مهمة مهمة للدفاع عن أجسامنا ضد متطفلين محددين) ، داء السكري (= مرض السكري ؛ انظر أمراض البنكرياس) أو العلاج الكيميائي.
يؤدي إدمان المخدرات إلى حدوث التهاب صمام القلب (التهاب الشغاف) ، حيث تؤدي الحقن في الوريد غالبًا إلى انتشار الجراثيم ، والتي تصل بعد ذلك إلى القلب الأيمن مباشرةً عبر الوريد الأجوف العلوي وتتلف بشكل أساسي الصمام الذي يفصل الأذين الأيمن والبطين (يرجع هذا الصمام إلى منشورات الصمامات الثلاثة تسمى "الصمام ثلاثي الشرفات" ، من اللاتينية tri = ثلاثة).
في حالات نادرة ، يمكن أيضًا أن يتأثر الصمام الرئوي المؤدي إلى الدورة الدموية الرئوية.