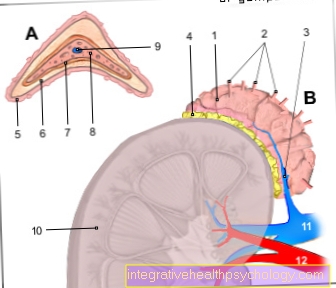
الشفة المشقوقة والحنك
المرادفات
طبي: Cheilo-Gnatho-Palatoschisis ، الإنجليزية: cheilognathouranoschisis
المقدمة
في أوروبا ، يوجد طفل واحد من بين 500 طفل حديث الولادة مصاب بشفة مشقوقة والحنك المشقوق (Cheilo-Gnatho-Palatoschisis) ولد. هذا رقم مرتفع نسبيًا ، وهذا هو السبب في أن تكون الفجوة هي واحدة من أكثر تشوهات الوجه الخلقية شيوعًا.
تظهر خلال الفترة الانتقالية من الشهر الثاني إلى الشهر الثالث من الحمل. ومع ذلك ، ليس في نفس الوقت ، ولكن أولاً تظهر الشفة الأرنبية والفك المشقوق ، ثم الحنك المشقوق.

في حين أن كلا نصفي الوجه يتطوران بشكل منفصل وعادة ما يتحدان في وقت محدد ، فإن الشفة المشقوقة والحنك لا يحدثان.
يمكن أن يتخذ تشكيل الفجوة أبعادًا مختلفة. على سبيل المثال فقط الشفة لها فجوة تمتد إلى فتحة الأنف ، أو يوجد تضخم من خلال صف أسنان الفك العلوي حتى تشكيل الفجوة الكاملة بما في ذلك الحنك الصلب واللين. في بعض الأحيان ، يكون مجرد انشقاق اللهاة هو المؤشر الوحيد للشفة المشقوقة والحنك.
في بعض الأحيان يتم اكتشاف الشفة الأرنبية وشق سقف الحلق بالموجات فوق الصوتية ، ولكن في موعد لا يتجاوز وقت الولادة. يمكن أن تكون الشقوق كاملة أو غير كاملة ، أحادية الجانب أو ثنائية. يمكن أن تتأثر الشفاه والفك وسقف الفم معًا أو بشكل فردي. يتأثر الجانب الأيسر أكثر من الجانب الأيمن.
في الماضي ، كانت التكوينات المشقوقة تعرف أيضًا باسم "الشفة الأرنبية" أو "حلق الذئب". نظرًا لأن هذه ليست تعبيرات طبية ويمكن اعتبارها مسيئة من قبل المصابين ، يجب على المرء أن يلتصق بالشفة المشقوقة والحنك المشقوق.
الأسباب
سبب الشفة المشقوقة والحنك المشقوق هو تشوه في الشفة الرابعة والعاشرة الأسبوع الجنيني. بين الخامس والسابع تظهر الشفة المشقوقة والفك من الأسبوع الثامن ، والحنك المشقوق من الأسبوع الثامن. لا تنمو الأنسجة معًا خلال هذا الوقت بسبب التأثيرات الخارجية والداخلية.
ثم غالبا ما يتحدث المرء عن واحد تاريخ متعدد العوامل، نظرًا لأن العديد من العوامل تعمل في الغالب في وقت واحد ومع بعضها البعض.
في حوالي 70٪ من الحالات ، يحدث الشفة الأرنبية وشق سقف الحلق بشكل منعزل ، أي لوحدهما ، على أنه العيب الوحيد. في الـ 30٪ المتبقية ، يعاني المولود من تشوه آخر. في كثير من الأحيان ، يرتبط العمود بمتلازمات مختلفة ، مثل التثلث الصبغي 21، وتسمى أيضًا متلازمة داون. إذا كان سبب المرض يكمن في الجينات والوراثة ، يتحدث المرء عن العوامل الداخلية. إذا ظهرت فجوات بالفعل في الأسرة ، فإن خطر حدوث فجوات أخرى مع المزيد من النسل يكون أعلى قليلاً. غالبًا ما يساعد هنا التشاور مع الطبيب المسؤول.
العوامل الخارجية هي المؤثرات التي لها تأثير خارجي على المرأة الحامل. إذا كانت الأم تدخن أثناء الحمل ، يمكن أن يؤذي الجنين بعدة طرق. لا يهم ما إذا كنت تدخن بشكل سلبي أو نشط. المواد السامة الموجودة في السجائر تعمل مثل السم على جسم الجنين. الأمر نفسه ينطبق على استهلاك الأم للكحول خلال هذا الوقت.
اقرأ المزيد عن الموضوع: الكحول أثناء الحمل
يمكن أيضًا أن يكون الإشعاع المؤين ، أي إنتاج صور الأشعة السينية ، مصدر تكوين فجوة. يمكن أن تتسبب الأشعة السينية في إتلاف الحمض النووي للطفل ، مما قد يتسبب في نمو الأنسجة بشكل غير صحيح. لمنع حدوث ذلك ، من المهم دائمًا إبلاغ الطبيب الذي يعالجك بأنك حامل! يمكن أن يؤدي تناول الأدوية أثناء الحمل أيضًا إلى عواقب وخيمة. خصوصا الستيرويدات القشريةمثل الكورتيزول ، الذي له تأثير مضاد للالتهابات ، يشتبه في أنه يسبب مثل هذا المرض.
في حالة الإجهاد والضغط النفسي ، يطلق الجسم أيضًا الكورتيزول الخاص به ، وهو أيضًا غير مفيد للجنين. تشمل العوامل الأخرى التقدم في السن أو الصغر ، بالإضافة إلى التغذية غير السليمة للأم أو النزيف في الرحم أو الحمى التي تشكل خطورة على الجنين.
الأعراض
في حالة الشفة المشقوقة والحنك المشقوق لا يتحدث المرء بشكل مباشر عن الأعراض التي تحدث للمريض. بل إن التأثيرات المختلفة أو الاضطرابات الوظيفية التي تنشأ عن المرض. تؤثر هذه الاضطرابات بشكل رئيسي على الأنف والأذنين وجهاز النطق.
غالبًا ما تحدث صعوبة في التنفس بسبب تسطيح فتحتي الأنف أو تقوس الحاجز الأنفي. يصعب تناول الطعام لأن المص لا يعمل بشكل صحيح. ومع ذلك ، يمكن صنع أطباق الشرب للأطفال الصغار بعد أيام قليلة من الولادة لتجنب هذه المشكلة.
يجد العديد من الأطفال أيضًا صعوبة في الكلام ، حيث يتم نطق أصوات الاحتكاك ، و plosives وحروف العلة بشكل مختلف. نقطة أخيرة مهمة هي مشكلة تهوية الأذن الوسطى. يمكن أن يغيره الحنك المشقوق ، مما قد يؤدي إلى التهاب الأذن الوسطى المستمر أو ضعف السمع. ومع ذلك ، يمكن منع ذلك عن طريق إدخال أنبوب. إذا تأثر الفك العلوي بالفجوة ، فمن الممكن وجود أسنان منحرفة. في بعض الأحيان لا يتم إنشاء بعض الأسنان بسبب الفجوة. في سن متقدمة ، غالبًا ما تكون العمليات ضرورية لربط أجزاء الوجه التي لم تنمو معًا. غالبًا ما تعاني النفس من هذا.
مشاكل الرضاعة الطبيعية
نظرًا لأن الشفة المشقوقة والحنك يجب أن تتساوى مع اتصال بين الفم والأنف ، تنشأ مشاكل في تناول الطعام والامتصاص. من المهم معرفة أن تغذية الأطفال حديثي الولادة بالشقوق تستغرق دائمًا ما يصل إلى 30 دقيقة أطول من الأطفال الذين ليس لديهم شقوق ، بغض النظر عما إذا كانوا يرضعون بالزجاجة أو يرضعون من الثدي.
إذا لم يكن المص ممكنًا بمساعدة صفيحة شرب مصنوعة خصيصًا تفصل بين الغرفتين وبالتالي تسهل التغذية في كثير من الحالات ، فيجب استخدام وسائل أخرى.
تتم محاولة إطعام الطفل بمساعدة حقنة وهو مستلق على صدره. يمكن ضخ الحليب مسبقًا بمضخة. البديل الآخر هو وضع إصبع في فم الطفل وسكب الحليب في نفس الوقت باستخدام حقنة. يُعرف هذا البديل باسم تغذية الإصبع. هناك أيضًا زجاجات مستطيلة للتغذية عندما لا تعمل الرضاعة الطبيعية. هذه ما يسمى مكنسة هابرمان لديك لسان حال أطول ، مما يبسط عملية البلع. "المصاصون ذوو الاحتياجات الخاصة" ، الذي تم تطويره خصيصًا للأطفال غير القادرين على ممارسة منعكس المص بسبب الأمراض والعيوب الوراثية ، مفيد أيضًا. باستخدام صمام الرجوع ، لا يمكن لأي هواء أن يدخل الزجاجة ويمكن للصمام الشق بعد ذلك تنظيم كمية الحليب التي تدخل فم الطفل. على سبيل المثال ، يمكن ببساطة تغطية الشفة الأرنبية المعزولة بإصبع حتى يتمكن الطفل من إرضاع الثدي. بالطبع ، هناك أيضًا العديد من العمليات التي يجب إجراؤها في الأسابيع والأشهر القليلة الأولى حتى يمكن التخلص من جميع الأعطال في أسرع وقت ممكن.
ومع ذلك ، في معظم الحالات ، هذه الوسائل ليست ضرورية وصفيحة الشرب كافية لممارسة الشفط الصحيح.
إذا كان لديك أي أسئلة ، فمن المستحسن استشارة الأطباء المعالجين وأخصائيي تقويم الأسنان والقابلات.
علاج نفسي
ساعد الطفل في أقرب وقت ممكن لتحسين تناول الطعام. يمكن صنع طبق الشرب بشكل فردي بعد أيام قليلة من الولادة. يتم إدخاله في الفجوة وبالتالي يفصل الأنف عن الفم أو الحلق. هذا الفصل المكاني يمكّن الطفل من البلع بشكل أفضل ويعود على الشعور بالظروف التشريحية الطبيعية. صفيحة الشرب لها فترات استراحة في بعض الأماكن للسماح للأنسجة بالنمو أكثر.
يجب إغلاق الشفة الأرنبية وشق سقف الحلق بالتدخل الجراحي في سن الثالثة على الأكثر. كإجراء أولي ، يمكن سد الفجوة الموجودة في الحنك بلوحة سقف.
ومع ذلك ، هناك عدة عمليات ضرورية لاستعادة الظروف التشريحية الطبيعية بشكل كامل. هذه لا تقضي فقط على العيوب الوظيفية ولكن أيضًا الجمالية.
إن التطبيع السريع للجماليات والاستعادة الكاملة للوظيفة يتحدثان لصالح إجراء عملية مبكرة.
إن التقليل من مخاطر الجراحة وتثبيط النمو الناجم عن الجراحة يؤيد موعد متأخر.
عادة ، يُقال إن الطفل جاهز للجراحة عندما يبلغ وزنه 10 أرطال و 10 أسابيع. بعد ما يقرب من 6 أشهر ، تكون جراحة مدخل الشفة والفك والأنف هي أول ما يجب القيام به. يتم إغلاق الحنك الصلب واللين في أقل من عام. يتم إجراء مزيد من العمليات في سن متقدمة.
قبل كل شيء ، يمكن القضاء على الصعوبات اللغوية من خلال التدابير العملية. يجب القضاء على التشوهات في وضع الأسنان من خلال إجراءات تقويم الأسنان. تزداد قابلية الإصابة بتسوس الأسنان لدى هؤلاء الأطفال ؛ لذلك تتطلب نظافة الفم الدقيقة.
في حالة وجود اضطرابات في الكلام ، يشار إلى تمارين علاج النطق.
مهدئ للشفة المشقوقة والحنك المشقوق
في حالة الشفة الأرنبية وشق سقف الحلق ، تتم العملية الأولى في وقت مبكر جدًا. يجب عدم استخدام اللهاية مباشرة بعد العملية ، حيث يوجد خطر من أن الخياطة يمكن أن تنفجر التماس. بخلاف ذلك ، يُسمح باللهايات ، لكن ليس من السهل العثور على اللهاية الصحيحة. غالبًا ما تسقط الأشياء البسيطة من الفم من خلال الكراك. يوصى باستخدام اللهّايات على شكل كرز وذات جذع أطول ، ولكن بشكل عام يجب عليك ببساطة التحقق من اللهاية التي تناسب الوضع الفردي للطفل والتي يقبلها الطفل.
الشفة الأرنبية وشق سقف الحلق من كلا الجانبين
الشفة الثنائية والحنك هي أخطر أشكال الخلل ، حيث يعاني المرضى من شقين منفصلين على يمين ويسار مركز الشفة ويلتقيان مرة أخرى في الحنك الرخو. كان هذا البديل من تشكيل الفجوة يُعرف سابقًا باسم "فم الذئب".
في العديد من العمليات التي تجريها جراحة الوجه والفكين مع أخصائي الأذن والأنف والحنجرة وتقويم الأسنان وعلاج النطق ، يتم سد الثغرات ومحاولة إصلاح الخلل. العمليتان الأساسيتان هما إغلاق الشفة وإغلاق الحنك. في سياق النمو ، قد تحدث أيضًا علاجات تقويم الأسنان المشقوقة وجراحة الأنف وتقويم الأسنان.
لذلك ، تختلف كل حالة بشكل فردي ويتم التخطيط لها بشكل مختلف اعتمادًا على ما إذا كان العمود مكتملًا أو غير مكتمل أو معزول. كلما كان شكل الشق أكثر وضوحًا ، زاد طول مسار العلاج. في حالة الشفة المشقوقة الثنائية والحنك ، فإن أكبر قدر من العلاج ضروري.
التشخيص
الموجات فوق الصوتية كتشخيص قبل الولادة
يمكن بالفعل رؤية العلامات الأولى للشفة المشقوقة والحنك المشقوق على الموجات فوق الصوتية. تتمتع أجهزة الموجات فوق الصوتية الحديثة على وجه الخصوص بمستوى عالٍ جدًا من الدقة. يمكن للممارس المتمرس التعرف على الكراك في وقت مبكر من الأسبوع الرابع عشر من الحمل ، بشرط أن يستلقي الطفل بشكل مريح أثناء الفحص بالموجات فوق الصوتية. كما يتم إبلاغ الوالدين المنتظرين على الفور بالشك حتى يتم إعلامهما بخيارات العلاج في أسرع وقت ممكن.
يقوم طبيب النساء والتوليد بذلك قبل الولادة. في بعض الأحيان لا يتم التعرف على الشق إلا بعد الولادة. يحدث هذا بشكل أساسي مع القليل جدًا من الشقوق الواضحة أو الداخلية.
يجب أن يدفع الوالدان تكاليف الفحص التشخيصي التفصيلي ويتكلف ما بين 200 يورو و 400 يورو. إحالة من طبيب أمراض النساء لسداد التكاليف من قبل شركة التأمين الصحي لا يمكن أن تتم إلا في حالات خاصة - على سبيل المثال ، إذا كان هناك بالفعل حالة من الشفة الأرنبية والحنك المشقوقة في الأسرة. في العائلات ذات التكرارات المتعددة في شجرة العائلة ، هناك خطر متزايد من إصابة الطفل الذي لم يولد بعد بهذا العيب أيضًا. مع التشخيص بالموجات فوق الصوتية قبل الولادة ، من الممكن فقط رؤية الشفة المشقوقة ، ولكن يجب فحص الجزء الداخلي من فم الجنين للفك المشقوق والحنك ، وهو أمر غير ممكن قبل الولادة.
إذا تم اكتشاف الشق في وقت مبكر أثناء الحمل ، فيجب أيضًا فحص أنظمة الأعضاء الأخرى بدقة. يبلغ خطر حدوث تشوه آخر حوالي 30٪.
ميراث
يبلغ الخطر الأساسي الذي يصاب به الطفل الشفة المشقوقة والحنك حوالي 0.2٪ ، أي أن طفلًا واحدًا من بين كل 500 طفل يولد به. يحدث هذا التشوه بشكل متكرر في العائلات التي حدث فيها بالفعل الشفة الأرنبية والحنك المشقوق. إذا كان أحد الوالدين من بين الضحايا ، فإن الخطر على الطفل الأول يبلغ حوالي 3٪ ، أما بالنسبة للثاني فهو 15-17٪. إذا تأثر كلا الوالدين ، يمكن للمرء أن يتوقع في حوالي 35 ٪ من الحالات أن يمرض الأطفال أيضًا.
إذا أصيب الطفل بالمرض لأول مرة في الأسرة ، فإن الخطر يرتفع إلى حوالي 4-6٪ من ولادة طفل آخر بهذا المرض. إذا ولد طفلان على هذا النحو ، فإن الخطر يزداد أكثر. وفقًا للعديد من الدراسات ، تحدث الشقوق بشكل متكرر بين سكان أستراليا أو أمريكا ، بينما تقع أوروبا في المنتصف. الشفة المشقوقة والحنك المشقوقان هي الأقل شيوعًا في إفريقيا. كيف بالضبط عائدات الميراث لم يتم توضيحها بوضوح في الوقت الحاضر.
تكرر
معدل حدوث نوع واحد من الشفة الأرنبية و / أو الحنك المشقوق هو 1: 500. ومع ذلك ، باستثناء متلازمة فان دير وود ، فهو ليس عيبًا جينيًا منعزلاً. إنه تفاعل بين التأثيرات البيئية متعددة العوامل ، ولكن يتم إجراء المزيد من الأبحاث ، حيث لا يزال سبب حدوث هذا الخطأ غير مفهوم جزئيًا.
ال مشقوق الشفة يحدث أثناء التطوير في الخامس والثامن أسبوع جنيني في ذلك شق الحنك والفك خلال 7-9 الأسبوع الجنيني. لذلك ، يزيد خطر حدوث الشفة الأرنبية وشق سقف الحلق من خلال الاستخدام الخارجي للأدوية والأدوية في الأشهر الثلاثة الأولى (الشهر الأول إلى الشهر الثالث من الحمل).
وهذا يشمل في المقام الأول التدخين والديوكسينات ، والتي لا تزال تعتبر مسببة للسرطان ومخبأة في العديد من الأطعمة.بالإضافة إلى ذلك ، تعتبر البنزوديازيبينات ، المعروفة باسم المهدئات أو الحبوب المنومة ، عاملاً محتملاً في الشفة الأرنبية والحنك المشقوق. وتشمل هذه فاليوم أو ديازيبام أو أوكسازيبامالتي يحب الناس الرجوع إليها لإيجاد السلام. ومن العوامل الأخرى الأمراض النفسية التي تصيب الأم الحامل والمجاعة المزمنة مثل اضطرابات الأكل. وفقًا لآخر الأبحاث ، فإن مرض الحصبة الألمانية في الثلث الأول من حمل الأم هو أيضًا سبب الشفة المشقوقة والحنك.
ملخص
الشفة المشقوقة والحنك المشقوق هو عيب يحدث أثناء نمو الوجه الجنيني. يمكن أن يصل تشكيل الفجوة إلى أبعاد مختلفة. هناك شكاوى وظيفية وجمالية. يتمثل العلاج في سد الشقوق من خلال عدة تدخلات جراحية تؤدي إلى استعادة الوظيفة الطبيعية والجماليات.
توصيات من فريق التحرير لدينا
- جراحة التجميل - ما هي؟
- تصحيح الشفاه