التهاب الفقرات التصلبي
المرادفات بمعنى أوسع
التهاب الفقار اللاصق (AS) ، التهاب الفقار اللاصق ، اعتلال الفقار المفصلي
الروماتيزم ، التهاب المفصل الروماتويدي، التهاب المفاصل الصدفي ، ميثوتريكسات
الإنجليزية: التهاب الفقرات التصلبي
تعريف
يعد مرض بشتيرو من أكثر الأمراض الالتهابية الروماتيزمية شيوعًا. إنه ينتمي إلى مجموعة ما يسمى بـ spondyloarthropathies ، والتي منها i.a. تشمل أيضًا التهاب المفاصل الصدفي ، ومرض الأمعاء الالتهابي ، والتهاب المفاصل في لايم (داء البورليات) ، والحمى الروماتيزمية ، والتهاب المفاصل التفاعلي التالي للمكورات العقدية.

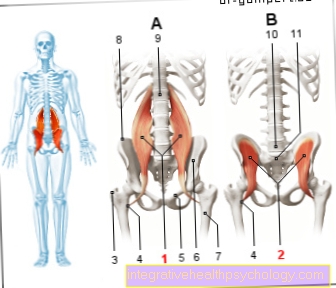
تم العثور على التغيرات الالتهابية بشكل رئيسي في منطقة العمود الفقري وإلى المفاصل العجزية والحرقفية (SI مشترك). في 20-50٪ من المرضى هناك آخرون مع تقدم المرض المفاصل (على سبيل المثال مفصل الورك ومفصل الركبة).
20٪ من المرضى يعانون أيضًا من التهاب من:
- مرفقات الأوتار (اعتلال الأنف)
- عين
- أمعاء
- قلب
- الكلى و
- رئة.
التاريخ
تم اكتشاف المرض لأول مرة في عام 1884 بواسطة أدولف سترومبل من لايبزيغ على أساس مريضين مع تصلب كامل في العمود الفقري والمفاصل.
وتبع المزيد من التقارير من فلاديمير فون بيتشتيرو (1886-1927) من سانت بطرسبرغ ومن بيير ماري من باريس.
السبب الجذري
سبب مرض بختيريو غير معروف. إن ارتباط المرض بالخصائص الجينية معروف ، ولا سيما مع مستضد كريات الدم البيضاء البشرية HLA-B27. أكثر من 90٪ من المصابين هم إيجابيون من HLA-B27. في ألمانيا ، حوالي 8 ٪ من السكان مصابون بـ HLA-B27 ، منهم 2-5 ٪ يصابون بـ Mb. Bechterew ، أي أكثر من 90٪ من الأشخاص المصابين بـ HLA-B27 يظلون بصحة جيدة.
في حالة الأقارب من الدرجة الأولى الذين يعانون من المرض ، فإن خطر الإصابة بمرض Bechterew هو 20٪ ، و 60٪ في حالة التوائم المتطابقة. يوجد في ألمانيا حوالي 800000 مريض مصاب بمرض Bechterew.
كما هو الحال مع الأمراض الروماتيزمية الالتهابية الأخرى ، تتم مناقشة بعض أنواع العدوى البكتيرية كمحفزات.
في بداية المرض ، كان متوسط عمر المرضى 26. الرجال أكثر عرضة للإصابة مرتين إلى ثلاث مرات من النساء.
الأعراض / الشكاوى
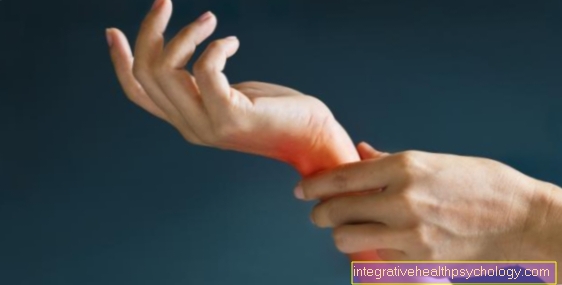
في حوالي 75 ٪ من المرضى ، فإن آلام أسفل الظهر العميقة هي العَرَض الأول. عادة ما تكون البداية تدريجية وقبل سن الأربعين. الثبات مميزة شكاوي أكثر من ثلاثة أشهر ، حدوث الشكاوى خاصة في النصف الثاني من الليلفي الصباح وبعد استراحة طويلة. عادةً ما تتحسن الأعراض بالتمارين الرياضية وتستجيب جيدًا للأدوية المضادة للالتهابات (المسكنات). بالإضافة إلى المفاصل العجزية والحرقفية ، فإن الانتقال من العمود الفقري الصدري إلى العمود الفقري القطني (Th8-L2) تتأثر.
في سياق المرض ، يتم تقييد حركة العمود الفقري بشكل متزايد ، حتى تصلب كامل. في الحالات القصوى ، في المرحلة المتأخرة ، لم يعد بإمكان المريض رفع خط الرؤية فوق الأفقي عن طريق سد الفقرات الصدرية في وضع منحني وتمديد العمود الفقري العنقي.
بواسطة مشاركة من مفاصل الضلع الفقري يمكن تقييد حركة التنفس. يمكن أن يكون الألم في جدار الصدر الأمامي ناتجًا عن التغيرات الالتهابية في مفاصل القص الترقوة (المفاصل القصية الترقوية) ، عظم القفص الصدري (داء الغضروف المفصلي) وكذلك على الغضروف الضلعي (التهاب الارتكاز).
يظهر المرض لأول مرة في 20٪ من المرضى على شكل التهاب مفصل (التهاب مفاصل) لمفصل محيطي ، عادةً في مفصل واحد أو عدة مفاصل (التهاب مفاصل أحادي أو قلة المفاصل) في منطقة الساقين.
تؤدي التغييرات الالتهابية أيضًا إلى تغييرات في مرفقات الأوتار. بسبب الإجهاد والبروز الخاصين ، تظهر هذه في حوالي 20 ٪ من المرضى في شكل ألم في الكعب ، وأحيانًا أيضًا في منطقة التلال الكبيرة المتدحرجة (المدور الأكبر) ، على الإسك أو على الإسك عرف الحرقفة.
خارج الجهاز العضلي الهيكلي ، يمكن أن يصبح مرض Bechterew أيضًا من أعراض التهاب العين (التهاب القزحية والجسم الهدبي). ظهور ألم حاد في عين واحدة ، وحساسية للضوء وضعف في حدة البصر. يمكن أن تظهر مظاهر أخرى في منطقة القلب والأوعية الدموية على شكل أ قلس الأبهر و عدم انتظام ضربات القلب وتحدث في منطقة الأمعاء على شكل التهاب اللفائفي أو التهاب القولون. مشاركة رئة (التليف الرئوي القمي الثنائي) و الكلى (اعتلال الكلية بالجلوبيولين المناعي).
يمكن أن يسمى المضاعفات بعد مسار طويل الأمد مع نشاط التهابي مرتفع. الداء النشواني (ترسب البروتينات في الأعضاء الداخلية مع اضطراب لاحق في وظيفة العضو). من المضاعفات الأخرى في المراحل المتأخرة من المرض زيادة خطر الإصابة بكسور العظام ، على وجه الخصوص في منطقة العمود الفقري ، بسبب التصلب ، يمكن أن تحدث كسور العظام حتى مع الصدمات البسيطة ، حيث يفقد العظم مرونته.
التشخيص
يتم التشخيص على أساس الأعراض والفحص البدني بالتزامن مع نتائج المختبر والأشعة السينية. تم فرضه دوليًا لتشخيص مرض موربي. Bechterew لديها تلك المعدلة معايير نيويورك من 1984:
- التشخيص
1. المعايير السريرية:
2. المعيار الإشعاعي- آلام أسفل الظهر العميقة وتيبس لأكثر من 3 أشهر. تحسن مع ممارسة الرياضة ، ولكن ليس بالراحة.
- محدودية حركة العمود الفقري القطني في المستويين السهمي والأمامي.
- انحراف التنفس في الصدر إلى أقل من 2.5 سم (يتم تصحيحه حسب العمر والجنس).
- التغيرات الالتهابية في منطقة العجز والمفاصل الحرقفي (التهاب المفصل العجزي الحرقفي> الصف 2 على كلا الجانبين أو الصف 3-4 على جانب واحد).
- تخرج
1. التهاب الفقار اللاصق الآمن:
إذا تم استيفاء معيار سريري واحد على الأقل والمعيار الإشعاعي.
2. المحتمل ميغابايت. Bechterew:- عندما يتم استيفاء ثلاثة معايير سريرية.
- إذا تم استيفاء المعيار الإشعاعي فقط دون المعايير السريرية.
المشكلة هي أن بعض التغييرات في الأشعة السينية تظهر فقط بعد 5-9 سنوات في المتوسط. المظاهر خارج المفاصل شائعة ويمكن أن تكون المظهر الأول ، لذلك غالبًا لا يمكن تشخيص الأشكال المبكرة من التهاب الفقار اللاصق.
قيم المختبر
تقريبا. 90 ٪ من مرضى التهاب الفقار اللاصق لديهم مستضد كريات الدم البيضاء البشرية B27 في دمائهم. ومع ذلك ، فإن تحديد HLA-B27 غير مناسب كاختبار بحث. ومع ذلك ، إذا اشتبه في التهاب الفقار اللاصق بناءً على الأعراض والفحص البدني والنتائج الإشعاعية ، فإن HLA-B27 الإيجابي يزيد من احتمالية التشخيص.
ترتبط زيادة مستويات الالتهاب في الدم ، مثل CRP (بروتين C التفاعلي) ومعدل الترسيب المتسارع (ESR) بالنشاط الالتهابي ، وبالتالي يمكن استخدامها لمراقبة التقدم. في حالة الدورات الخفيفة ، يمكن أن تكون هذه أيضًا في النطاق الطبيعي.
اقرأ المزيد عن الموضوع: مستويات الالتهاب في الدم
كجزء من تشخيص مرض Bechterew ، يتم تحديد HLA أيضًا. لمزيد من المعلومات ، اقرأ المقال التالي: HLA - مستضد كريات الدم البيضاء البشرية
رونتجن

تعتبر التغيرات الإشعاعية في منطقة العجز والحرقفي ذات أهمية كبيرة لتشخيص التهاب الفقار اللاصق ، ولكنها ليست مناسبة لتقييم مسار المرض التهاب المفصل العجزي الحرقفي (التهاب العجز والمفصل الحرقفي) هو شكل غير واضح للمفصل مع تصلب بالقرب من المفصل (انضغاط العظم) وتآكل (انحلال العظم) (ما يسمى بالصورة الملونة).
في منطقة العمود الفقري والمفاصل الطرفية ، تكون التغييرات الإشعاعية أكثر ملاءمة لتقييم التقدم. إنها نتيجة التدمير الملتهب وعمليات التعويض المحبطة في الغالب.
لوحظ ما يلي على الأشعة السينية:
- تآكل
- الطب النفسي
- تضيق مساحة المفصل
- ملامح مشتركة غير واضحة
- Syndesmophytes (تكلس أربطة العمود الفقري ، بحيث ترتبط الأجسام الفقرية وظيفيًا) و
- نتوءات العظام.
يحدث التهاب الفقار الفقاري ، وتشكيل الفقرات الصندوقية ، وتكوين الفطر الفقاري ، والجسور العظمية ، وفي النهاية اندماج كامل للمفاصل أو الجسم الفقري (ما يسمى بعصي الخيزران) على العمود الفقري.
التصوير بالرنين المغناطيسي (MRI) للحوض والعمود الفقري
قبل ذلك بكثير صورة الأشعة السينية هي التغيرات الالتهابية في العجز والحرقفي (SIJ) والعمود الفقري مع التصوير بالرنين المغناطيسي (مري) لتمثيل.
يمكن أيضًا استخدام التصوير بالرنين المغناطيسي للإدلاء ببيان حول شدة الالتهاب ، بحيث تكون الطريقة مناسبة أيضًا لتقييم التقدم ومراقبة نجاح العلاج.
ومع ذلك ، لا يمكن تصوير جميع المناطق المصابة بالتهاب الفقار اللاصق بنفس الجودة باستخدام التصوير بالرنين المغناطيسي. لذلك ، هناك دخل لمجموعات ISG التصوير بالرنين المغناطيسي للحوض أو ال LWS مع ISG في السؤال.
إذا كنت تريد أن تكون قادرًا على تقييم عمودك الفقري بالكامل التصوير بالرنين المغناطيسي للعمود الفقري أن تكون مدفوعة.
التصوير بالموجات فوق الصوتية / الموجات فوق الصوتية
كطريقة فعالة من حيث التكلفة وخالية من الآثار الجانبية ، يتم استخدام التصوير فوق الصوتي لتسجيل ومراقبة مسار التهاب المفاصل المحيطية والتهاب غرز الأوتار. يمكن أيضًا إجراؤه بسهولة كفحص ديناميكي ومقارنة جنبًا إلى جنب.
يمكن العثور على معلومات عامة حول الموضوع على: التصوير فوق الصوتي
ملخص
مرض بشتيو واحد مرض التهابي جهازي سبب غير معروف من مجموعة اعتلالات المفاصل الفقارية.
الأماكن الرئيسية للتظاهر هي المفاصل العجزية والحرقفية (مفصل SI) ، والانتقال من العمود الفقري الصدري إلى العمود الفقري القطني وبمشاركة الطرفية المشتركة مفصل الورك ومفصل الركبة. غالبًا ما يكون هناك أيضًا التهاب في الأوتار وتورط العين (التهاب القزحية والجسم الهدبي).
تحدث عادة بشكل مستمر ألم وتقييد متزايد للحركة.
يتم التشخيص سريريًا (عن طريق فحص المريض) وأشعة (عن طريق الأشعة السينية ، التصوير بالرنين المغناطيسي ، التصوير المقطعي المحوسب ، وميض إلخ.).
قيم المختبر يمكن أن تكون إيجابية HLA-B27 أو زيادة قيم الالتهاب تؤكد التشخيص. من أجل احتواء العملية الالتهابية والتصلب التدريجي أو التدمير للمفاصل ، يجب البدء في العلاج القسري في مرحلة مبكرة. العلاج الطبيعي / العلاج الطبيعي والعلاج بالعقاقير. إذا فشلت إجراءات العلاج المحافظ ، يتم استخدام إجراءات العلاج الجراحي.