علاج سرطان المعدة
جميع المعلومات الواردة هنا ذات طبيعة عامة فقط ، وعلاج الأورام دائمًا ما يكون في أيدي أخصائي أورام متمرس!
المرادفات
الطب: سرطان المعدة
ورم معدي ، ورم سرطاني معدي ، ورم غدي معدي ، ورم قلبي
تعريف
من سرطان المعدة (سرطان المعدة) هو خامس أكثر أنواع السرطانات شيوعًا عند النساء والرابع الأكثر شيوعًا عند الرجال. سرطان المعدة هو ورم خبيث ينمو بشكل لا يمكن السيطرة عليه وتسببه خلايا الغشاء المخاطي في المعدة ينزل. أسباب سرطان المعدة من بين أسباب أخرى النيتروسامين من الغذاء والنيكوتين و هيليكوباكتر بيلوري ناقش. في معظم الحالات ، يتسبب الورم في ظهور الأعراض في وقت متأخر ، عندما يكون بالفعل في مرحلة متقدمة. بسبب التشخيص المتأخر ، غالبًا ما يتم علاج سرطان المعدة في وقت متأخر ، بحيث يكون لهذا النوع من السرطان تشخيص سيئ للغاية للمريض.
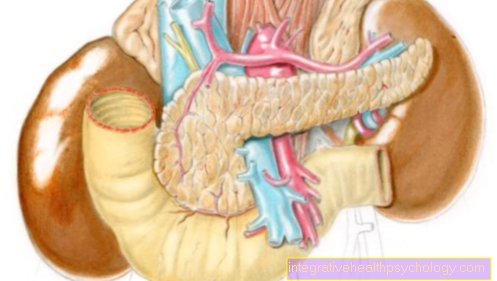
الشكل الجهاز الهضمي
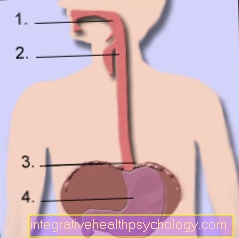
- الحلق / الحلق
- المريء / المريء
- دخول المعدة على مستوى الحجاب الحاجز (الحجاب الحاجز)
- المعدة (المعدة)
تصنيف TNM سرطان المعدة
من خلال على الصفحة المذكورة سابقاً لـ تشخيص سرطان المعدة يتم تحديد مرحلة الورم.
مرحلة الورم حاسمة لمزيد من التخطيط للعلاج. ومع ذلك ، غالبًا ما يكون التقييم الدقيق لمرحلة الورم ممكنًا فقط بعد العملية ، بعد إزالة الورم (استئصاله) وفحصه والعقد الليمفاوية بدقة (نسيجياً). هناك تصنيفات مختلفة لأورام المعدة ، على سبيل المثال حسب مظهر الخلايا السرطانية أو نوع النمو أو الموقع في معدة.
ال تصنيف TNM هو نظام التصنيف المعترف به عمومًا للأورام بأنواعها المختلفة.
تي يرمز إلى حجم الورم ومدى انتشاره في طبقات جدار العضو
ن يرمز إلى عدد الغدد الليمفاوية المصابة
م. لمستوطنات الورم (النقائل) في الأعضاء البعيدة.
تصنيف
T: ورم أولي
TX: لا يمكن تقييم الورم الأولي
T0: لا يوجد دليل على وجود ورم أولي
Tis: سرطان في الموقع ، واكتشاف الخلايا السرطانية دون غزو الصفيحة المخاطية المخصوصة
T1: ينمو الورم في الصفيحة المخاطية المخصوصة و / أو تحت المخاطية
T2: ينمو الورم في البروبريا العضلية أو تحت المصل
T3: ينمو الورم في المصل وتكون الأعضاء المجاورة خالية من الأورام
T4: النمو في الأعضاء المجاورة (الأمعاء الغليظة (القولون المستعرض) ، الكبد (Hepar) ، البنكرياس (البنكرياس) ، الحجاب الحاجز) ، الطحال (الهبات) ، جدار البطن.
(يتم شرح طبقات جدار المعدة في صفحة تشريح المعدة.)
N: إصابة العقدة الليمفاوية
NX: لا يمكن تقييم الغدد الليمفاوية الإقليمية
N0: لا توجد نقائل للعقد الليمفاوية الإقليمية
N1: وجود نقائل في 1-6 عقد ليمفاوية إقليمية
N2: النقائل في 7-15 عقد ليمفاوية إقليمية
N3: النقائل في أكثر من 15 عقدة ليمفاوية إقليمية
M: النقائل البعيدة
MX: لا يمكن تقييم النقائل البعيدة
م 0: لا توجد نقائل بعيدة
م 1: النقائل البعيدة موجودة
ص - تصنيف إضافي
R: بعد العملية (الاستئصال)
R0: استئصال الورم بالكامل
R1: بقي الورم المتبقي المرئي مجهريًا فقط.
R2: بالعين المجردة (العيانية) بقي الورم المتبقي
علاج نفسي
يتطلب علاج المريض تعاونًا مكثفًا بين أخصائي الجراحة والطب الباطني والمعالجين بالإشعاع ومعالجي الآلام.
في العلاج ، يتم استخدام تصنيف TNM كمساعدة أساسية في اتخاذ القرار. هناك إرشادات علاجية مقابلة لكل مرحلة من مراحل الورم. لذلك يمكن للمرء أن يصف ثلاثة أهداف علاجية يتم النظر فيها حسب المرحلة.
نهج عملي
فرصة المريض الوحيدة للشفاء هي استئصال الورم جذريًا. لإجراء عملية استئصال كاملة (استئصال R0) ، وهو أمر ممكن فقط في حوالي 30٪ من المرضى. نظرًا لأن سرطان المعدة لا يتم اكتشافه وعلاجه إلا في وقت متأخر فقط ، فيجب إجراء عملية إزالة كاملة للمعدة (استئصال معدة) ، والتي تكون دائمًا مصحوبة بإزالة كبيرة للعقد الليمفاوية.
غالبًا ما يتم أيضًا إزالة (استئصال الثرب) الكبير (الثرب الأكبر) والشبكة الصغيرة (ناقص الثرب) والطحال (الطحال). اعتمادًا على مكان الورم ، يتم التمييز بين التقنيات الجراحية المختلفة.
يتوفر للجراح خيارات مختلفة لاستعادة استمرارية الجهاز الهضمي وإعادة بناء الاتصال بين المعدة المتبقية والأمعاء اللاحقة (المفاغرة).
- سرطان الغشاء
في حالة وجود ورم في منطقة خروج المعدة يمكن الحفاظ على جزء من المعدة في حالة انتشار الورم. يجب النظر في استئصال 2/3 أو 4/5.
مع نمو الورم المنتشر ، يشار هنا أيضًا إلى الإزالة الكاملة للمعدة (استئصال المعدة). - سرطان الجسم
يتم علاج الأورام الموجودة في الجسم (الجزء الرئيسي) من المعدة عن طريق استئصال جذري للمعدة. - سرطان القلب
يتم أيضًا إزالة الورم الموجود في مدخل المعدة عن طريق الاستئصال الكامل للمعدة. تتم أيضًا إزالة المريء السفلي.
في بعض المرضى ، تكون عملية الورم متقدمة جدًا ، بحيث لا يمكن إجراء المزيد من الجراحة الشافية (العلاجية). ومع ذلك ، هناك العديد من العمليات المختلفة المتاحة التي يمكن أن تخفف الأعراض (العلاج الملطف). ينصب التركيز على التقنيات الجراحية التي تضمن مرور الطعام.
تشخيص الأنسجة
يتم فحص ورم المعدة المستأصل مجهريا (نسيجيا) بعد إزالة النسيج. لهذا الغرض ، يتم قطع عينة الورم في نقاط معينة وعلى هوامش الاستئصال. من هذه العينات ، يتم عمل أقسام رقيقة ، وملطخة وتقييمها تحت المجهر. يتم تحديد نوع الورم وتقييم انتشاره في جدار المعدة وفحص الغدد الليمفاوية مع الغدد الليمفاوية التي تمت إزالتها للتحقق من وجود الورم. من أجل استبعاد تورط العقدة الليمفاوية تمامًا ، يجب على أخصائي علم الأمراض فحص ما لا يقل عن 6 عقد ليمفاوية. فقط بعد اكتشاف الأنسجة يمكن وصف الورم بوضوح وفقًا لتصنيف TNM.
العلاج الإشعاعي (العلاج الإشعاعي)
يستخدم العلاج الإشعاعي لهذا النوع من الأورام عندما يكون الورم غير صالح للعمل ولا يستجيب للعلاج الكيميائي.
لا يمكن علاج سرطان المعدة بالعلاج الإشعاعي.
العلاج الكيميائي (العلاج الدوائي)
نظرًا لأن سرطان المعدة عادة ما يكون سرطانًا غديًا (انظر أعلاه) ، فإنه لا يستجيب بشكل جيد للعلاج الكيميائي. كما هو الحال مع العلاج الإشعاعي ، يتم استخدام العلاج الكيميائي كعلاج ملطف عندما لا يكون هناك أي احتمال لإجراء الجراحة. في بعض الأحيان ، يُستخدم العلاج الكيميائي أيضًا لتقليل حجم الورم وجعله قابلاً للتشغيل (العلاج المساعد الجديد).
إدراج الدعامة
إذا كان الورم يضيق ممرات الطعام بشدة ، فيجب إطعام المريض بمساعدات. من أجل إبقاء ممر الطعام مفتوحًا ، يجب أحيانًا زرع أنبوب بلاستيكي (أنبوب) أو إطار سلكي أنبوبي (دعامة). يمكن عادةً إجراء هذه الإجراءات الجراحية بأدنى حد من التدخل الجراحي أثناء تنظير المعدة.
العلاج بالليزر
يمكن استخدام العلاج بالليزر كبديل للأنبوب أو الدعامة. هنا ، يتم تبخير أجزاء الورم التي تعيق مرور الطعام بواسطة الليزر ، مما يقلل من امتداد المريء أو تضيق المعدة. لسوء الحظ ، غالبًا ما ينمو الورم مرة أخرى من الطبقات السفلية ، لذلك يجب تكرار العلاج أحيانًا بعد 7-14 يومًا.
تغذية الناسور / فغر المعدة بالمنظار عن طريق الجلد (PEG)
عندما تفشل خيارات العلاج الأخرى في إبقاء ممر الطعام مفتوحًا ، يمكن وضع أنبوب يسمى أنبوب التغذية (PEG) مباشرة عبر الجلد إلى المعدة. طريقة العلاج هذه هي إجراء جراحي صغير. تحت التحكم بالمنظار ، يتم أولاً دفع إبرة مجوفة (قنية) عبر الجلد إلى المعدة من أجل إدخال أنبوب بلاستيكي فوقها كوصلة دائمة للمعدة. على عكس الأنبوب المعدي الذي يوضع من خلال الأنف ، فإن جهاز PEG يقدم العديد من المزايا للمريض:
يمكن للمريض أن يطعم نفسه طعاماً ("طعام رائد الفضاء") من خلال هذا الأنبوب. يسد الأنبوب بسهولة أقل من الأنبوب الأنفي المعدي ويمكنك إطعام المزيد من الطعام مرة واحدة. نقطة أخرى مهمة للمريض ، مع ذلك ، هي الجماليات ، حيث يختفي الأنبوب تحت الملابس ، غير مرئي للآخرين.











.jpg)