جسم مضاد
ما هي الأجسام المضادة
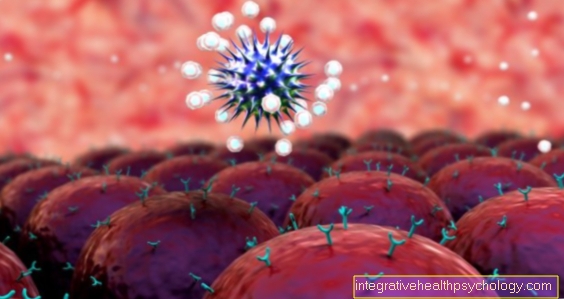
الأجسام المضادة - المعروفة أيضًا باسم الغلوبولين المناعي أو ab أو Ig باختصار - هي مكونات مهمة لنظام الدفاع الخاص بالجسم ، والتي تتكون من الخلايا البائية أو خلايا البلازما ، وهي فئة فرعية من الخلايا الليمفاوية.

إنها مجموعة من البروتينات التي شكلها الكائن البشري والتي تعمل على الدفاع ضد المواد الغريبة. عادة ، تتوافق هذه المادة الخارجية مع مسببات الأمراض مثل البكتيريا أو الفيروسات أو الفطريات. ومع ذلك ، يمكن أيضًا التعرف على مكونات خلايا الدم الحمراء ، وهي كريات الدم الحمراء ، والقضاء عليها. تم العثور على استجابة مناعية مرضية ، على سبيل المثال ، في رد فعل تحسسي أو في أمراض المناعة الذاتية.
اعتمادًا على وظيفتها ومكان إنتاجها في الجسم ، يمكن تقسيمها إلى خمس فئات: IgA ، IgG ، IgM ، IgE ، IgD ، حيث يرمز Ig إلى الغلوبولين المناعي. يصف هذا مجموعة من البروتينات التي تحتوي أيضًا على أجسام مضادة. تعتبر الأجسام المضادة جزءًا من الدفاع المناعي المحدد. هذا يعني أن الأجسام المضادة مسؤولة فقط عن مستضد معين. في المقابل ، تعتبر خلايا الدم جزءًا من الدفاع المناعي الخلوي ، الاستجابة المناعية غير المحددة. بتعبير أدق ، يتم إنتاج الأجسام المضادة بواسطة الخلايا الليمفاوية B ، وهي مجموعة فرعية من الكريات البيض. الأجسام المضادة قادرة على التعرف على المستضدات وربطها. توجد المستضدات على سطح المادة المراد إزالتها. كل جسم مضاد له موقع ارتباط محدد لمولد ضد معين. هذا يعني أن كل جسم مضاد يمكنه التعرف على مستضد معين والقضاء عليه ، وبالتالي فإن تنوع الأجسام المضادة كبير جدًا. في حالة نقص المناعة ، يمكن تقليل تكوين واحد أو أكثر من الأجسام المضادة.
اقرأ شيئًا Superantigens.
المقدمة
يتم تضمين الأجسام المضادة بياض البيض، والتي تتكون من أربع سلاسل مختلفة من الأحماض الأمينية: سلسلتان متطابقتان خفيفتان وسلسلتان ثقيلتان متطابقتان ، لكن كل جسم مضاد مختلف وفرد وله مهمة محددة للغاية في الجهاز المناعي يحمل.
يمكن لكل جسم مضاد تم تكوينه فقط التعرف على الهياكل الخاصة جدًا وربطها (مبدأ القفل والمفتاح) ومكافحتها ، بحيث يتم تكوين أجسام مضادة محددة لكل مادة غريبة وكل عامل ممرض يصيب الجسم وفي دم أو موجودة في سوائل الجسم الأخرى.
تكتسب الأجسام المضادة هذا التخصص بالفعل عندما يتم تكوينها بواسطة الخلايا البائية / خلايا البلازما: تتلامس الأخيرة مع مستضد (مثل مسببات الأمراض مثل البكتيريا أو الفيروسات) أو تسببها خلايا مناعية أخرى (الخلايا التائية) التي لها تلامس مع مستضد يتم تنشيطها بحيث تبدأ فورًا في إنتاج أجسام مضادة لها بالضبط موقع الارتباط الضروري لالتقاط المستضدات من الدم.
عند الانتهاء ، يتم إطلاقها بحرية في الدم عن طريق الخلايا البائية ، حيث تبحث بعد ذلك عن مستضداتها من أجل ربطها وبالتالي جعل الخلايا المناعية الأخرى ، مثل البالعات ، قابلة للتدمير.
تنقسم الأجسام المضادة الخاصة بجهاز المناعة في الجسم إلى 5 فئات فرعية ، وهي الغلوبولين المناعي جي, م., أ., E.و و د..
يمكن أيضًا تزويد الجسم بالأجسام المضادة المنتجة صناعياً أو الأجسام المضادة التي تم الحصول عليها من الحيوانات من الخارج ، على سبيل المثال كجزء من علاج الأمراض التي تعاني من خلل في الجهاز المناعي أو فقده ، كلقاح سلبي ضد مسببات الأمراض المختلفة أو لأنواع مختلفة من السرطان.
هيكل الأجسام المضادة
عادة ما تكون بنية كل جسم مضاد هي نفسها وتتكون من أربعة سلاسل مختلفة من الأحماض الأمينية (الأحماض الأمينية هي أصغر وحدات بناء البروتينات) ، اثنان منها يعرفان بالسلاسل الثقيلة واثنان بالسلاسل الخفيفة. السلسلتان الخفيفتان والثقلتان متطابقتان تمامًا ومتصلة ببعضها البعض بواسطة جسور جزيئية (جسور ثاني كبريتيد) وتم إحضارها إلى شكل Y المميز للجسم المضاد.
تتكون السلاسل الخفيفة والثقيلة من مقاطع الأحماض الأمينية الثابتة ، والتي هي نفسها في جميع فئات الجسم المضاد المختلفة ، والأجزاء المتغيرة التي تختلف من جسم مضاد إلى جسم مضاد (لذلك ، يحتوي IgG على مقطع متغير مختلف عن IgE).
تشكل المجالات المتغيرة للسلاسل الخفيفة والثقيلة معًا موقع الارتباط المحدد لكل من المستضدات التي تتطابق مع الأجسام المضادة (أي هياكل أو مواد في الجسم).
في منطقة الجزء الثابت ، يوجد موقع ارتباط ثان (جزء Fc) لكل جسم مضاد فردي ، وهو ليس مخصصًا لمستضد ، بل موقع ارتباط يرتبط به مع خلايا معينة في الجهاز المناعي وينشط وظيفتها مقدرة.
دور الأجسام المضادة
الأجسام المضادة هي هياكل تتكون من البروتينات التي يتكون منها الجهاز المناعي. إنهم يخدمون التعرف على هياكل الخلايا الأجنبية وربطها.
تبدو مثل "Y". باستخدام الذراعين القصيرين ، يمكنك ربط الخلايا الغريبة. يستخدمون كلاهما أو ذراع واحدة فقط. إذا كنت تستخدم ذراعًا واحدة فقط ، فيمكنك الارتباط بجسم مضاد آخر بالذراع الأخرى. عندما يحدث هذا لأجسام مضادة متعددة ، فإنها تتجمع معًا ويمكن أن تأكلها البلاعم. ثم تقوم البلاعم بتفكيك هذه المجموعات ، وبالتالي تدمير الخلايا الأجنبية.
إذا كنت تستخدم كلا الذراعين العلويين ، فيمكنك استخدام الجزء السفلي من ذراعك مباشرةً للوصول إلى الخلايا الأخرى في الجهاز المناعي، كيف الخلايا التائية المساعدة، ربط، قيد. ثم تلتقط الخلايا التائية المساعدة الأجسام المضادة ، وتكسرها وتبني مكونات الخلايا الغريبة في غشاء خاص بها. بهذه الطريقة تعمل كخلايا معلومات لخلايا المناعة الأخرى. تساعد الأجسام المضادة تقريبًا في هذا التعرف على الخلايا الأجنبية و السماح للخلايا الأخرى بتدميرها. لذلك هم بمثابة نوع الارتباط بين الخلايا المناعية.
الأجسام المضادة في الدم
إذا دخل عامل ممرض أو مادة غريبة أخرى (مستضد) إلى جسم الإنسان (على سبيل المثال عن طريق الجلد أو الأغشية المخاطية) ، يتم إزالته مبدئيًا من العناصر "السطحية" الخلايا الدفاعية لجهاز المناعة (ما يسمى. الخلايا الجذعية) معترف بها وملزمة للانتقال إلى الأعمق منها الغدد الليمفاوية لرفع. هناك الخلايا المتغصنة تظهر المستضد لما يسمى بالخلايا اللمفاوية التائية ، وهي فئة من خلايا الدم البيضاء. وبالتالي يتم إيقاظها إلى "الخلايا المساعدة" وبالتالي تنشط الخلايا الليمفاوية البائية ، والتي تبدأ فورًا في إنتاج الأجسام المضادة المصممة بدقة لمولد الضد لتكون غير ضارة. عندما تتشكل هذه الأجسام المضادة بشكل كامل ، يتم إطلاقها في الدورة الدموية حتى تتمكن من الوصول إلى جميع أجزاء الجسم من خلال مجرى الدم الفسيولوجي.
الاحتمال الآخر لتنشيط الخلايا البائية هو اتصال مباشر خلية بائية تسبح في الدم مع العامل الممرض أو مادة غريبة دون تنشيط مسبق بواسطة خلية تائية. يتم إطلاق الأجسام المضادة في الدم (أيضًا المناعية يمكن تقسيمها عمومًا إلى فئات مختلفة (مفتش, IgM, إيغا, IgD و IgE) ويمكن تحديدها عن طريق عينة الدم والفحوصات المخبرية الطبية اللاحقة.
ما هي المستضدات؟
المستضدات هي هياكل أو مواد على سطح الخلايا في جسم الإنسان. إنها في الغالب بروتينات ، ولكن يمكن أن تكون أيضًا دهونًا أو كربوهيدرات أو حتى تركيبات مختلفة تمامًا.
إما أن تكون هذه هياكل الجسم الخاصة ، والتي توجد دائمًا في جسم الإنسان في ظل الظروف العادية ، أو الهياكل أو المواد الغريبة التي دخلت الجسم ولكنها لا تنتمي إليه بالفعل.
عادة ما يتم التعرف على هذه المستضدات الأجنبية من قبل الخلايا الليمفاوية B أو T للجهاز المناعي وترتبط بها وتجعلها غير ضارة بأجسام مضادة معينة تكونت سابقًا بواسطة الخلايا الليمفاوية B. منذ البداية ، يتعلم الجهاز المناعي التفريق بين تراكيب الجسم وتلك غير الموجودة في الجسم ، بحيث يتم محاربة المستضدات الأجنبية فقط في ظل ظروف صحية. ومع ذلك ، إذا كان الجهاز المناعي يتعرف بشكل غير صحيح على الهياكل غير الضارة في الجسم على أنها مستضدات أجنبية ويحاربها أيضًا ، فإن هذه العملية المرضية تسمى تفاعل المناعة الذاتية ، والتي يمكن أن تنشأ منها أمراض المناعة الذاتية.
اقرأ المزيد عن الموضوع: ما هو مرض المناعة الذاتية؟
وظيفة الأجسام المضادة
الوظيفة الرئيسية للأجسام المضادة هي دخول الجسم مسببات الأمراض أو المؤثرات الخارجية أو المواد أيضًا الكشف، إلى ربط، قيد و ل هدم.
تلك من الخلايا الليمفاوية B (نوع فرعي معين من خلايا الدم البيضاء) يمكن تقسيم جزيئات البروتين المنتجة إلى فئات مختلفة من الأجسام المضادة ، ولكل منها مهام وخصائص مختلفة وفي بعض الحالات يكون لها أيضًا مكان عملها الرئيسي في أجزاء مختلفة من الجسم.
إذا تم التعرف على العامل الممرض أو الجزيء الغريب (المستضد) في الجسم من قبل الجهاز المناعي ، تبدأ الخلايا البائية فورًا في إنتاج الجسم المضاد المناسب ، والذي يربط بعد ذلك بنقطة اتصال واحدة بالهيكل المراد مكافحته ومع نقطة الاتصال الأخرى بخلايا دفاع أخرى من الجسم (على سبيل المثال الضامة = البالعات).
ثم يتم تنشيطها وتمتص معقدات الأجسام المضادة والمستضد ، مما يجعل المواد الغريبة أو مسببات الأمراض غير ضارة.
اختبار فحص الجسم المضاد
اختبار البحث عن الأجسام المضادة (اختصارًا AKS) هو اختبار في الطب المخبري يتم فيه البحث في مصل دم المريض عن بعض الأجسام المضادة التي تتعارض مع بنى معينة (مستضدات) على الغشاء خلايا الدم الحمراء (كريات الدم الحمراء) يتم توجيهها. يتم التمييز هنا منتظم و الأجسام المضادة غير المنتظمة ضد خلايا الدم الحمراء: العادية منها تسمى مضاد- A و مكافحة- ب الأجسام المضادة ، حيث يوجد الجسم المضاد لـ A في المرضى الذين لديهم فصيلة الدم B ، والجسم المضاد B المقابل في المرضى الذين يعانون من فصيلة الدم A. تشمل الأجسام المضادة غير المنتظمة ، من بين أمور أخرى ، من الأجسام المضادة لـ Dوهو موجه ضد عامل ريسوس- D.
من أجل العثور على الأجسام المضادة المنتظمة وغير المنتظمة في مصل دم المريض ، يتم خلط مصل المريض مع المستضدات المناسبة بعد أخذ عينة الدم ، بحيث في حالة وجود الأجسام المضادة ، تتجلط الدم: يسمى الاختبار بعد ذلك إيجابي مصنفة. يستخدم اختبار فحص الأجسام المضادة بشكل أساسي كإعداد للمستقبل نقل الدم نفذت وكذلك داخل فحوصات الحمل. في الممارسة السريرية اليومية ، يستخدم المصطلح "اختبار البحث عن الأجسام المضادة" بشكل عام لتحديد الأجسام المضادة في سياق مثل يتم استخدام الأمراض المعدية أو أمراض المناعة الذاتية ، ولكن لا ينبغي الخلط بينها وبين المعنى الفعلي كما هو موضح أعلاه.
علاج الجسم المضاد
كما هو موضح أعلاه ، تعمل الأجسام المضادة في الواقع على الحماية من المرض ، وبالتالي فهي جزء من جهاز المناعة. ومع ذلك ، لا يستطيع جهاز المناعة لدينا محاربة بعض الأمراض ، مثل السرطان ، من تلقاء نفسه لأنه ليس سريعًا وفعالًا بما يكفي للقيام بذلك.
لبعض هذه الأمراض لقد مر المرء بسنوات عديدة من البحث تم العثور على الأجسام المضادةيمكن إنتاجها بطريقة التكنولوجيا الحيوية ومن ثم إعطاؤها كدواء للمرضى ، على سبيل المثال مرضى السرطان. هذا يجلب مزايا ضخمة. بينما يهاجم العلاج الكيميائي أو العلاج الإشعاعي الجسم بأكمله ويدمر جميع الخلايا ، بما في ذلك الخلايا السليمة الأجسام المضادة خاصة جدًا فقط ضد الخلايا السرطانية.
هذه الخصوصية ترجع إلى طبيعة الأجسام المضادة. الأجسام المضادة هي بروتينات تنتجها خلايا الجهاز المناعي بشكل طبيعي. قبل أن تتمكن خلايا الجهاز المناعي هذه ، خلايا البلازما ، من القيام بذلك ، يجب أن تكون قد لامست الخلايا الأجنبية. للقيام بذلك ، يأخذون الخلايا الأجنبية ويفككونها ويتعرفون على الهياكل السطحية التي "تحدد" الخلايا ، مثل بطاقة الهوية. تتشكل الأجسام المضادة بعد ذلك ضد هذه الهياكل السطحية ، والتي تسمى أيضًا علامات السطح.
تم استخدام هذا المبدأ في البحث. واحد لديه بحثت الخلايا السرطانية عن علامات السطح هذه، ال فقط على الخلايا السرطانية ولكن ليس في خلايا الجسم. ضد هذه العلامات ثم تشكلت الأجسام المضادةيمكن إعطاؤها للمرضى في شكل علاج بالأجسام المضادة. ترتبط الأجسام المضادة بعد ذلك بالخلايا السرطانية في الجسم ، وبالتالي تساعد جهاز المناعة في الجسم على التعرف على الخلايا الخبيثة وقتلها.
هذه هي الطريقة التي يعمل بها الجسم المضاد ريتوكسيماب مع أنواع معينة من سرطان الدم و ال ليمفوما اللاهودجكين والجسم المضاد تراستوزوماب ضد خلايا سرطان الثدي و البعض خلايا سرطان المعدة. بالإضافة إلى هذه "الأجسام المضادة الخاصة بالمرض" نسبيًا ، هناك أيضًا تلك التي ، على سبيل المثال ، تمنع نمو الأوعية الدموية الجديدة وبالتالي تمنع إمداد السرطان بالعناصر الغذائية من الدم. سيكون هذا مثل هذا الجسم المضاد بيفاسيزوماب. يمكن استخدامه في العديد من أنواع السرطان المختلفة.
الغلوبولين المناعي IgG، IgM، IgA، IgE
يمكن بشكل عام مشاهدة الأجسام المضادة المكونة من الخلايا الليمفاوية B ، والتي تسمى أيضًا الغلوبولين المناعي ، في 5 فئات فرعية ليتم تجميعها: الغلوبولين المناعي M. (IgM) ، الغلوبولين المناعي جي (مفتش) ، الغلوبولين المناعي أ (IgA) ، الغلوبولين المناعي E. (IgE) و الغلوبولين المناعي د (مفتش).
المختلف الفئات الفرعية للأجسام المضادة لها مهام مختلفة في الجهاز المناعي وتختلف أيضًا في الموقع الرئيسي (حر ، مذاب في الدم أو في سوائل الجسم الأخرى وعلى غشاء الخلايا المناعية).
نوع أ
يوجد IgA بشكل أساسي في سوائل الجسم والأغشية المخاطية. الغشاء المخاطي للفم واللعاب ، الغشاء المخاطي للجهاز التنفسي ، الغشاء المخاطي للقناة المعدية المعوية وعصير المعدة والغشاء المخاطي المهبلي مهمة هنا. يمنع IgA مسببات الأمراض من دخول الكائن الحي من خلال الأغشية المخاطية غير السليمة. هذه الوظيفة مهمة بشكل خاص في المناطق غير المعقمة من الجسم وكذلك فتحات الجسم التي تكون على اتصال دائم بالبيئة ، على سبيل المثال الفم والأنف. بالإضافة إلى ذلك ، يشارك IgA في القضاء على مسببات الأمراض التي نتناولها يوميًا مع الطعام أو السوائل أو التنفس. يوجد IgA أيضًا في حليب الثدي. من خلال الرضاعة الطبيعية ، يتم نقل الأجسام المضادة من الأم إلى الطفل وبالتالي ضمان مناعة الطفل ضد مسببات الأمراض دون أن يتلامس الرضيع مع الممرض. تُعرف هذه الآلية باسم حماية العش.
اكتب د
الغلوبولين المناعي من اكتب د يكاد لا يحدث أبدًا بحرية في بلازما الدم. بدلا من ذلك ، يأتون ملزمة على غشاء الخلايا الليمفاوية ب حيث تشكل نوعًا من المستقبلات لبعض المستضدات ، والتي يتم من خلالها تحفيز الخلايا البائية لإنتاج المزيد من الأجسام المضادة.
اكتب E.
IgE له أهمية خاصة في تطوير الحساسية. تتشكل IgE بواسطة الخلايا الليمفاوية B عندما تتلامس لأول مرة مع مسببات الحساسية ، مثل حبوب اللقاح في حمى القش. إذا تم تشكيل IgE ، فإن الاتصال المتجدد مع حبوب اللقاح المستنشقة يؤدي إلى رد فعل تحسسي. يقوم IgE بتحفيز الخلايا البدينة المحتوية على الهيستامين بحيث يتم تحرير الهيستامين.
اعتمادًا على قوة التفاعل واعتمادًا على موقع المادة المسببة للحساسية ، سيسبب الهيستامين أعراضًا. قد تشمل أعراض حمى القش الحرقة أو حكة العينين أو سيلان الأنف أو حكة في الأنف أو ضيق في التنفس. في أسوأ الحالات ، يؤدي رد الفعل التحسسي إلى صدمة الحساسية ، والتي تتميز بضيق في التنفس ، وتورم في الشعب الهوائية ، وانخفاض في ضغط الدم كدليل على الصدمة وفقدان الوعي. هذه حالة طبية طارئة وتتطلب عناية طبية فورية. يمكن تخفيف أعراض الحساسية باستخدام حاصرات الهيستامين. هذه تمنع مستقبلات الهيستامين بحيث لا يكون للهيستامين أي تأثير بعد إطلاقه. التعب هو أحد الآثار الجانبية الرئيسية لحاصرات الهيستامين.
مهمة أخرى للأجسام المضادة IgE هي القضاء على الطفيليات.
اكتب G
من حيث الكمية ، IgG يأخذ أكبر نسبة من الأجسام المضادة. يتكون IgG في سياق العدوى ، وبالتالي فهو جزء من الاستجابة المناعية المتأخرة. إذا كان IgG موجودًا في الدم ، فيمكن الاستنتاج أن العدوى قد مرت أو خفت للتو ؛ ويضمن IgG المناعة الكاملة. لأن الجهاز المناعي "يتذكر" الأجسام المضادة التي أنتجها ، في حالة عودة العدوى بنفس العامل الممرض ، يمكن إعادة إنتاج الأجسام المضادة بسرعة ولا تندلع العدوى بأعراض المرض.
الشيء المميز في IgG هو أن هذا الجسم المضاد يعبر المشيمة. وبالتالي ، يمكن للطفل الذي لم يولد بعد أن يتلقى الأجسام المضادة IgG من الأم ويكون محصنًا ضد مسببات الأمراض دون أن يتلامس معها. وهذا ما يسمى حماية العش. ومع ذلك ، فإن الأجسام المضادة للريسوس هي أيضًا أجسام مضادة IgG وبالتالي فهي نباتية طوال اليوم. إذا كانت الأم سلبية الريس لديها أجسام مضادة ضد عامل الريسوس من كريات الدم الحمراء الموجبة للطفل ، فيمكن نقل هذه الأجسام المضادة إلى الطفل في الحمل اللاحق وتدمير كريات الدم الحمراء لدى الطفل. هذا يؤدي إلى انهيار خلايا الدم الحمراء ، المعروف أيضًا باسم انحلال الدم ، مما يؤدي إلى فقر الدم (فقر الدم) عند الأطفال. تسمى الصورة السريرية عند الرضع Morbus hemolyticus neonatorum. بالنسبة للأمهات السلبيات الريسوس اللائي لديهن أب طفل إيجابي الريس ، يمكن إجراء التحصين السلبي بأجسام مضادة لـ D (الوقاية الريسوسية) أثناء الحمل.
اكتب م
IgM (الغلوبولين المناعي M) هو أكبر جسم مضاد من الناحية الهيكلية. يتشكل عندما تحدث عدوى جديدة ويشارك في القضاء على مسببات الأمراض بسرعة ومنعها من الانتشار. تشير الأجسام المضادة IgM في الدم إلى وجود عدوى جديدة ومستمرة.
يحتوي الجسم المضاد IgM أيضًا على موقع ارتباط لأنظمة الجهاز المناعي الأخرى. يمكن لجزء من النظام المتمم ، والذي يتكون من حوالي عشرين بروتينًا ويعمل أيضًا للدفاع ضد العدوى ، الارتباط بمركب الجسم المضاد-المستضد. هذه هي الطريقة التي يتم بها تنشيط النظام التكميلي. الأجسام المضادة ضد فصيلة الدم الأجنبية ، والتي تتكون ، على سبيل المثال ، أثناء نقل الدم مع فصيلة الدم الخطأ ، هي أيضًا أجسام مضادة IgM. تؤدي إلى رد فعل تجاه الدم الغريب وتتسبب في زيادة سُمك الدم (تجلط الدم). يمكن أن يكون لذلك عواقب وخيمة على الشخص المعني وقد يكون قاتلاً في غضون فترة زمنية قصيرة جدًا. لذلك ، قبل نقل الدم ، يجب الانتباه بعناية لمطابقة فصائل دم المتبرع والمتلقي. يتم ضمان ذلك من خلال ما يسمى بـ "اختبار السرير" ، حيث يتم خلط دم المتبرع مع دم المتلقي مباشرة قبل نقل الدم ويتم ملاحظته. إذا لم يكن هناك رد فعل ، يمكن نقل الدم.
الأجسام المضادة الذاتية
الأجسام المضادة الذاتية هي أجسام مضادة ينتجها الجسم من أجل التعرف على خلايا الجسم والارتباط بها في الأنسجة أو الهرمونات أو الأجسام المضادة الأخرى. من خلال ربط الأجسام المضادة الذاتية بهذه الهياكل ، يتم تنشيط الجهاز المناعي ويحارب هذه الهياكل.
تتشكل الأجسام المضادة الذاتية في سياق أمراض المناعة الذاتية. لا تساعد الأجسام المضادة الذاتية جهاز المناعة لدينا على إزالة البكتيريا أو الفيروسات الغريبة من الجسم ، كما تفعل الأجسام المضادة الطبيعية ، ولكنها تهاجم أجسامنا. عندما يشكل الجهاز المناعي أجسامًا مضادة ذاتية ضد جسمه ، يكون ذلك مرضيًا للغاية ويؤدي إلى تدمير الأنسجة السليمة بالفعل.
يؤدي هذا التدمير بدوره إلى فقدان المهام التي يجب أن تتولى الأنسجة بالفعل. يتسبب الجهاز المناعي في إصابة الجسم بالمرض بدلاً من إبقائه سليمًا وفعالاً. من المعروف أن العديد من الأجسام المضادة الذاتية المختلفة ، اعتمادًا على التركيب الذي تهاجمه ، تسبب أمراضًا مختلفة. من أمثلة هذه الأمراض داء السكري من النوع الأول ، والذي يمكن أن يسببه أربعة أجسام مضادة ذاتية مختلفة. لكن الذئبة الحمامية أو التهاب المفاصل الروماتويدي تحدث أيضًا بسبب الأجسام المضادة الذاتية.
مرض هاشيموتو
بسبب التهاب الغدة الدرقية هاشيموتو أمراض المناعة الذاتية عادة ما توجد الأجسام المضادة الخاصة بهذا المرض في مصل دم المريض المصاب ، والتي يمكن تحديدها عن طريق عينة الدم والفحص المخبري والكمية التي يمكن قياسها. من ناحية أخرى ، يعمل هذا على تشخيص مرض هاشيموتو إذا كان هناك شك فقط في البداية. من ناحية أخرى ، يستخدم هذا أيضًا لمراقبة التقدم ومراقبة التهاب الغدة الدرقية Hashimoto الموجود بالفعل والذي تم تشخيصه بالكامل.
الأجسام المضادة المميزة في هذا المرض هي ما يسمى أضداد ثيروجلوبولين (Tg-Ak) و الأجسام المضادة بيروكسيداز الغدة الدرقية (TPO-Ak). الأجسام المضادة Tg موجهة ضد ذلك ثيروجلوبولين الغدة الدرقية، وهو بروتين تصنعه خلايا الغدة الدرقية وبمساعدة من هرمونات الغدة الدرقية مخزنة في الدم قبل إطلاقها.
ال الأجسام المضادة TPO ومع ذلك ، فهي موجهة ضد إنزيم الغدة الدرقية بيروكسيديز ، الذي يشارك في تكوين هرمونات الغدة الدرقية. في حوالي 10-20٪ من مرضى هاشيموتو ، لا توجد هذه الأجسام المضادة في الدم ، على الرغم من وجود مرض هاشيموتو.
على عكس مرض الغدة الدرقية في Basedow لا يُفترض أن هذه الأجسام المضادة الذاتية ضد أنسجة الغدة الدرقية في مرض هاشيموتو هي المسؤولة عن تلف الغدة الدرقية أو تدميرها ، حيث إنها غالبًا ما تزداد على مراحل ولا يرتبط مستوى مستويات الأجسام المضادة مع شدة المرض.