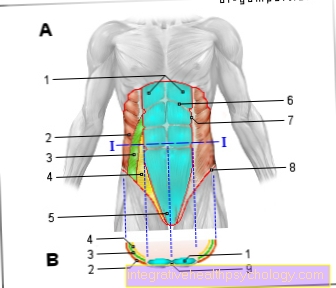
الزرع
تعريف
زرع المواد العضوية يسمى زرع. يمكن أن تكون هذه أعضاء ، ولكن أيضًا خلايا أو أنسجة أخرى ، مثل الجلد ، أو أجزاء الجسم بأكملها. يمكن أن تأتي عملية الزرع إما من المريض نفسه أو من شخص آخر. يتم التمييز بين التبرع الحي والتبرع بالأعضاء بعد الوفاة ، مع السماح بالتبرعات الحية فقط من الأقارب المقربين.
الزرع ضروري إذا كان العضو المعني غير صالح للعمل بشكل غير قابل للإصلاح. بالنسبة للمرضى الذين ينطبق عليهم ذلك ، غالبًا ما تكون عملية الزرع هي الفرصة الوحيدة للبقاء على قيد الحياة.
من الواضح أن هناك الحاجة إلى الأعضاء المانحة أكثر من الأعضاء المتاحةلذلك يجب تنظيم كيفية توزيع الأعضاء المانحة بشكل واضح. في ألمانيا يتم دعم هذا من قبل قانون الزرع ينظم. من أجل الحصول على عضو متبرع ، يجب أن يتم وضع المريض على قائمة الانتظار من قبل الطبيب المعالج له. اعتمادًا على الإلحاح وتوقعات النجاح ، يتم تعيين الرتب ، وبالتالي الأجهزة المانحة. هناك العديد من المنظمات في أوروبا التي تتوسط في الأعضاء المانحة بعد الوفاة في جميع أنحاء أوروبا.
يوجد واحد في ألمانيا بطاقة التبرع بالأعضاء. يمنحك هذا الفرصة لتقرر قبل وفاتك ما إذا كنت تريد أن تتصرف كمتبرع أو ترفض إزالة عضو.
بعد إجراء عملية زرع الأعضاء بنجاح، يجب على المريض تناول بعض الأدوية بانتظام ، ما يسمى مثبطات المناعة، من خلال واحد رد فعل الرفض قمع.
ما الذي يجب مراعاته؟
بعد الزرع هل هو مطلوب ذلك مواعيد المتابعة المنتظمة أن تحترم. تعمل هذه على تحديد التأثيرات أو ردود الفعل المتأخرة المحتملة والقيام بشيء حيال ذلك. بعد العملية مباشرة ، من المهم أن يخبر الطبيب المريض كيف يجب أن يتصرف مع الزرع في الحياة اليومية وأي منها الدواء بحاجة إلى تناولها بانتظام. وهذا يشمل قبل كل شيء الأدوية المثبطة للمناعةالتي تضمن أن تظل عملية الزرع فعالة ولا يتم رفضها من خلال رد الفعل الدفاعي للجسم. بواسطة الشيكات المنتظمة يمكن تعديل الدواء على النحو الأمثل.
من خلال هذا العلاج المثبط للمناعة ، فإن يثبط دفاع الجسم ضد الالتهابات. هذا هو السبب في أن متلقي الزراعة مميزون عرضة للأمراض البكتيرية والفيروسية. بعد العملية مباشرة ، من المهم التأكد من أن الأشخاص الذين خضعوا لعملية جراحية حديثًا محميون من الجراثيم قدر الإمكان. من المفيد استخدام واقي الفم لمنع انتقال البكتيريا من خلال عدوى القطيرات. في حالة ظهور علامات العدوى ، يجب استشارة الطبيب على الفور ، لأنها قد تكون خطيرة للغاية بالنسبة للمريض.
مثبطات المناعة
أ علاج طبي مع مثبطات المناعة بعد كل عملية زرع مطلوب. هذه الأدوية قمع نظام الدفاع في الجسم. جهاز المناعة مسؤول عن التعرف على الأجسام الغريبة واتخاذ إجراءات فعالة ضدها. في حالة البكتيريا أو الفيروسات ، هذا أمر منطقي ومفيد أيضًا. ومع ذلك ، فإن العضو المزروع هو أيضًا جسم غريب ويتم التعامل معه كجسم من قبل جهاز المناعة. بدون مزيد من الإجراءات ، سيتم تدمير العضو المتبرع يصبح. من أجل منع هذا ، ومع ذلك ، فإن الجهاز المناعي يثبط نظام الدفاع عن الجسم ولا يتم توجيهه ضد العضو المزروع.
العيب هو أن الجهاز المناعي يتغير بعد ذلك أيضا لم يعد ضد أجسام أجنبية أخرىكيف تصطف البكتيريا. وبالتالي ، هؤلاء هم المرضى الذين يتناولون الأدوية المثبطة للمناعة شديد الحساسية للعدوى البكتيرية والفيروسية، وكذلك للأمراض الفطرية. يجب أن تحمي نفسك من أي جراثيم خاصة بعد العملية مباشرة.
هناك العديد من الأدوية التي تستخدم لتثبيط المناعة. يتم جرعاتهم في أعلى مستوياتها في الفترة التي تلي زراعة العضو مباشرة ، حيث يكون خطر رفض الزرع أعلى.
المخاطر
اعتمادًا على حجم وطول العملية الجراحية ، هناك خطر أثناء العملية وبعدها نزيف تحدث تقع تظهر. غالبًا ما يضطر الجراحون إلى قطع الأوعية الدموية الكبيرة أثناء عملية زرع الأعضاء وخياطتها حتى تصل إلى العضو الجديد. بالإضافة إلى ذلك ، فإن الخطر هو عدوى مرتفع.
بعد الزرع ، يكون الخطر الأكبر واحدًا رفض الجهاز الدفاعي للجسم. يحدث هذا عندما تتعرف الخلايا المناعية على العضو المزروع كجسم غريب وتدمره. وبسبب هذا ، أ العلاج المثبط للمناعة مهم جدالإضعاف جهاز المناعة. يمكن أن يحدث هذا الرفض مباشرة بعد الجراحة ، أو بعد بضعة أسابيع ، أو حتى بعد سنوات من الزرع.
مع التبرع الحي ، هناك أيضًا خطر أن يتعرض الشخص السليم لموقف خطر ، أي العملية ، وقد تنشأ مضاعفات أثناء العملية أو بعدها.
أنواع عمليات الزرع
زرع الكلى
في زرع الكلى يتم زرع كلية من متبرع في مريض مصاب بمرض كلوي. هذا ضروري عندما تفشل كليتا المريض. يمكن أن يكون هذا هو الحال بسبب أمراض مختلفة. الذي يتضمن السكرى, التهاب كبيبات الكلى، تقلص أو تكيس الكلى ، تلف شديد في الأنسجة بسبب احتباس البول ، أو تصلب الكلى ، حيث تتضرر الكلى بسبب ارتفاع ضغط الدم.
في فشل كلوي يمكن للمريض الاتصال أولاً بـ غسيل الكلى متصل. هذه آلة تقوم بوظيفة الكلى. ومع ذلك ، فإن الاتصال المنتظم بغسيل الكلى يجلب قيودًا كبيرة في الحياة اليومية ، ولهذا السبب غالبًا ما تكون زراعة الكلى هي الخيار الوحيد الواعد.
يمكن أن يكون زرع الكلى كلاهما التبرع الحي طالما التبرع بعد الوفاة يتم تنفيذها. نظرًا لأن الشخص السليم لديه كليتان عاملتان ، فيمكنه التبرع بإحدى كليتين دون تقييد نفسه. أثبتت الكلية كزرع حي أنها أكثر متانة وفعالية من عمليات زرع المتوفى. ومع ذلك ، فإن معظم عمليات الزرع تأتي من المتوفى. في المتوسط ، بعد حوالي 15 عامًا ، تبدأ الكلية المزروعة في فقدان الوظيفة ويلزم إجراء عملية زرع جديدة.
بعد العملية ، وضعت القسطرة البولية حوالي 5 إلى 6 أيام لتصريف البول حتى تلتئم الغرز الموجودة على المثانة. إذا لم تعمل الكلى المزروعة على الفور وتنتج البول ، فقد يكون علاج غسيل الكلى ضروريًا لبضعة أيام.
زراعة الكبد بالنقل
أ زراعة الكبد بالنقل في المرضى الذين يعانون من مزمن أو حاد تليف كبدى ضروري. يعد تليف الكبد الكحولي السبب الأكثر شيوعًا لوضع المرضى على قائمة انتظار متبرع بالكبد. ولكن أيضًا من خلال الأدوية أو التهاب الكبد يمكن أ تليف الكبد تم إجراء عملية الزرع. الأسباب الأخرى لزرع الكبد هي الأورام وأمراض الأوعية الدموية أو أمراض التمثيل الغذائي الخلقية كيف داء ترسب الأصبغة الدموية او اخرين.
تأتي معظم الأعضاء المانحة من المتوفى. ومع ذلك ، فمن الممكن أيضا أن واحد فقط زرع جزء من الكبد المأخوذ من متبرع حي. يمكن العثور على تبرعات الكبد الجزئية بشكل رئيسي مع الوالدينمن لديه هذا تبرع لطفلك. من الممكن أيضًا باستخدام ملف الكبد المتبرع بعد الوفاة ال عضو للمشاركة. ثم يُزرع الجزء الأكبر في شخص بالغ ، الأصغر عند الطفل. هذا الإجراء يسمى انقسام الكبد. يبلغ معدل البقاء على قيد الحياة لمدة 10 سنوات للمريض الذي تلقى كبدًا متبرعًا حوالي 70 ٪.
زرع الرئة
لكي تصل ل قائمة الانتظار ليتم تعيين رئة المتبرع أمر لا بد منه فشل الرئة النهائي في الوقت الحاضر ، الأمر الذي يتطلب علاج قصور تنفسي مدى الحياة. في معظم الحالات هو انسداد رئوي مزمنمما يؤدي إلى فشل الجهاز. ولكن أيضًا أمراض أخرى مثل تليف كيسي, التليف الرئوي، التهاب الحويصلات الهوائية (التهاب الأسناخ) ، الساركويد أو ارتفاع ضغط الدم في الدورة الرئوية (ارتفاع ضغط الشريان الرئوي) قد تكون أسبابًا لعملية زرع الرئة. يمكن أن تكون عملية زرع الرئة إما نفذت على جانب واحد أو كلا الجانبين يصبح. في بعض الحالات ، تتأثر وظيفة القلب بالإضافة إلى الرئتين. ثم يلزم إجراء عملية زرع قلب ورئة مشتركة.
لأن فقط عدد قليل جدا من رئات المتبرعين المعايير التي يتم منحها وفقًا لها صارمة وفقًا لذلك. يجب ألا يكون لدى المرضى أي أمراض خطيرة أخرى ويجب أن يكون عمرهم أقل من 60 عامًا لإجراء عملية زرع أحادية الجانب ، وأن يكون عمرهم أقل من 50 عامًا للزراعة الثنائية ليكونوا مؤهلين كمتلقين. بالإضافة إلى ذلك ، يجب أن يكون العمر المتوقع أقل من 18 شهرًا.
ال متوسط العمر المتوقع بعد زرع الرئة بنجاح تقع عند حوالي 5 إلى 6 سنوات بعد العملية. يعد أول أسبوعين إلى ثلاثة أسابيع بعد الإجراء حرجًا للغاية وغالبًا ما يحدث ردود فعل الرفض.
زرع قلب
أ زرع قلب يثير تساؤلات حول ما إذا كان قلب المريض يعاني من ضعف شديد في وظائفه ولا يمكن تحسينه من خلال التدابير العلاجية. تتم غالبية عمليات زراعة القلب في المرضى الذين يعانون من أ سكتة قلبية (سكتة قلبية) بسبب التهاب عضلة القلب (اعتلال عضلة القلب). في حالات نادرة يمكنك أيضًا مرض قلب صمامي أو عيوب القلب الخلقية تتطلب عملية زرع قلب.
فقط أولئك المتوفون الذين لم يعانوا من أمراض القلب الموجودة مسبقًا يتم قبولهم كمتبرعين. بالإضافة إلى ذلك ، فإن تطابق حجم قلب المتبرع والمتلقي. نظرًا لأن وقت الانتظار طويل جدًا حتى يتم العثور على قلب متبرع مناسب ، يمكنك ذلك لتجاوز مضخات القلب التي تدعم وظيفة ضخ عضلة القلب.
في بعض الحالات ، بالإضافة إلى قلب المريض ، تتضرر الرئتان أيضًا بشكل لا رجعة فيه. ثم يجب على المرء الجمع بين زرع القلب والرئة يتم تنفيذها.
غالبا ما يحدث ل ردود فعل الرفض بعد العملية. في السنة الأولى بعد العملية ، يموت ما معدله كل عاشر مريض بقلب متبرع.
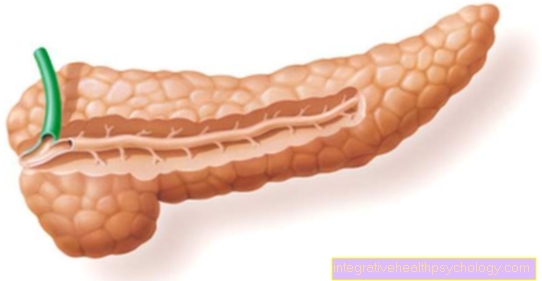
زرع البنكرياس
للموافقة على عملية زرع البنكرياس ، يجب على المريض الاتصال مرض السكري من النوع الأول تعاني. يجب ألا ينتج البنكرياس الأنسولين بعد الآن ويجب على المريض يتطلب غسيل الكلى كن على قائمة انتظار تبرع البنكرياس.
غالبًا بسبب مرض السكري من النوع الأول تلف الأوعية الدموية يحدث أن يؤدي في المقام الأول إلى تلف الكلى ، وقد يؤدي الفشل الكلوي الكامل إلى أ الجمع بين زرع الكلى البنكرياس مطلوب.