لتغيير شرايين القلب
تعريف
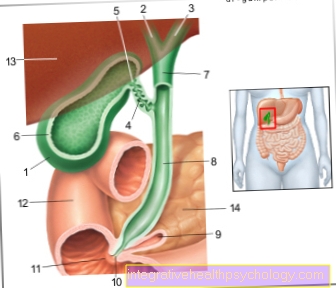
المجازة في القلب هي تحويل للدم حول أقسام الأوعية الدموية الضيقة وغير المستمرة من القلب (ما يسمى الشرايين التاجية).
يمكن للمرء أن يقارن الممر الجانبي بتحويل حركة المرور في موقع البناء. في حالة المجازة ، يُستأصل أحد الأوعية الدموية ، عادةً من الساق ، ويتم سد انقباض الشريان القلبي وتُخيط أطراف الوعاء الدموي المُدخَل إلى وعاء القلب أمام وخلف الانقباض. يضمن تدفق الدم إلى القلب على الرغم من انسداد الشريان القلبي.
دواعي الإستعمال
في الماضي ، كانت المجازة هي الطريقة الوحيدة لضمان التدفق السليم للدم إلى القلب في حالة حدوث تضيق (تضيق) أو انسداد كامل (احتشاء) للشريان القلبي. اليوم ، هناك طرق أخرى مماثلة للقيام بذلك ، بحيث لا يتم إجراء عملية المجازة اليوم إلا عندما يكون الشريان التاجي ضيقًا جدًا بحيث لا يمكن تنفيذ أي إجراءات أخرى أو عندما يكون الوعاء مغلقًا تمامًا. حتى إذا كانت هناك موانع لإجراء العلاج البديل ، يتم أخذ الالتفافية في الاعتبار.
من أجل تقرير ما إذا كنت ستستخدم المجازة أو أحد العلاجات البديلة ، يتم النظر في عدد من المعايير. على سبيل المثال ، هل هو انقباض لفرع رئيسي أو فرع ثانوي للشرايين التاجية أو ما إذا كان هناك انقباض واحد أو أكثر.
ما مدى شدة التضيق؟ هل هو انسداد كامل أم انقباض طفيف؟ ما أسباب التضيق؟ هل هو رواسب الكالسيوم أم أن التضييق ناتج عن جلطة دموية؟
أحد المعايير الأكثر أهمية هو طول قسم الوعاء الضيق. عادةً ما يتم تزويد الانقباض القصير بدعامة ، في حين يجب عادةً تجاوز الانقباضات الأطول لضمان تدفق الدم مرة أخرى. معيار آخر مهم لمعرفة ما إذا كان ينبغي إجراء عملية تحويل مسار هو حالة المريض الصحية. في المرضى الأكبر سنًا الذين يعانون من العديد من الأمراض الثانوية ، يفضل المرء الامتناع عن عملية المجازة ، لأن هذا مرهق جدًا للجسم. يأخذ القرار أيضًا في الاعتبار مدى إلحاح الإجراء. تُعالج اضطرابات الدورة الدموية الحادة عادةً في حالات الطوارئ بوضع دعامة في مختبر قسطرة القلب.
السبب الأكثر شيوعًا لتضيق الشرايين التاجية هو ما يسمى بمرض القلب التاجي (CHD).
اقرأ مقالتنا حول هذا: مرض القلب التاجي
التشخيص قبل جراحة المجازة
يتم تشخيص ما إذا كان يجب ويمكن إجراء عملية تحويل مسار على أساس الشكاوى السريرية للمريض ويتم تأكيده بمساعدة عرض عامل تباين لشرايين القلب.
يظهر نظام القلب والأوعية الدموية باستخدام فحص قسطرة القلب (تصوير الأوعية التاجية). هنا ، يتم دفع سلك فوق نظام الأوعية الدموية إلى ما قبل القلب مباشرةً عبر الشريان الأربي (الشريان الفخذي) أو شريان الذراع (الشريان الكعبري). بمجرد الوصول إلى هناك ، يتم حقن عامل تباين في نظام الشريان التاجي للمريض. ينتشر هذا في نظام الأوعية الدموية في غضون مللي ثانية.
باستخدام جهاز الأشعة السينية الذي يتم دفعه فوق المريض ، يتم الآن عمل الصور التي تمثل وسيط التباين. هناك نقطة ضيقة حيث يمكن رؤية الفجوات والبقع الداكنة في مسار الوعاء. مع انسداد كامل ، لا يمكن لعامل التباين التدفق عبر الوعاء على الإطلاق. هنا يمكنك أن ترى كسرًا في مسار مادة التباين الأبيض.
في الوقت الحاضر ، بفضل طرق العلاج الجديدة ، يمكن معالجة هذه الانقباضات على الفور باستخدام الدعامة. وبالتالي فإن عملية الالتفاف ليست ضرورية. في حالة الانسداد الكامل ، يتم إنهاء فحص القسطرة بعد إجراء التشخيص وعادة ما يتم التخطيط لعملية المجازة.
اقرأ المزيد عن هذا: قسطرة القلب
الأعراض
عندما تكون المجازة ضرورية ، فإن الترسبات تضيق أو تسد الشرايين التي تغذي القلب. تظهر الأعراض الأولى لتضيق القلب والأوعية الدموية عادةً تحت الضغط على و ضغط على الصدر, ضيق في التنفس و ضيق في التنفس, نبض غير منتظم مثل انخفاض في الأداء. إذا كان الجهاز الشرياني للقلب يضيق بشدة ، تظهر الأعراض حتى في حالة الراحة.
غالبًا ما يمكن تحديد عوامل الخطر المقابلة لتضيق الأوعية في المريض. وتشمل هذه التدخين ، وزيادة الوزن ، ضغط دم مرتفع والأمراض المصاحبة مثل السكرى. في معظم الأوقات ، يذكر المرضى أنهم كانوا قادرين على صعود السلالم قبل بضعة أشهر وهم يعانون الآن من الأعراض في سلام.
إذا كانت السفينة مغلقة تمامًا ، فهذا يتوافق مع أ نوبة قلبية مع ألم شديد في الصدر ، إشعاع في الفك و / أو الكتف الأيسر ، ضيق في التنفس والتعرق. النوبة القلبية هي حالة طارئة مطلقة يجب معالجتها في أسرع وقت ممكن.
العملية
تقنيات جراحية
في الماضي ، كانت جراحة المجازة تُجرى دائمًا على القلب المفتوح. هنا كان القلب توقفت (شلل القلب) وإمدادات الدم من الجسم آلة دعم الحياة قبلت. لا تزال هذه التقنية مستخدمة على نطاق واسع اليوم.
تعديل هذا هو تجاوز OP في الفتح ، ولكن ضرب القلوب: ليس هناك حاجة لآلة للقلب والرئة ويتم إجراء المجازة على القلب النابض. عادة ما يتم اتخاذ هذا الإجراء عندما تكون السفن و الأبهر متكلسة بقوة لدرجة أن آلة القلب والرئة لا يمكن تثبيتها وبالتالي وضعها.
في الوقت الحاضر طفيف التوغل جراحة المجازة ، أي لم تعد العملية تجرى على القلب المفتوح ويبقى الصدر مغلقاً. بدلاً من ذلك ، يتم إجراء العملية من خلال شق صغير بين الضلوع (تقنية Keyhole) تم تنفيذها. عند استخدام صمامات القلب الاصطناعية لقد أثبتت هذه التقنية الجراحية اللطيفة نفسها بالفعل ويتم إجراؤها الآن بانتظام. تتمثل ميزة تقنية الجراحة طفيفة التوغل في أنها ألطف ولها مضاعفات مثل اضطرابات التئام الجروح أقل شيوعًا تحدث تقع تظهر. ومع ذلك ، أثناء العملية ، قد يكون من الضروري إجراء العملية على قلب مفتوح بسبب الظروف التشريحية (ضعف الرؤية ، وما إلى ذلك). ثم يتم قطع طريقة ثقب المفتاح التي بدأت في البداية ويتم فتح الصندوق.
تختلف عمليات التجاوز عبر الطريقة التقليدية المفتوحة وطريقة ثقب المفتاح الأحدث في النتيجة غير اساسي من بعضهما البعض. باستخدام الطريقة الجراحية المفتوحة ، يمكن أن يؤدي أيضًا إلى اضطرابات التئام الجروح التهاب القص تأتي. في المقابل ، مع تقنية ثقب المفتاح طفيفة التوغل ، بسبب الوصول الأصغر ، يجب أن تنتشر الضلوع عدة مرات ، مما قد يؤدي إلى مزيد من الألم في متابعة العلاج.
في عام 2002 ، تم إجراء 1٪ فقط من جميع العمليات الالتفافية بتقنية ثقب المفتاح. في غضون ذلك ، ازدادت نسبة العمليات طفيفة التوغل ، لكنها لم تحل محل جراحة القلب المفتوح بعد. ويرى العلماء أن هذا يرجع إلى أن مزايا تقنية الحد الأدنى من التدخل الجراحي على الجراحة المفتوحة ليست مقنعة حاليًا كما هو مأمول.
نظرًا لانخفاض معدل المضاعفات في عمليات القلب الدائمة ، فإن الطريقة الجراحية طفيفة التوغل لا يمكن أن تسجل سوى نتائج ضئيلة في هذا الجانب. لكن النتيجة التجميلية هي التي تقود بوضوح. بينما تترك عملية المجازة المفتوحة جرحًا مع ندبة لاحقة تبلغ حوالي 30 إلى 40 سم على عظم القص ، وباستخدام تقنية الحد الأدنى من التدخل الجراحي ، لا يتبقى سوى ندبة تبلغ بضعة سنتيمترات.
إجراء العملية
تعد جراحة المجازة الجانبية ضرورية عند انسداد واحد أو أكثر من الشرايين التاجية. أثناء العملية ، يتم استخدام وعاء بديل ينتجه الجسم (وريد من أسفل الساق أو شريان من الذراع) كتحويل. قبل الانسداد ، يتم توصيل الوعاء بالشريان الرئيسي وخلف المنطقة المسدودة المتصلة مرة أخرى بالشريان التاجي المصاب. هذا يخلق تحويلاً يضمن إمداد عضلة القلب الموجودة خلفه. تتم كل عملية تحويل مسار تحت تأثير التخدير العام.
في العملية القياسية ، يتم فتح الصدر أولاً ، فهذه هي الطريقة الوحيدة لضمان الوصول إلى القلب. يتم توصيل المريض بجهاز للقلب والرئة يمكنه استبدال القلب لفترة من الوقت. نظرًا لأن جراحة القلب النابض صعبة للغاية ، يتم تثبيت القلب بالأدوية. تسمح الإجراءات الجراحية الأحدث بإجراء عملية مجازة دون فتح الصدر. كما أنه ليس من الضروري دائمًا استخدام آلة القلب والرئة. إذا لم يتم ذلك ، فيجب أولاً ربط المجازة بالشريان التاجي المسدود. ثم يتم تثبيت الشريان الرئيسي جزئيًا وخياطة المجازة الجانبية. ثم تتم إزالة المشبك مرة أخرى.
مدة العملية
عند استخدام الإجراء الجراحي القياسي ، عادة ما تكون مدة العملية حوالي ثلاث ساعات. يمكن افتراض مدة مماثلة من الجراحة لتقنيات الجراحة طفيفة التوغل. بشكل عام ، تعتمد مدة العملية على عدد التجاوزات التي سيتم إنشاؤها. من ناحية أخرى ، يحتاج كل مسار إلى وقت إضافي عند إزالة الوعاء من الذراع أو الساق. وقت العملية أطول ، خاصة عند استخدام عدة تجاوزات من أجزاء مختلفة من الجسم.
بالإضافة إلى ذلك ، اعتمادًا على الموقع ، فإن "تثبيت" التجاوز على القلب يستغرق وقتًا طويلاً. على سبيل المثال ، يصعب الوصول إلى الجزء الخلفي من القلب ، وهذا هو السبب في أن الالتفافية في هذه النقطة تستغرق وقتًا أطول من تجاوز الجدار الأمامي.
يمكن أيضًا احتساب أعمال التحضير والمتابعة ضمن مدة العملية. عادة ما يتم إعطاء الدواء قبل حوالي ساعة من العملية ، مما يجعلك متعبًا وله تأثير مهدئ. تبدأ العملية نفسها بعد ذلك بتخدير عام ، وبعد ذلك يمكن إجراء العملية على القلب. عادة ما يستغرق الأمر من 10 إلى 30 دقيقة أخرى للاستيقاظ من التخدير بعد العملية.
تكاليف OP
أثناء استخدام أ الدعامات حوالي 17000 يورو التكاليف مع واحد جراحة تحويل مجرى بتكلفة تصل إلى 30 ألف يورو من المتوقع. فرق تكلفة الطريقة الجراحية البحتة صغير ، ولكن بسبب بعض الشيء أطول متابعة العلاج واحد افتح قد تكون تكاليف الجراحة (العناية بالجروح ، وإدخال الصرف الصحي ، وما إلى ذلك) أعلى.
من ناحية أخرى ، فإن طرق التدريب الأكثر تعقيدًا التي يستخدمها الجراحون للتخصص في تقنية جراحة ثقب المفتاح مكلفة. هنا ملف روبوت جراحي ضروري ، تكلفته تقريبًا. 1 مليون يورو والتي لا يستطيع كل مركز تحملها. تكاليف التدريب للعملية طفيفة التوغل حاليًا أعلى بكثير ، مما يجعل تكاليف عملية فتح مجرى جانبي أقل بالمقارنة.
مخاطر العملية
عيب آخر للطريقة الأقل توغلاً هو المراقبة الأكثر دقة والمطالبة للمريض أثناء الإجراء. نظرًا لإجراء العملية على القلب النابض ، يجب توخي الحذر الشديد قدر الإمكان مخالفات في الدورة الدموية وضعت أثناء العملية. أيضا خطر الاصابة من أوعية و أو الحبال العصبية أثناء الإجراء ، فإن تقنية Keyhole يوصف بأنه مرتفع لأن جراح القلب يفتقر إلى الرؤية المعتادة للمجال الجراحي المفتوح.
ومع ذلك ، مع الطريقة الجراحية المفتوحة ، هناك اضطرابات ومضاعفات التئام الجروح بشكل متكرر بسبب فتح وانتشار الصدر بشكل كبير.
على الرغم من النتائج المتطابقة تقريبًا مع جراحة المجازة المفتوحة والتدخل البسيط ، تجدر الإشارة إلى أنه يمكن سد العديد من الاختناقات بتقنية ثقب المفتاح ، ولكن ليس من 4 إلى 5 كما هو الحال مع الجراحة المفتوحة. يشير النقاد إلى أن هذا هو المكان الذي تصل فيه عملية الالتفاف طفيفة التوغل إلى حدودها ، حيث أن عددًا كبيرًا من الاختناقات يجعل عملية الالتفاف ضرورية.
يستغرق إجراء القلب الدائم 3-6 ساعاتحسب الأوعية المراد إجراء العملية عليها والحالة العامة للمريض. مدة التقنية الجراحية طفيفة التوغل أقصر إلى حد ما لأنه لا توجد حاجة لفتح الصدر وتوصيل جهاز القلب والرئة.
مزايا وعيوب تقنية الحد الأدنى من التدخل الجراحي
باستخدام تقنية الحد الأدنى من التدخل الجراحي ، يجب أولاً التمييز بين إجراءين: هناك الحد الأدنى من التدخل الجراحي المباشر للشريان التاجي (MIDCAB) ، حيث لا يلزم فتح عظمة القص. يتم فتح عظمة الصدر باستخدام مضخة Off Pump Coronar Artery Bypass (OPCAB).
وتتمثل ميزة كل من تقنيات الحد الأدنى من التدخل الجراحي في الضغط الجراحي المنخفض بشكل ملحوظ ، والذي يعد بالشفاء بشكل أسرع وأفضل بعد العملية.
يُنظر إلى المتطلبات الفنية العالية على الجراح على أنها عيب. ميزة أخرى رائعة لتقنية MIDCAP هي أنه لا يلزم قطع القص. هذا أيضا يقلل من الضغط الناجم عن العملية. العيب الرئيسي هو أنه باستخدام هذه التقنية الجراحية لا يمكن الوصول إلا إلى مقدمة القلب ، وهذا هو السبب في أنه لا يمكن علاج سوى بعض الأشخاص المصابين بهذا الإجراء. من ناحية أخرى ، تسمح تقنية OPCAB بالوصول إلى كل من الجزء الأمامي والخلفي للقلب ، ولكنها لا تزال غير مرهقة للجسم مثل الجراحة التقليدية. ومع ذلك ، فإن الخطر الأكبر لهذه التقنية هو أنها يمكن أن تضعف قدرة ضخ القلب أثناء العملية. من حيث المبدأ ، يمكن إجراء كلتا الطريقتين الجراحيتين طفيفتين التوغل بدون جهاز القلب والرئة.
ما هي مدة بقائك في المستشفى بعد جراحة المجازة؟
عادة ما تكون الإقامة في المستشفى لإجراء عملية المجازة حوالي ثلاثة أسابيع. كقاعدة عامة ، يتم إدخالك إلى المستشفى قبل العملية بيوم واحد. بعد العملية مباشرة ، يتم مراقبة الأشخاص المصابين بعناية في وحدة العناية المركزة لمدة يومين إلى ثلاثة أيام. مراقبة معدل ضربات القلب وإيقاع القلب مهمة بشكل خاص. إذا لم تكن هناك مشاكل في هذه المرحلة المبكرة بعد العملية ، فسيتم إجراء المزيد من المراقبة في جناح القلب العادي. عادة ما تكون الإقامة هناك حوالي ثلاثة أسابيع ، ولكن يتم تمديدها إذا لزم الأمر ، على سبيل المثال في حالة حدوث مضاعفات أو أمراض مصاحبة معقدة.
في معظم الحالات ، تتم إعادة التأهيل فورًا بعد الإقامة في المستشفى. تتم عملية إعادة التأهيل هذه في عيادة خاصة وتستغرق عادةً حوالي 3 أسابيع ، تتم خلالها إجراءات إعادة التأهيل من خمس إلى ست ساعات يوميًا ، من خمسة إلى ستة أيام في الأسبوع. نظرًا للوقت الكبير المطلوب والعلاج اليومي ، تتم إعادة التأهيل دائمًا في مكان للمرضى الداخليين. في حالات استثنائية ، يمكن للأشخاص المتضررين البقاء في المنزل مرة أخرى ، ولكن يتعين عليهم القدوم إلى عيادة إعادة التأهيل كل يوم للعلاج.
إعادة التأهيل بعد جراحة المجازة
عادة ما يتبع إعادة التأهيل الإقامة في المستشفى بعد عملية تحويل مسار في شكل علاج متابعة (AHB). بسبب العملية الطويلة والمفتوحة ، يتعرض المرضى المصابون لقدر كبير من الإجهاد ، والذي يجب أيضًا معالجته بالتفصيل في الفترة اللاحقة. كقاعدة عامة ، لا يمثل مرض القلب والعملية إجهادًا جسديًا مرتفعًا فحسب ، بل تتأثر النفس أيضًا عادةً وبالتالي يتم أخذها في الاعتبار أيضًا في إعادة التأهيل.
تتم إعادة التأهيل عادة على مدى 3 أسابيع في المستشفى. ومع ذلك ، فإن إعادة التأهيل للمرضى الخارجيين ممكنة أيضًا من حيث المبدأ ، بشرط أن يتمكن المصابون من الحضور إلى عيادة إعادة التأهيل بشكل مستقل لمدة 5-6 أيام في الأسبوع. يتكون البرنامج من تدريب بدني مكثف ، والذي يشمل العلاج الطبيعي والعلاج الوظيفي ، وتدريب تكييف وتمارين الجمباز المختلفة. بالإضافة إلى ذلك ، تولى أهمية كبيرة لتعليم المتضررين.بعد إعادة التأهيل ، يجب أن يكون لدى الجميع معلومات مفصلة حول الأكل الصحي والسمنة والوقاية منها وكذلك حول الأدوية المختلفة المستخدمة. اعتمادًا على المتطلبات ، والرعاية المستقلة ، وإذا لزم الأمر ، يجب أن تتم العودة إلى العمل أيضًا بعد إعادة التأهيل ، بحيث تلعب هذه العوامل الاجتماعية والطبية دورًا رئيسيًا أيضًا.
يهتم المكون النفسي لإعادة التأهيل في المقام الأول بإجراءات الاسترخاء ، ولكن يجب أيضًا معالجة المخاوف والاكتئاب والألم بعد العملية. تتم برامج إعادة التأهيل المختلفة عادة في جلسات تدريبية جماعية وفردية.
كم من الوقت أنت في إجازة مرضية بعد جراحة المجازة؟
مدة الإجازة المرضية بعد عملية المجازة لا تقل عن 6 أسابيع. هذا هو الوقت الذي يقضيه الأشخاص المصابون في المستشفى ثم في منشأة إعادة التأهيل. من الناحية المثالية ، يتم استعادة القدرة على العمل ، خاصة أثناء الإقامة في عيادة إعادة التأهيل. على وجه الخصوص ، عادةً ما يكون الأشخاص الذين لديهم وظائف تتطلب جهدًا بدنيًا في إجازة مرضية لفترة طويلة. بعد إجراء جراحة المجازة ، يجب تدريب الجسم أولاً مرة أخرى حتى يتمكن من القيام بشكل موثوق بالضغوط المقابلة للعمل اليومي. إذا كان العمل البدني الشاق ضروريًا في مجال مهني ، فقد يكون من الضروري إعادة التدريب في مهنة أقل إجهادًا.
هل الجراحة الالتفافية ممكنة بدون جهاز القلب والرئة؟
تتطلب عمليات المجازة بدون جهاز القلب والرئة من الناحية الفنية إجراء عمليات قلب. من المفترض أن تتولى آلة القلب والرئة وظيفة الضخ للقلب بينما يتم تثبيت القلب بالأدوية. بهذه الطريقة ، يمكن ضمان مجال جراحي هادئ على القلب. غالبًا ما لا يتم استخدام جهاز القلب والرئة في الإجراءات طفيفة التوغل. في هذه الحالة ، يجب استخدام المجازات على القلب النابض. يتم توصيل المجازة الالتفافية أولاً بالشريان التاجي المصاب. يتم بعد ذلك ضغط الشريان الرئيسي جزئيًا ويتم خياطة الممر الجانبي في المنطقة المضغوطة.
البديل: الدعامة
هذا هو البديل لجراحة المجازة وضع الدعامة. في الوقت الحاضر ، أصبحت طريقة العلاج هذه راسخة ويتم تنفيذها عدة مرات في اليوم في جميع مختبرات القسطرة القلبية.
الدعامة عبارة عن إطار سلكي رفيع على شكل أسطوانة تكون في البداية في حالة مطوية. إذا كان هناك اشتباه في حدوث تضيق في الشريان التاجي ، يتم إجراء فحص قسطرة القلب. هذا أيضا تصوير الأوعية التاجية يبدأ الإجراء المعروف من خلال الشريان الأربي للمريض. يتم دفع سلك رفيع فوق الأوعية الدموية الشريانية للمريض إلى ما قبل القلب مباشرة. ثم يتم حقن وسط التباين في الأوعية الدموية للقلب. المناطق الخالية ذات لون فاتح ، والقيود متروكة ومظلمة.
إذا تم تضييق الوعاء فقط وعدم انسداده ، فيمكن دفع الدعامة المطوية فوق السلك إلى الوعاء الضيق للقلب. إذا تم وضعه في الانقباض ، فإنه يتكشف وبالتالي يوسع الوعاء الضيق. يمكن أيضًا إدخال عدة دعامات في نظام الأوعية الدموية في جلسة واحدة.
يتم التمييز بين الدعامات التي تحتوي على فيلم مخدر وتلك غير المطلية. عادة ما تحمل الدعامات المطلية عقاقير مضادة للتخثر ، بحيث يتم مواجهة تكون الجلطة الجديدة في الوعاء.
تستغرق العملية حوالي 30 إلى 60 دقيقة وهي الآن العلاج القياسي للنوبة القلبية.
خطر انغراس الساق
الدعامات هي أحد الأقارب خطر قليل إجراء يتم إجراؤه عدة آلاف من المرات في اليوم في ألمانيا. ومع ذلك ، مثل أي تدخل ، فإنه ينطوي على مخاطر إحصائية.
عندما يتم إدخال القسطرة في قسم الشرايين من الجسم ، يمكن أن يحدث ذلك جلطات دموية صغيرة تشكل في منطقة نقطة الدخول أو في منطقة القسطرة. يمكن أيضًا دفع جلطات الدم هذه نحو القلب بواسطة القسطرة ، وبالتالي يمكن أن تؤدي إلى انسداد كامل للأوعية الدموية ، مما يؤدي إلى نوبة قلبية حادة.
يمكن أن يتسبب الإجراء أيضًا في انتشار جلطات الدم في الجسم ، وعلى سبيل المثال ، في الدماغ سكتة دماغية لقيادة.
علاوة على ذلك ، يمكن أن يصبح أيضًا أثناء العملية عدم انتظام ضربات القلب تعال ، وبعضها يمكن أن يتخذ أبعادًا مهددة للحياة. قد يكون من الضروري بعد ذلك اتخاذ تدابير الإنعاش المناسبة. تتم مراقبة المريض على شاشة أثناء العملية ، حتى تتمكن من الاستجابة بسرعة كبيرة. يعد عدم انتظام ضربات القلب الأخف شائعًا نسبيًا يمكن السيطرة عليها بسهولة. حالات عدم انتظام ضربات القلب الأكثر خطورة و / أو التي تهدد الحياة أقل شيوعًا. في أسوأ الحالات ، يمكن أن تحدث السكتة القلبية أثناء العملية.
التكهن بعد وضع الدعامة
بعد زرع الدعامة ، يكون لدى المرضى تشخيص جيد.
يتمثل الخطر الأكبر في انسداد الدعامة بسبب الجلطات الدموية أو ترسب الأوعية الدموية المتجددة ، وقد أدى التحسين المستمر للمواد المستخدمة إلى تقليل هذا الخطر بشكل كبير. يجب أن يكون من خطر 1-2% يمكن افتراض أن جزءًا من الوعاء الدموي الشرياني الذي تم توسيعه بواسطة دعامة سوف يضيق مرة أخرى في غضون 4 سنوات (ما يسمى "عودة التضيق"). كان هذا الخطر أعلى مع مواد الدعامات المستخدمة سابقًا ويمكن أن يصل إلى 5-7٪.
بالطبع ، من المهم والحاسم أن يتم تناول مجموعة أساسية مقابلة من الأدوية بشكل صحيح ، والتي تتكون عادةً من 2 على الأقل مضادات التخثر يتكون. بالإضافة إلى ذلك ، أ أدوية خفض الكوليسترول يجب أن تؤخذ على وجه الدقة خفض ضغط الدم أن تحترم.
يؤدي وضع الدعامة إلى نفس أعراض تضيق الأوعية ، أي الشعور بالضغط على الصدر عند الراحة أو أثناء التمرين ، إلى الألم وضيق التنفس وعدم انتظام النبض.
يجب على المرضى الذين تم وضع دعامة لهم أن ينتبهوا بشدة لأعراض مثل تلك الوقائية الدواء تستهلك بشكل مستمر وموثوق ومنتظم الفحوصات مع طبيب القلب الخاص بك.
ما هو متوسط العمر المتوقع مع المجازة؟
يعتمد متوسط العمر المتوقع مع تجاوز على العديد من العوامل المختلفة ، ولهذا السبب لا يمكن إصدار بيان عام حول متوسط العمر المتوقع.
بالطبع ، تزيد جراحة المجازة من متوسط العمر المتوقع عند مقارنتها بالأشخاص الذين ليس لديهم جراحة. سيختلف بقاء المجازة الجانبية اعتمادًا على استخدام الشرايين أو الأوردة. بشكل عام ، تدوم الشرايين لفترة أطول ، حيث يتم انسداد حوالي 30٪ من الأوعية الدموية مرة أخرى بعد حوالي 10 سنوات. ومع ذلك ، هناك العديد من الأشخاص الذين عاشوا بنجاح باستخدام المجازة الوريدية لأكثر من 20 عامًا.
هناك بعض الدراسات التي قارنت إدخال الدعامة بالجراحة الالتفافية. ومع ذلك ، فإن هذا لا يوفر أي بيانات موثوقة تشير إلى تفوق أي من الطريقتين. لذلك يمكن للمرء أن يفترض أن متوسط العمر المتوقع مع المجازة يمكن مقارنته بمتوسط العمر المتوقع بعد تركيب الدعامة. بشكل عام ، يعتمد متوسط العمر المتوقع بشكل خاص على أمراض أخرى مثل فرط كوليسترول الدم (ارتفاع مستويات الدهون في الدم) أو داء السكري (مرض السكري). كما أنه يلعب دورًا رئيسيًا فيما إذا كان الأشخاص المصابون يغيرون نمط حياتهم من خلال اتباع نظام غذائي صحي وممارسة النشاط البدني.
يمكنك العثور على المزيد حول هذا على موقعنا ما هو متوسط العمر المتوقع مع وجود مجازة في القلب؟

.jpg)