زرع قلب
مرادف
يستخدم الاختصار HTX في القطاع الطبي. في العالم الناطق باللغة الإنجليزية ، واحد زرع قلب تحدث.
المقدمة
زرع القلب هو زرع قلب متبرع بالأعضاء إلى متلقي. في ألمانيا ، يمكن فقط لمن تم تشخيص حالته على أنه ميت دماغياً أن يكون متبرعًا بالأعضاء. من أجل تحديد ما إذا كنت ترغب في أن تُعتبر متبرعًا بعد وفاتك ، يمكنك تسجيله في بطاقة التبرع بالأعضاء.
تم إجراء أول عملية زرع قلب في العالم في كيب تاون عام 1967 ، لكن المريض توفي بعد وقت قصير من العملية. تمت أول عملية زرع قلب في ألمانيا بعد ذلك بعامين في ميونيخ. لكن هذا المريض الذي تمت زراعته توفي أيضًا بعد ساعات قليلة من العملية.
فقط عندما تم تطوير مثبط جديد للمناعة (سيكلوسبوبرين أ) لقمع الاستجابة المناعية ، تمت محاولة محاولة جديدة لزرع القلب. كان ذلك في عام 1961. هذه المرة كان نجاحًا طويل المدى. منذ بضع سنوات ، تم إجراء ما بين 300 و 400 عملية زراعة قلب في ألمانيا كل عام. عدد المرضى الذين يتم تسجيلهم سنويًا لمثل هذه الزرع ، أي الذين هم على قائمة زراعة القلب ، هو ضعف هذا العدد تقريبًا. وفقًا لذلك ، ينتظر حاليًا ما يقرب من 1000 مريض مصاب بأمراض خطيرة قلب المتبرع. تتراوح مدة انتظار القلب الجديد من 6 إلى 24 شهرًا ، ومع ذلك ، فهي أقل بكثير من وقت انتظار كلية جديدة (4-5 سنوات). يوجد حاليًا ما يقرب من 8000 مريض على قائمة الانتظار للحصول على كلية.
بعد عملية زراعة قلب ناجحة ، يبلغ معدل البقاء على قيد الحياة لمدة عام واحد حوالي 80٪ ، وبعد خمس سنوات يظل حوالي 60-70٪ من المرضى الذين تم زرعهم على قيد الحياة. معدل البقاء على قيد الحياة لمدة 10 سنوات هذه الأيام حوالي 40-50٪.
إشارة
دلالة زراعة القلب هي سكتة قلبية (فشل القلب) في المرحلة الرابعة (4) NYHAلم يعد من الممكن أن يتأثر بشكل إيجابي بشكل متحفظ (أي بدون HTX). يتم تضمين العديد من المعايير في تقييم الحاجة إلى زراعة القلب ، ويجب أيضًا استبعاد موانع الاستعمال. بعد فشل القلب جمعية القلب في نيويورك (NYHA) مقسمة إلى 4 مراحل. مريض في المرحلة NYHA I لم تظهر عليه أي أعراض ، واشتكى مريض مصاب بـ NYHA II من ضيق في التنفسضيق التنفس) والضعف تحت المجهود الشديد ، يعاني المريض المصاب بـ NYHA III بالفعل من مثل هذه الأعراض أثناء مجهود بدني خفيف ويحتاج المريض المصاب بـ NYHA IV إلى الكثير من الهواء حتى أثناء الراحة ولم يعد مرنًا. فشل القلب هو أ علامة مرضالتي يمكن أن تسببها أمراض مختلفة. إلى حد بعيد الأكثر شيوعًا الأسباب هي مرض القلب التاجي (CHD) و ال اعتلال عضلة القلب (مرض عضلة القلب). أيضا مرض قلب صمامي ليست سببًا نادرًا لفشل القلب.
التوضيح القلب
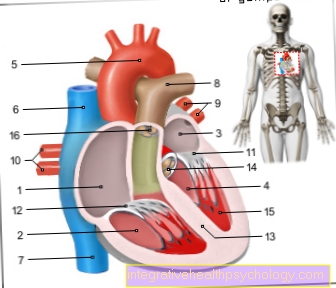
- الأذين الأيمن -
أتريوم ديكستروم - البطين الأيمن -
البطين دكستر - الأذين الأيسر -
أتريوم سينستروم - البطين الايسر -
البطين الشرير - قوس الأبهر - قوس الأبهر
- الوريد الأجوف العلوي -
الوريد الأجوف العلوي - الوريد الأجوف السفلي -
الوريد الأجوف السفلي - جذع الشريان الرئوي -
الجذع الرئوي - الأوردة الرئوية اليسرى -
Venae pulmonales sinastrae - الأوردة الرئوية اليمنى -
Venae pulmonales dextrae - الصمام المتري - فالفا ميتراليس
- صمام ثلاثي الشرفات -
الصمام ثلاثي الشرف - قسم الغرفة -
حاجز بين البطينين - الصمام الأورطي - Valva aortae
- العضلات الحليمية -
العضلات الحليمية
يمكنك العثور على نظرة عامة على جميع صور Dr-Gumpert على: الرسوم التوضيحية الطبية
إجراء
يجب أن يكون المرضى المدرجون في قائمة الانتظار لإجراء عملية زرع قلب دائمًا متاحين ، حيث أن عضوًا متبرعًا لا يتوفر بشكل مفاجئ جدًا ، على سبيل المثال في حالة المتبرعين بالأعضاء الذين وقعوا ضحية لحادث. لا يوجد الكثير من الوقت بعد ذلك لزرع العضو وزرعه في المتلقي. كقاعدة عامة ، يجب ألا يمر أكثر من أربع ساعات - بحد أقصى ست ساعات - بين زرع القلب على المتبرع وزرعه في المتلقي.
تتم العملية الفعلية باستخدام آلة القلب والرئة ، والتي - كما يوحي الاسم - تتولى وظيفة القلب والرئتين لفترة قصيرة وبالتالي تمكن من زرع القلب الجديد. يتبقى جزء صغير من الأذينين من قلب المريض الفعلي ، ثم "يتصل" به القلب الجديد ، ثم يتم توصيل القلب الجديد بالشريان الأورطي والشريان الرئوي (الشريان الرئوي). تستغرق العملية حوالي 2 إلى 3 ساعات.
بعد العملية تتم مراقبة المريض في وحدة العناية المركزة. قبل وقت قصير من الزرع ، يبدأ العلاج المثبط للمناعة ، والذي من المفترض أن يضمن أن جسم المتلقي لا يرفض القلب الغريب. عادة ، يبدأ بعلاج ثلاثي مع سيكلوسبورين ، بريدنيزولون وثالث مثبط للمناعة. يجب أن يستمر العلاج المثبط للمناعة مدى الحياة.
بعد بضعة أيام في وحدة العناية المركزة ، يمكن عادةً نقل المريض الذي تم زرعه حديثًا إلى جناح عادي إذا لم تكن هناك مضاعفات. ليس من غير المألوف بالنسبة للمرضى الذين ينتظرون عملية زرع قلب أن تكون قلوبهم أضعف من أن تنجو من فترة الانتظار. أنظمة دعم القلب ، ما يسمى بـ VADs (أجهزة مساعدة البطين)، يستخدم.
كم من الوقت يستمر القلب المزروع؟
كم من الوقت يستمر القلب المزروع ومدة العمر المتوقع بعد الزرع مختلفان تمامًا. بعد ثلاث سنوات من إجراء عملية زرع قلب ، لا يزال حوالي ثلاثة من كل أربعة مرضى على قيد الحياة. بعد عملية زرع ناجحة ، يمكن للقلب أن يدوم طويلاً كما هو الحال في شخص يتمتع بصحة جيدة. تعتمد المدة التي يظل قلب المتبرع بصحة جيدة أيضًا على نمط حياة المريض. بالإضافة إلى رعاية المتابعة المنتظمة ، من المهم اتباع أسلوب حياة صحي ونشاط بدني كافٍ وفقًا لمرونتك. بالإضافة إلى ذلك ، يتعين على الأشخاص الذين خضعوا لعملية زرع قلب أن يأخذوا باستمرار الأدوية التي تثبط جهاز المناعة في الجسم مدى الحياة. هذا يتعارض مع رفض العضو المتبرع. ومع ذلك ، نتيجة لذلك ، هناك أيضًا خطر أكبر للإصابة بالعدوى. لذلك ، يجب على المرضى الانتباه بشكل خاص إلى النظافة ويجب ، على سبيل المثال ، تجنب الإصابات وتناول المزيد من اللقاحات (مثل التطعيم السنوي ضد الإنفلونزا).
اقرأ المزيد عن الموضوع: زراعة الاعضاء
مدة زراعة القلب
تستغرق العملية الجراحية الفعلية لزراعة القلب الآن حوالي أربع ساعات في المتوسط من شق الجلد إلى آخر خياطة. يقوم جهاز القلب والرئة بوظيفة القلب لمدة ساعتين إلى ثلاث ساعات. إعادة التأهيل بعد زراعة القلب مملة للغاية. بسبب التدخل الجاد ، فإن المراقبة المستمرة الصارمة لوظيفة القلب والأوعية الدموية ضرورية أولاً في وحدة العناية المركزة. في حالة عدم وجود مضاعفات ، يمكن نقل المريض إلى جناح عادي بعد يومين إلى سبعة أيام. في غضون أسبوعين بعد العملية ، إذا نجحت العملية ، يمكن إخراجك من المستشفى. بعد ذلك ، من الضروري إعادة التأهيل التي تستمر لعدة أسابيع حتى يصبح المريض منتجًا مرة أخرى ويتعلم العيش بقلب جديد. تختلف المدة التي تستغرقها فترة إعادة التأهيل هذه من شخص لآخر وتعتمد على العوامل المصاحبة مثل العمر والمرض والتحفيز.
المتطلبات
الشرط من جانب المتبرع بالأعضاء هو أولاً وقبل كل شيء الموافقة على التبرع بالأعضاء. يحدث هذا إما من خلال وجود بطاقة التبرع بالأعضاء للمتوفى التي وافق فيها على إزالة العضو أو ، في حالة عدم وجود ذلك ، موافقة أقرب الأقارب. بالموافقة ، فإن الخطوة التالية هي إعلان موت الدماغ. يتم ذلك من قبل طبيبين مستقلين ، كل منهم ليس له علاقة بفريق الزراعة. لا يمكن إعلان وفاة دماغ المريض إلا إذا تم استيفاء معايير معينة. وتشمل هذه وجود غيبوبة ، وغياب ردود الفعل العصبية القحفية وغياب التنفس التلقائي. علاوة على ذلك ، يجب أن توجد مساواة في فصيلة الدم ABO بين المتبرع والمتلقي. يجب أن يكون هناك أيضًا تشابه في الطول والوزن. أخيرًا ، يجب استبعاد وجود موانع (انظر أدناه).
ما هي مدة انتظار قلب المتبرع؟
يمكن أن يختلف طول المدة التي يجب أن تنتظرها لقلب متبرع لإجراء عملية زرع قلب بشكل كبير. يتراوح متوسط وقت الانتظار في أوروبا عادة بين ستة و 24 شهرًا. يفسر النطاق الكبير بشكل رئيسي من خلال حقيقة أنه ليس كل قلب متبرع مناسبًا لكل متلقي. بالإضافة إلى فصيلة الدم المناسبة ، يجب أن يكون حجم ووزن العضو مناسبين أيضًا. يتم وضع الأعضاء المتبرع بها من خلال مؤسسة Eurotransplant Foundation في ليدن (هولندا). يتم إعطاء الأفضلية للمرضى في حالة تهدد الحياة بشكل حاد. إذا لم يتوفر قلب متبرع مناسب حاليًا ، فهناك إمكانية لدعم وظيفة قلبك من خلال تدابير طبية مختلفة من أجل سد وقت الانتظار. غالبًا ما يستخدم نظام دعم ميكانيكي للحفاظ على وظيفة الضخ في القلب. يُعرف هذا أيضًا باسم القلب الاصطناعي.
موانع
عند تحديد دلالة زرع القلب ، يجب مراعاة موانع الاستعمال التي تستثني HTX. وتشمل هذه الأمراض المعدية النشطة مثل فيروس العوز المناعي البشريالسرطانات المعالجة غير العلاجية (مع احتمال الشفاء) (الأورام الخبيثة) ، القرح المزهرة حاليًا (قرحة المعدة) في ال معدة أو الأمعاء ، الكبد المتقدم أو القصور الكلى، أمراض الرئة المزمنة المتقدمة والحادة الانسداد الرئوي، الدماغ المتقدم أو أمراض الأوعية الدموية الطرفية (PAOD) ، وبعض الأمراض الجهازية مثل الداء النشواني أو ساركويدارتفاع ضغط الدم الرئوي الثابت الشديد (ارتفاع ضغط الشريان الرئوي) وكذلك النيكوتين الثقيل أو تعاطي الكحول أو المخدرات. نقص القدرة على التعاون (الامتثال) ، مما يشير إلى أن النهج المسؤول تجاه صحة الفرد والامتثال للمتطلبات بعد العملية غير مضمون بشكل كافٍ ، يعتبر موانع.
المضاعفات
في حالة حدوث مضاعفات زراعة القلب ، يجب التمييز بين تلك الخاصة بالعملية الفعلية ، التي يمكن أن يؤديها العضو الغريب ، وتلك التي يمكن أن تنشأ من العلاج المثبط للمناعة. تتشابه مخاطر الجراحة مع مخاطر العمليات الأخرى ، بما في ذلك النزيف والالتهابات ، تجلط الدم / الانسداد الرئوي وفي حالات نادرة وفاة المريض.
هذا جانب مهم جدًا من عملية زرع عضو غريب ردود فعل الرفض. لتجنب ذلك ، يتم إعطاء المريض علاج دائم مثبط للمناعة. ومع ذلك ، يمكن أن تحدث تفاعلات الرفض. يتم التمييز هنا تقريبًا بين حاد و ال مزمن رد فعل الرفض ، حيث يحدث رد فعل الرفض المزمن لاحقًا وغالبًا ما يكون أقل وضوحًا.
يمكن أن يكون رد الفعل الحاد من خلال أشياء أخرى حمى، توعك ، قلة المرونة ، زيادة الوزن بسبب احتباس الماء (الوذمة) وعدم انتظام ضربات القلب (عدم انتظام ضربات القلب) لجعلها ملحوظة. لذلك ، يجب قياس درجة الحرارة والنبض والوزن وتسجيلها يوميًا. علاوة على ذلك ، بعد الزرع ، غالبًا ما يتم إجراء فحوصات المتابعة في البداية ، والتي يتم خلالها ، من بين أمور أخرى ، سحب الدم والفحوصات مثل رسم القلب (تخطيط كهربية القلب), الموجات فوق الصوتية للقلب (تخطيط صدى القلب) و خزعة عضلة القلب (أخذ عينة من قطعة صغيرة من عضلة القلب). هذا يسمح بالتعرف على ردود فعل الرفض في الوقت المناسب ومعالجتها من خلال تكييف العلاج المثبط للمناعة.
الأدوية التي يتم تناولها لتثبيط جهاز المناعة في الجسم لها آثار جانبية لا ينبغي الاستهانة بها. على وجه الخصوص ، يزداد خطر الإصابة بالعدوى لأن الجسم يُمنع من الاستجابة بقوة كما يفعل عادةً مع غزو مسببات الأمراض. عادة ما يتم استخدام العلاج الثلاثي ، والذي يتضمن بانتظام السيكلوسبورين والبريدنيزولون.
تشمل الآثار الجانبية الأخرى للسيكلوسبورين ارتفاع ضغط الدم (ارتفاع ضغط الدم) وتطور السرطان على مدار بضع سنوات. تحت العلاج بالبريدنيزولون يمكن أن يكون بالإضافة إلى زيادة التعرض للعدوى من بين أمور أخرى هشاشة العظام، زيادة الوزن ، تطوير أ السكرىضعف العضلات المنخفضات، قرحة الجهاز الهضمي ، ارتفاع ضغط الدم (ارتفاع ضغط الدم) ، الجلوكوما (الزرق) وإعتام عدسة العين (إعتمام عدسة العين) تأتي.
ما هي السمات الخاصة للأطفال؟
تعتبر زراعة القلب مهمة بشكل خاص عند الأطفال ، حيث أن بعض أمراض القلب أو التشوهات هي الخيار العلاجي الوحيد لتمكين الطفل من البقاء على قيد الحياة. إذا نجحت العملية ، يمكن للأطفال في معظم الحالات أن يتطوروا بشكل طبيعي ويعيشوا حياة طبيعية. عادة لا يتم تقييد المرونة أيضًا. ومع ذلك ، قد تؤدي تفاعلات الرفض إلى إتلاف قلب المتبرع بمرور الوقت ، لذلك في بعض الحالات قد يلزم إجراء عملية زرع قلب جديدة. يتراوح متوسط وقت انتظار قلب المتبرع للأطفال بين 180 و 200 يومًا. يعتبر زرع القلب عند الأطفال إجراءً نادرًا للغاية. في المتوسط ، يتم تنفيذ أقل من عشر عمليات من هذا القبيل في جميع أنحاء ألمانيا كل عام. حوالي 19 من أصل 20 طفلًا تم زرعهم لا يزالون على قيد الحياة بعد أربعة أسابيع من العملية.
العلاج اللاحق والتدابير السلوكية
الهدف من زراعة القلب هو تمكين المريض من الاستمرار في العيش بشكل طبيعي قدر الإمكان. ومع ذلك ، هناك بعض الأشياء التي يجب الانتباه إليها. سيقدم الطبيب المعالج معلومات مفصلة حول هذا الموضوع. يتم سرد جوانب قليلة فقط أدناه.
يجب إجراء الفحوصات عالية التردد في البداية بانتظام ، وفي نفس الوقت يجب على المريض تسجيل ضغط الدم والنبض ودرجة الحرارة والوزن في أقرب وقت ممكن من أجل التعرف على تفاعل الرفض الحاد المحتمل في أقرب وقت ممكن. علاوة على ذلك ، فإن الأدوية المثبطة للمناعة بالضبط كما هو موصوف بدقة. يجب إبلاغ الطبيب المعالج عن استخدام الأدوية الأخرى - بما في ذلك الأدوية المتوفرة بدون وصفة طبية في الصيدلية أو الصيدلية بسبب التفاعلات المحتملة.
كقاعدة عامة ، لا شيء يعارض العودة إلى العمل بعد مرحلة من نقاهة (استعادة تدريجية للصحة بعد المرض). يمكن أيضًا استئناف رياضات التحمل الخفيفة مثل الجري السريع / الركض وركوب الدراجات والسباحة أو بدئها لأول مرة بعد بضعة أشهر من الاستراحة. لا شيء يعارض قيادة السيارة ما دمت تأخذ فترات راحة كافية.
فيما يتعلق بالتغذية ، من المهم شرب سوائل كافية ، ولا ينبغي استهلاك الكحول إلا بكميات صارمة. يجب تجنب النيكوتين تمامًا. يجب ضمان النظافة الكافية في النظافة الشخصية وفي المنزل ، حيث يتفاعل الجسم بشكل أكثر حساسية تجاه البكتيريا بسبب العلاج المثبط للمناعة. تعتبر النباتات المحفوظة بوعاء أيضًا أرضًا خصبة للكائنات الحية الدقيقة ، لذا يجب تجنبها في المنزل - أو على الأقل في غرفة النوم.
يمكن لمثبطات المناعة أيضًا أن تجعل الجلد أكثر حساسية للضوء ، لذلك يجب تجنب حمامات الشمس. أيضا لأنها تؤدي إلى تطوير الأورام الجلد أكثر من المرضى الذين لم يكونوا مثبطين للمناعة. تختلف الآراء حول تربية الحيوانات الأليفة ، فالقطط على وجه الخصوص ترجع إلى احتمال انتقال المرض داء المقوسات غير آمن للمريض.
بشكل عام ، بعد فترة راحة كافية ، يجب استئناف الحياة الطبيعية ، ولكن يجب دائمًا مراعاة أنه يجب اتباع قواعد سلوكية معينة بشكل عاجل من أجل سلامتك.
ما هي تكلفة زراعة القلب؟
زرع القلب هو إجراء معقد للغاية وبالتالي مكلف. تبلغ تكلفة زراعة القلب في ألمانيا حوالي 170 ألف يورو. ومع ذلك ، نظرًا لأن الإجراء يتم تنفيذه فقط إذا كان هناك مؤشر طبي لمرضى القلب الخطير الذين لا يمكن علاجهم بطريقة أخرى ، فإن شركة التأمين الصحي تتحمل التكاليف بالكامل.
ما هو الحد العمري لعملية زراعة القلب؟
لا ينبغي التفكير في زراعة القلب إلا إذا كانت الحالة العامة للمريض مستقرة ، في حالة مرض القلب الذي لا يمكن علاجه بطريقة أخرى ، وكانت الأعضاء الأخرى فعالة بدرجة كافية بحيث يكون هناك احتمال لتحقيق نتيجة ناجحة. لذلك ، تم وضع حد أقصى لسن عملية زراعة القلب ، وهو حاليًا 70 عامًا. ومع ذلك ، هذا ما يعرف بالعمر البيولوجي. وهذا يعني أنه يجب تقييم العلامات الفعلية لشيخوخة الأعضاء وأخذها في الاعتبار بشكل فردي لكل مريض. في النهاية ، عند التفكير فيما إذا كانت زراعة القلب خيارًا للمريض ، فإن اتخاذ قرار فردي على أساس كل حالة على حدة ضروري دائمًا. ومع ذلك ، لا يوجد حد أدنى للعمر لعملية زراعة القلب. في حالة حدوث بعض تشوهات القلب الخطيرة ، فإن الجراحة في أقرب وقت ممكن لحديثي الولادة والأطفال الصغار هي الفرصة الوحيدة للبقاء على قيد الحياة.
















.jpg)