التهاب العضل
نظرة عامة
التهاب العضلات واحد مرض التهاب من أنسجة العضلات. يمكن أن تحدث بسبب مجموعة متنوعة من الأسباب ، ولكنها عادة ما تكون نتيجة لأحد الأسباب مرض يصيب جهاز المناعه. تحدث الميوسيتيدات بشكل رئيسي مع أمراض أخرى ، ولكنها بشكل عام قريبة صورة سريرية نادرة لا يوجد سوى 10 حالات مرض بين مليون نسمة مسجلة كل عام. أكثر أشكال المرض شيوعًا هي التهاب العضلات، ال التهاب الجلد والعضلات و ال التهاب عضلات الجسم الشمولي. غالبا يوجد واحد التهاب من أنسجة العضلات مع التهاب النسيج الضام اجتماعيًا.
اقرأ المزيد عن النماذج الفرعية ضمن موضوعاتنا الخاصة:
- التهاب العضلات
- التهاب الجلد والعضلات
السبب الجذري
غالبًا لا يمكن تحديد سبب التهاب العضل الحالي بدقة. في هذه الحالة يتحدث المرء عن واحد مجهول السبب التهاب العضل. عند التهاب العضلات و ال التهاب الجلد والعضلات، الصور السريرية الأكثر شيوعًا في هذا المجال ، هي عمليات أمراض المناعة الذاتية ، أو ما يسمى أمراض المناعة الذاتية. يهاجم جهاز المناعة خلايا الجسم بخلايا دفاعها ، وبالتالي يؤدي إلى تدميرها. نتيجة لذلك ، تلتهب الأنسجة المصابة.
يمكن أن تشارك العضلات في التهابات أو التهابات جهازية عامة ، وكذلك في العمليات الالتهابية في النسيج الضام. إذا تم تشغيل التهاب العضل من الخارج ، يحدث هذا بسبب البكتيريا أو الفيروسات أو طفيليات. المرض ، على سبيل المثال ، محدد مسبقًا بشكل خاص لتطور التهاب العضلات جذاموالسيلان (الزهري) و كزاز أو الإصابة الطفيلية البلهارسيا و تريكينيلاوهما كلاهما ديدان. بشكل عام ، ومع ذلك ، فإن الإصابات المذكورة تحدث بشكل أقل في خطوط العرض الأوروبية. مرض بورنهولم ومع ذلك ، يمكن أن يحدث هنا أيضًا ، حيث يمكن العثور على فيروسات Cocksacki B المحفزة في جميع أنحاء العالم. يمكن أن يحدث التهاب العضلات أيضًا وراثي كن أصلا من هذا القبيل متلازمة مونشمير. ولكن أيضًا هذا الشكل الخاص من مرض التهاب العضلات يعتبر نادرًا للغاية نظرًا لانتشاره الطفيف.
الأعراض
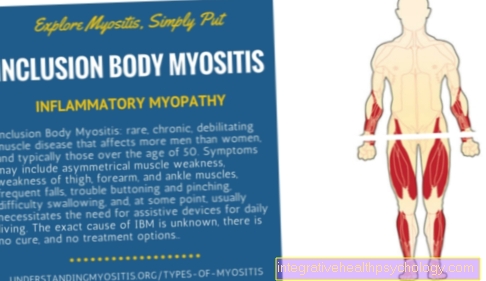
ال الأعراض يمكن أن يتطور التهاب العضلات اعتمادًا على الصورة السريرية متماثل أو فقط من جانب واحد تركيز. ومع ذلك ، فإنه يتماشى مع جميع الأشكال زيادة فقدان القوة وضعف العضلات كذلك آلام العضلات يدا بيد. تعتمد شدة الأعراض على درجة الالتهاب. بدون علاج مضاد للالتهابات ، يمكن أن يحدث أيضًا عمليات تنكسية العضلات يخرج في المرئي ضمور العضلات تركيز. نظرًا لأن جميع عضلات الجسم يمكن أن تتأثر ، فإن التوطين في عضلات الحلق والبلعوم يمكن أن يتسبب في حدوثها أيضًا صعوبة في البلع و بحة في الصوت تأتي.
إذا كان المرض الأساسي تنكسيًا ، كما هو الحال في متلازمة مونشماير ، يمكن إعادة تشكيل الخلايا. في هذه الحالة النادرة سيكون أملاح الكالسيوم يخزن في الخلايا المصابة ويؤدي إلى تعظم العضلات (التهاب العضلات أوسيفيكانز). هذه تكلس الخلية يمكن أن يتطور إلى حد أقل في أشكال أخرى من التهاب العضلات. في الأساس ، تضع العمليات الالتهابية ضغطًا على خلايا الأنسجة المصابة. بسبب الانهيار المستمر وتراكم الخلايا ، يمكن ذلك حؤول، أي حدوث تغييرات في بنية الخلية. هذه يمكن أن تؤدي في النهاية إلى تنكس من الأنسجة - ورم خبيث.
التشخيص
عادة ما يكون تشخيص التهاب العضلات معقدًا لأنه من الصعب التمييز بين الصور السريرية المختلفة. يجب أن تكون الأعراض السريرية هي الدليل ، حيث يمكن أن توفر مؤشرًا على نوع الالتهاب وموقعه. ومع ذلك ، فإن غالبية التهاب العضلات مرض زاحفوالذي لم يلاحظ إلا في وقت متأخر. هذا يزيد من خطر حدوث ضرر تبعي دائم. من حيث المبدأ الطبيب الفاحص ثلاث أدوات تشخيصيةالتي يمكن استخدامها: أ الفحص المخبري، تخطيط كهربية العضل (EMG. قياس التوتر في العضلات) و أ خزعة العضلات (إجراء جائر يتم فيه إزالة الأنسجة العضلية.
الفحص المخبري: عند فحص المعلمات المعملية في دم المريض ، ينصب التركيز الأساسي على الإنزيمات التي تتراكم في خلايا العضلات ويتم إطلاقها عند تلف الخلايا. أهم إنزيم هو الكرياتين كيناز (CK) بالإضافة إلى عوامل أخرى مثل نشاط نازعة هيدروجين اللاكتات, من الدولاس والأسبارتات أمينوترانسفيراز في الدم. علامات الالتهاب العامة كيف زيادة البروتين التفاعلي C ، زيادة عدد خلايا الدم البيضاء أو واحد تمديد BSG يتم تسجيلها أيضًا ، ولكنها تثبت فقط وجود التهاب. كمية ميوغلوبين، وهو بروتين معين للعضلات الهيكلية ، يمكن أيضًا تحديده وإدراجه في التشخيص. ومع ذلك ، فإن القيمة لا تقول شيئًا عن موقع الضرر ، فقط تلك الخلايا العضلية قد هلكت. إذا كان هناك اشتباه في وجود عدوى بمسببات الأمراض ، فمن الممكن الكشف عن الأجسام المضادة التي شكلها الجسم ضد الممرض وبالتالي الإشارة إلى وجود عدوى أو استخدام PCR (تفاعل البلمرة المتسلسل) لتكرار الحمض النووي للعامل الممرض وعرضه بطريقة يمكن من خلالها التعرف الدقيق الذي يتحكم فيه الكمبيوتر. الأجسام المضادة الخاصة بالتهاب العضلات، والتي تتشكل أثناء المرض لدى بعض المرضى ، في معظم الحالات ليس لها أهمية قاطعة ، كما أنها تستخدم في أمراض أخرى ، مثل التهاب الحويصلات الهوائية (التهاب الأسناخ) أو التهاب المفاصل (arthritis).
تخطيط كهربية العضل (EMG): باستخدام مخطط كهربية العضل ، يتم إدخال إبرتين صغيرتين في العضلات المراد فحصها. الإبر توصل الكهرباء والقياس التغييرات في التوتر في أنسجة العضلات. التغييرات في تم تسجيل وتقييم الراحة والتوتر. يُظهر معظم مرضى التهاب العضلات أنماطًا واضحة ، والتي لا تُعد دليلًا تلقائيًا على المرض. ومع ذلك ، فإن مخطط كهربية العضل هو فحص غير معقد يمكن من خلاله ظهور مؤشرات لمزيد من التشخيص. بالإضافة إلى ذلك ، يمكن إجراء تصوير الأعصاب الكهربي حيث يمكن إجراء سرعة التوصيل العصبي و ال وقت رد فعل العضلات يقاس. هنا يتم تحفيز العصب بمساعدة الأقطاب الكهربائية المطبقة ويتم الانتباه إلى ارتعاش العضلات الذي يمكن تحفيزه. يمكن إثبات أو استبعاد تلف الأعصاب المصاحب أو الأمراض الأخرى ، والذي يلعب دورًا مهمًا في التشخيص التفريقي (أمراض أخرى ذات أعراض مطابقة).
خزعة العضلات: نظرًا لأن خزعة العضلات هي أ الفحص الجائر يجب التخطيط لموقع التدخل. يتم ذلك عادةً من خلال التصوير بالرنين المغناطيسي (التصوير بالرنين المغناطيسي). لا ينبغي إجراء الخزعة في موقع سبق أن خضع فيه لـ EMG. تؤدي الثقوب بواسطة الإبر إلى موت الخلايا الموضعي ، والذي لم يعد بالإمكان تمييزه عن التهاب العضلات. بمجرد العثور على المكان المناسب للخزعة ، فإن خزعة (نسيج خزعة) الفحص المجهري الضوئي تم توضيح السمات العامة لالتهاب العضلات ، ولكن يمكن أيضًا ملاحظة تغيرات الأنسجة الخاصة بأشكال مختلفة. يمكنك أن ترى كلاهما بطريقة مميزة فقدان ألياف العضلات (ألياف عضلية ميتة / نخرية) ، وكذلك أقسام مجددة من ألياف العضلات وعلامات نموذجية للالتهاب - تسلل الأنسجة (الهجرة) عن طريق الخلايا الالتهابية. إذا كان نشاط المرض منخفضًا ، فقد يصبح التشخيص أكثر صعوبة بسبب عدم وجود علامات خلوية أو صعوبة العثور عليها.
الأجسام المضادة لالتهاب العضلات
منذ التهاب العضل أحد أمراض العضلات الهيكلية الالتهابية التي يمكن أن تنتج عن تفاعل المناعة الذاتية ، أي رد فعل خاطئ لنظام الدفاع الخاص بالجسم ضد هياكل الجسم ، لذلك من الممكن الكشف عن بعض الأجسام المضادة في دم المريض المصاب.
هذه الأجسام المضادة هي جزء من جهاز المناعة وتسمى الخلايا الليمفاوية ب في سياق أحد أمراض المناعة الذاتية - هنا في حالة التهاب العضلات - هياكل ثقافة العضلات والهيكل العظمي ، ما يسمى المستضدات. في التهاب العضلات ، يتم التمييز بين الأجسام المضادة الخاصة بالتهاب العضلات والأجسام المضادة المرتبطة بالتهاب العضلات.
تم العثور على الأول في حوالي 15-50٪ من المرضى في مصل الدم ويمكن قياسها عن طريق أخذ عينة الدم.
تشتمل الأجسام المضادة الخاصة بالتهاب العضل بشكل أساسي على الأجسام المضادة ضد مركبات الحمض النووي الريبوزي ، مثل الأجسام المضادة Jo-1 أو الأجسام المضادة PL-7 أو الأجسام المضادة لـ EJ أو الأجسام المضادة KS. تشمل الأجسام المضادة المرتبطة بالتهاب العضل i.a. مضاد لـ Mi-2 ، مضاد لـ SRP و Anti-Pm-Scl.
الصور السريرية الأكثر شيوعا
التهاب العضلات
هذا هو التهاب العضلات أندر شكل أمراض العضلات الالتهابية الشائعة. يحدث بشكل متكرر في مرحلتين من حياة المريض: في الطفولة والمراهقة من 5 إلى 14 عامًا وفي مرحلة البلوغ المتقدمة من 45 إلى 65 عامًا. في المتوسط ، يصاب ضعف عدد النساء بالتهاب العضلات مثل الرجال. سريريا يظهر المرض من خلال في الغالب ضعف العضلات المتماثل في مجال حزام الكتف والرقبة و ال ورك او نتوء - العضلات القريبة من الجذع. تظهر نقاط الضعف بالمقارنة مع التهاب عضلات الجسم الشمولي سريع جدا، على مدى أسابيع إلى شهور. يمكن أن يؤدي نقص قوة العضلات إلى حدوث ذلك الموقف السيئ المؤلم ياتى عبر تندب من أقسام العضلات الملتهبة إلى اختلال المفاصل. عينة الأنسجة المأخوذة من خلال نقاط الخزعة بين ألياف العضلات الخلايا الالتهابية المهاجرة على. عملية مرض التهاب العضلات ليست مفهومة بالكامل بعد. ومع ذلك ، من المفترض أن تكون أ مرض يصيب جهاز المناعه الأفعال. على عكس التهاب الجلد والعضلات ، يتم التوسط في هذا من خلال استجابة الخلايا المباشرة للجسم وليس عن طريق البروتينات المقابلة.
اقرأ المزيد عن هذا الموضوع على: التهاب العضلات
التهاب الجلد والعضلات
بغض النظر عن العمر ، يحدث التهاب الجلد والعضلات بشكل متكرر أكثر من التهاب العضلات. كما هو الحال مع التهاب العضلات ، يمكن ملاحظة تراكم خاص بالعمر. النساء أكثر عرضة للإصابة من الرجال. من بين الأعراض التي تصيب عضلات الهيكل العظمي ، تظهر تغيرات في الجلد في التهاب الجلد والعضلات. تتشكل الطفح الجلدي بلون أرجواني (حمامي) على مناطق الجسم المعرضة للضوء ، وهذا هو سبب ظهور اسم المرض الأرجواني. يصبح الجلد متقشرًا ، خاصةً في الأماكن الموجودة فوق المفاصل مثل الأصابع والمرفقين والركبتين. كجزء من الطفح الجلدي ، قد يكون هناك تورم في الجفن العلوي ، مما يعطي المريض تعبيرًا أنينًا. يمكن أن يتفاقم هذا بسبب تندب الجلد المتقشر.
يمكن أن تظهر التغييرات الموضحة بقوة أكبر أو أقل. إذا تم إجراء خزعة عضلية ، فيمكن تحديد الخلايا الالتهابية المحيطة بالأوعية في العينة. تجمع الخلايا المقابلة أيضًا بين حزم ألياف العضلات الفردية (بين الأوعية). تصبح ألياف العضلات الطرفية أضيق مقارنة ببقية الحزمة. يُعرف هذا باسم ضمور حول الأوعية الدموية. تعتمد آلية المرض (عملية المرض) على تفاعل مناعي ذاتي موجه ضد الشعيرات الدموية (الأوعية الدموية الأصغر) في العضلات. تتعرض للهجوم والتلف بواسطة البروتينات الالتهابية في الجسم (مثل الغلوبولين المناعي). نتيجة لذلك ، لم يعد بالإمكان توفير ألياف العضلات وتموت.
يحدث النخر الموضعي (موت الخلايا) والتخثر الوعائي (انسداد الوعاء الدموي بجلطة دموية / خثرة) - تقل قوة حزم الألياف العضلية وتذبل في النهاية. الورم الخبيث هو سبب تطور أكثر من ربع أمراض التهاب الجلد والعضلات. هنا أيضًا ، يشكل الجسم مواد موجهة ضد الورم وأنسجة الجسم السليمة.
اقرأ المزيد عن هذا الموضوع على: Dermatomyositis
التهاب عضلات الجسم الشمولي
التهاب عضلات الجسم الشامل هو مرض مزمن ، تقدمي ، التهابي ، تنكسي. لم يتم بعد توضيح العملية السببية في الجسم بدقة ، ولكن يشتبه في وجود تفاعل بين العوامل الالتهابية والتنكسية. يصيب الرجال في 75 في المائة من الحالات ويحدث بشكل رئيسي بعد سن الخمسين. الدورة التدريبية تدريجية إلى حد ما - قد تستغرق أحيانًا شهورًا أو سنوات حتى تظهر الأعراض السريرية الأولى. يلاحظ المرضى أولاً مشاكل في صعود السلالم أو النهوض من وضعية الجلوس. الصعوبات في الإمساك بقبضة محكمة أو حتى في المقام الأول هي سمة مميزة أيضًا. تحدث الأعراض نتيجة الضعف التدريجي لعضلات الساعد والفخذ. 60٪ من المرضى أفادوا بصعوبة في البلع ، حيث أن العضلات مطلوبة لذلك أيضًا ، والتي يمكن أن تتأثر بالالتهاب. يشبه التحضير المصنوع من الخزعة مستحضر التهاب العضلات. يمكن رؤية الخلايا الالتهابية المهاجرة وخيوط الألياف المغمورة. بالإضافة إلى ذلك ، توجد شوائب في الأنسجة ، تسمى "فجوات مجزأة" (بالإنجليزية: فجوات مؤطرة ؛ فجوة = حويصلة خلوية). تحتوي أجسام التضمين على تركيبات بروتينية مختلفة ، بروتينات α-amyloid و tau. تستخدم هذه المركبات أيضًا في الأمراض التنكسية الأخرى ، مثل في مرض الزهايمر، للوجود.
الصور السريرية الخاصة
متلازمة مونشمير (خلل التنسج العضلي الليفي التدريجي): بقلم أ خلل وراثي وراثي الذي يؤثر على تطور عضلات الهيكل العظمي ، يحدث ما يسمى بمتلازمة مونشمير. يحدث على مر السنين تخزين أملاح الكالسيوم في خلايا العضلات ونتيجة لذلك التعظم من العضلات. ابتداء من منطقة الرقبة ، يتطور المرض فوق تحت إلى الأمام ، فوق منطقة الكتف في الذراعين والجذع. نظرًا لعدم وجود إمكانية مؤكدة حاليًا للعلاج ، ناهيك عن الشفاء ، فإنه يأتي المرحلة النهائية المرض تعظم عضلات الجهاز التنفسي وهكذا صعوبة في التنفس، يصل إلى الاختناق. نظرًا لأن معظم المرضى يظلون بلا أطفال ولا ينقلون الجينات ، فإن انتشار متلازمة مونشماير محدود للغاية.
مرض بورنهولم (Pleurodynia الوبائية): Pleurodynia الوبائية هي مرض التهاب الجنبة (غشاء الجنب) ، عضلات الصدر والبطن. وهو ناتج عن الإصابة بفيروس Cocksackie B ، وهو أحد أفراد عائلة الفيروس المعوي. هي أعراض التنفس المؤلم, حمى خفيفة و أ الحلق الأحمر. يحدث الألم بسبب تورط العضلات الوربية ، وهي العضلات الموجودة بين الضلوع ، والتي تعد جزءًا من عضلات الجهاز التنفسي.يمكن لمرض بورنهولم تنتقل من شخص لآخر وسوف تتخلف عن الأعراض مع المسكنات يعالج.
التهاب عضلات العين
التهاب عضلات العين أيضًا التهاب عضلة العين يسمى مجهول السبب (أي تحدث بدون سبب معروفالتهاب في عضلات العين.
إنه واحد من ثالث أكثر أمراض محجر العين شيوعًا ويأتي مباشرة بعد إصابة العين فرط نشاط الغدة الدرقية وفي أمراض التكاثر اللمفاوي.
لم يتم بعد توضيح السبب الدقيق لالتهاب عضلات العين بشكل كامل ؛ يُشتبه في حدوث رد فعل مناعي ذاتي ، أي رد فعل خاطئ لنظام دفاع الجسم نفسه ، والذي يتعرف بشكل خاطئ على بعض الهياكل الخلوية على أنها غريبة ويكافحها.
النساء في سن الرشد هم الأكثر شيوعًا (متوسط عمر البدء: 34 سنة) ، حيث تكون الأعراض غالبًا من جانب واحد (تتأثر عين واحدة فقط) أكثر من ثنائية:
- جاحظ مقلة العين
- تورم والتهاب الملتحمة
- ألم متعلق بحركة العين
- قيود حركة العين والاضطرابات البصرية الناتجة (مثل الرؤية المزدوجة).
عضلة العين الأكثر إصابة هي العضلة الوسطى المستقيمة (العضلة المستقيمة الإنسي) ، والتي عادة ما تحرك مقلة العين باتجاه الأنف. عادة ما يتم تشخيص التهاب عضلات العين بالأشعة المقطعية ، ويتم علاجه بأخذ الجلوكورتيكويد (كورتيزون) ، بحيث ينحسر الالتهاب عادة في غضون عدة أيام دون عواقب.
التهاب العضلات أوسيفيكانز
المصطلح "التهاب العضلات أوسيفيكانز"يشمل اثنان أنماط الأمراض الطبية.
من ناحية ، هو التعظم غير المتجانسة هذا مرض يحدث في أجزاء مختلفة من الجسم إما بشكل عفوي أو بعد الصدمة والجراحة التعظم يأتي.
من ناحية أخرى ، فإن مصطلح "التهاب العضلات أوسيفيكانز"أيضا مرض وراثي نادر - التهاب العضل العظمي التدريجي. هذا عيب وراثي خلقي يتسبب في تحويل العضلات الهيكلية للجسم إلى نسيج عظمي على دفعات. يصاب بهذا المرض الوراثي حوالي 600 شخص فقط حول العالم. سبب إعادة تشكيل العظام هو عدم القدرة على إصلاح عضلات الهيكل العظمي التالفة بعد الإصابات البسيطة أو الصدمات مع الأنسجة العضلية السليمة أو الأنسجة الندبية - يتم استخدام أنسجة العظام بدلاً من ذلك
بمرور الوقت ، يصبح الجهاز العضلي غير صالح للعمل بشكل متزايد ، ويصبح المرض مهددًا للحياة عندما تتضرر الأعضاء بسبب تعظم العضلات (على سبيل المثال ، خلل في الجهاز التنفسي بسبب زيادة تعظم العضلات الوربية وبالتالي الصدر).
علاج نفسي
يتوافق علاج التهاب الجلد والعضلات والتهاب العضلات مع العلاج المطبق في الغالب لأمراض المناعة الذاتية. هنا كورتيزون تدار ، مما يثبط جهاز المناعة جزئيًا وجزئيًا تسطيح الالتهاب يؤدي حتى يتعافى النسيج. يتم استخدام جرعات عالية نسبيًا ، والتي يتم تقليلها تدريجيًا على مدى فترة زمنية أطول. يبدأ التأثير حسب المريض بعد أيام إلى أسابيع ، في الحالات المتأخرة بعد 1-2 شهر. إدارة الكورتيزون على المدى الطويل ومع ذلك ، مع مجموعة متنوعة من آثار جانبية متصل ، مثل انهيار العضلات, هشاشة العظام أو التغيرات العقلية. إذا لم يكن للعلاج التأثير المطلوب أو إذا كان لابد من تقليل الجرعة بسبب الآثار الجانبية ، فيجب زيادة الجرعة التثبيط كيفية استخدام الميثوتريكسات ، والتي لها أيضًا مكان ثابت في علاج الأورام وتضغط أيضًا على جهاز المناعة. هدية جرعة عالية من الغلوبولين المناعي يمكن أن يكون مفيدًا في التهاب العضلات والتهاب الجلد والعضلات ، ولكنه مثير للجدل بشكل خاص في علاج التهاب عضلات الجسم الشامل. بالإضافة إلى العلاج الدوائي ، يمكنك ذلك العلاج الطبيعي و علاج بالممارسة تستخدم للحفاظ على حرية الحركة وتقليل تقصير العضلات (تقلصات) كى تمنع. في حالة الضعف الواضح للعضلات ، استخدام أدوات المساعدة على المشي أو الكراسي المتحركة ، في حالة الشلل أو تصلب العضلات أو الإصابات ، قد يكون من الضروري إجراء مزيد من العلاج.
توقعات
يمكن أن يساعد العلاج المنتظم في المنتصف المريض واحد التهاب العضلات يمكن أن يحدث الشفاء الكامل. خلاف ذلك يمكن تحقيق حالة من الجمود مع ضعف دائم في العضلات أكثر أو أقل. ومع ذلك ، في 20 ٪ من الحالات ، هناك احتمال عدم تسجيل نجاح على الرغم من العلاج المعقد.
ال التهاب الجلد والعضلات يمكن أيضًا علاجه أو الحد منه على الأقل بالعلاج المناسب. يمكن أن يؤدي علاج الورم الذي غالبًا ما يكون سبب المرض إلى تحسن دائم في الأعراض أو شفاء المرض الثانوي.
لأن العلاج الدوائي هو أ التهاب عضلات الجسم الشمولي ليس واعدًا ، يجب توجيه نطاق ثابت من الحركة من خلال العلاج الطبيعي والتمارين المستقلة. يمكن أن تؤدي تمارين القوة الخفيفة وتمارين التحمل العضلي أيضًا إلى مواجهة الأعراض. في حالة الضعف المزعج لعضلات الحلق ، يمكن أن توفر زيارة معالج النطق الراحة لتحسين صعوبات البلع. يتم ممارسة الحركات أو المواقف المفيدة التي تجعل عملية البلع أسهل.