السنسنة المشقوقة
تعريف
السنسنة المشقوقة هي تشوه خلقي ناتج عن اختلال في الأنبوب العصبي أثناء نمو الجنين. يُغلق الأنبوب العصبي عادةً ليُشكِّل القناة الشوكية. يحدث هذا في الأسبوع الثالث إلى الرابع من الحمل. إذا لم يحدث هذا الإغلاق ، ينتج عن السنسنة المشقوقة.
المرادفات بمعنى أوسع
فتح العمود الفقري ، فتح الظهر ، الحبل الشوكي
حدوث (علم الأوبئة)
تعتبر عيوب الأنبوب العصبي أثناء التطور في الرحم من أكثر التشوهات شيوعًا في الجهاز العصبي. ينطبق هذا في ألمانيا على واحدة من كل 1000 حالة حمل. بسبب الوقاية الأفضل للحوامل ، انخفض معدل الإصابة (الحدوث) بشكل حاد.
أسباب السنسنة المشقوقة
لا يزال سبب ظهور الخلل في الأنبوب العصبي غير واضح. يبدو أن العوامل البيئية ونقص إمداد الجنين بحمض الفوليك يلعبان دورًا رئيسيًا. نقص حمض الفوليك لدى الأم في الأسبوعين الثالث والرابع من الحمل له تأثير كبير على تطور القناة الشوكية للجنين.
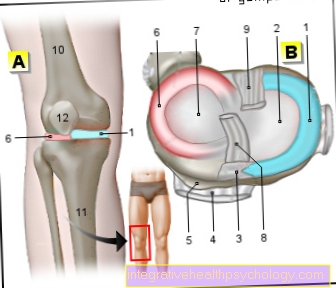
عادة تندمج أجزاء الأقواس الفقرية معًا وتشكل القناة الشوكية. النخاع الشوكي محمي بواسطة السحايا الموجودة في مياه الأعصاب.في حالة السِّنْسِنَة المشقوقة ، لا تكون هذه القناة مغلقة تمامًا لأن واحدًا أو أكثر من الأقواس الفقرية لا تنغلق عند نقطة واحدة. يمكن أن يخرج الحبل الشوكي الآن من هذه الفجوة مع السائل العصبي.
أشكال السنسنة المشقوقة
هناك نوعان من أشكال السنسنة المشقوقة:
- السنسنة المشقوقة الخفية (السنسنة المشقوقة المغلقة / المخفية)
- Spina bifida cystica (السنسنة المشقوقة الكيسية)
في شكل السنسنة المشقوقة الخفية ، لا يوجد سوى عيب في الهياكل العظمية حول الحبل الشوكي ، أي الفقرات. الأقواس الفقرية غير مغلقة. كقاعدة عامة ، هذا الشكل من السنسنة المشقوقة لا تظهر عليه أعراض.
يتم ملاحظة التشوه فقط أثناء التصوير بالأشعة السينية.
تظهر الأعراض فقط إذا كان التشوه يؤثر أيضًا على الحبل الشوكي.
غالبًا ما يرتبط ما يسمى بالجيب الجلدي (الجيوب الأنفية الشعيرية) بالسنسنة المشقوقة الخفية. هذه قناة صغيرة تبدأ على سطح الجلد وتنتهي إما داخل أو خارج الحبل الشوكي. يظهر على شكل مسام وعادة ما يكون أكثر شعرًا من المنطقة المحيطة. يمكن أن يحدث التهاب السحايا غالبًا إذا كان الجيوب الأنفية متصلة بالحبل الشوكي. هذا من المضاعفات الخطيرة في أي عمر.
السنسنة المشقوقة ليست فقط الغلاف العظمي الذي يحيط بالحبل الشوكي المشوه ، ولكن أيضًا الحبل الشوكي نفسه يتأثر. تنتفخ أغشية الحبل الشوكي من خلال الفجوة التي تشكلها الأقواس الفقرية غير المغلقة. غالبًا ما تتأثر منطقة الفقرات القطنية (الفقرات القطنية) والفقرات العجزية (الفقرات العجزية). بشكل تقريبي ، تقع هذه المجموعات الفقرية بين وفوق عظام الحوض. تمتلئ النتوءات التي تم إنشاؤها هنا بمياه الأعصاب ويمكن تمييزها وفقًا لمحتواها.
هناك أشكال يتم فيها احتواء ماء الأعصاب فقط. تشمل الأشكال الأخرى لهذه الأكياس أيضًا أنسجة الحبل الشوكي وجذور الأعصاب. الأكياس هي تجاويف مملوءة بالسوائل. في أسوأ الحالات ، ينتفخ جزء كامل من الحبل الشوكي من الفجوة.
السنسنة المشقوقة الفتحة
السنسنة المشقوقة الفتحة (السنسنة المشقوقة "الواضحة" ؛ أيضًا السنسنة المشقوقة) يصف اضطرابًا طرفيًا في القوس الفقري العظمي.
هذا يعني أن الجزء الخلفي من الجسم الفقري ، ما يسمى بالقوس الفقري ، غير موجود أو موجود جزئيًا فقط.
يهدف هذا الجزء عادة إلى حماية الحبل الشوكي الذي يقع داخل القوس الفقري. بسبب الاضطراب النهائي ، فقد النخاع الشوكي الحماية العظمية. على عكس السنسنة المشقوقة الخفية ، في السحايا المشقوقة الفتحة السحائية (سحايا المخ، مرادف لأغشية الحبل الشوكي) وربما الحبل الشوكي ليس في المكان المناسب ، ولكنه ينتفخ للخارج.
ونتيجة لذلك ، فإن الجلد الموجود فوق منطقة العيب ينخفض وينتفخ للخارج مثل القرنبيط. ثم تكمن السحايا في هذا الكيس الجلدي الرقيق (القيلة السحائية) وربما أيضًا الحبل الشوكي (القيلة السحائية).
تبرز السحايا والحبل الشوكي (لذلك لم تعد في مكانها الصحيح ، لكنها ظهرت من خلال الفتحة الموجودة في العمود الفقري) ، على غرار الحلقات المعوية في الفتق الإربي.
اعتمادًا على شدتها ، قد يكون هناك أيضًا احتباس ماء في كيس الفتق (القيلة النخاعية ، القيلة النخاعية السحائية).
في أقوى شكل ، فإن انشقاق النخاع تحدث. يقع الحبل الشوكي غير الناضج بشكل كامل ، والمعروف باسم الصفيحة العصبية ، مفتوحًا على الظهر دون تغطيته بالسحايا أو الجلد الواقي.
تقع الفتحة المشقوقة عادة في أسفل العمود الفقري القطني أو في العجز (العجز). عادة ما يكون مرتبطًا بأعراض أكثر خطورة من السنسنة المشقوقة الخفية ، مثل الشلل ، وسوء وضع القدمين ، والاضطرابات الحسية ، وعدم السيطرة على المثانة والمستقيم.
استسقاء الرأس (رأس الماء) أكثر شيوعًا أيضًا في السنسنة المشقوقة الفتحة.
السنسنة المشقوقة
تصف السنسنة المشقوقة الخفية (السنسنة المشقوقة "المخفية / المخفية") أيضًا اضطرابًا نهائيًا في القوس الفقري العظمي.
وهنا أيضًا فقد النخاع الشوكي الحماية العظمية. على عكس السنسنة المشقوقة الفتحة ، لا يتأثر الحبل الشوكي والسحايا بالاضطراب النهائي ، ولكن تم تطويرهما بالكامل في المكان المخصص لهما.
الجلد أعلاه سليم أيضًا. غالبًا لا يعاني الأشخاص المصابون بالسنسنة المشقوقة الخفية من أي أعراض على الإطلاق ويتم اكتشاف الحالة في مرحلة ما بالصدفة أثناء التصوير بالأشعة السينية أو ما شابه.
طالما لا توجد أعراض ، فإن السنسنة المشقوقة الخفية ليس لها أهمية طبية أخرى. في بعض الحالات ، يمكن ملاحظته من خلال تغيرات الجلد مثل زيادة الشعر (فرط الشعر) في موقع السنسنة المشقوقة الخفي أو عن طريق الجيوب الجلدية. الجيب الجلدي هو ممر صغير في الجلد ينتهي بشكل أعمى.
القيلة السحائية / القيلة السحائية
القيلة السحائية أو النخاعية السحائية هي فتحات السنسنة المشقوقة (أيضًا السنسنة المشقوقة).
على غرار الفتق الإربي ، عندما تكون الأمعاء في كيس فتق ، فإن السحايا المصابة بالقيلة النخاعية السحائية أو بدون (القيلة السحائية) تكون في كيس جلدي في موقع السنسنة المشقوقة.
عادة ، يتم إغلاق كل من كيس الجلد والسحايا بحيث يكون الحبل الشوكي شديد الحساسية على الأقل محميًا قليلاً.
أحيانًا يكون هناك أيضًا سائل مخزّن في كيس الفتق ، بحيث يمكن للمرء أن يتحدث عن كيس.
أعراض / شكاوى من السنسنة المشقوقة
الشكاوى الرئيسية هي الاضطرابات العصبية. يختلف المدى اختلافًا كبيرًا من مريض لآخر. من الممكن حدوث الشلل وضعف العضلات والاضطرابات الحسية للجلد وحتى سلس البول والبراز. ومع ذلك ، فإن نمو الأطفال طبيعي جدًا من الناحية العقلية.
تعتمد شدة الأعراض ونوعها على مدى الضرر. إذا انتفخ الحبل الشوكي في الفجوة الموجودة في القناة الشوكية ومن المحتمل أن يكون مقروصًا ، فإن الأعراض تكون أكثر خطورة.
أحد مضاعفات السنسنة المشقوقة هو ما يسمى بمتلازمة أرنولد كياري: يؤدي تسريب الحبل الشوكي إلى شد جميع أجزاء الجهاز العصبي المركزي (الجهاز العصبي المركزي) الموجود أعلاه. نظرًا لأن الحبل الشوكي متصل بشكل مباشر بالمخ والمخيخ ، فقد يتلف ذلك أيضًا. إذا كان السحب قويًا بدرجة كافية ، فإنه يسحب الحبل الشوكي لأسفل من الفتحة القذالية. قد يصبح المخيخ ، الذي يقع مباشرة فوق الفتحة القذالية في التجويف القحفي ، مقروصًا. قبل كل شيء ، يعيق القطار دوران مياه الأعصاب.
بما أن ماء الأعصاب يتشكل في نظام الفضاء المجوف ، البطينات ، في الدماغ ويتم تصريفها إلى أسفل ، فإنها تتراكم. رأس الماء (طب: استسقاء الرأس).
اقرأ المزيد عن هذا الموضوع على: رأس الماء في الطفل
ألم في السنسنة المشقوقة
نظرًا لأن الألياف العصبية أقل حماية في السنسنة المشقوقة ، فقد يحدث المزيد من الألم.
غالبًا ما تكون الأرجل والردفة على وجه الخصوص مؤلمة وأكثر حساسية للمس من الأشخاص الأصحاء.
يمكن أن تكون بعض الحركات مؤلمة أيضًا. إذا كان هناك شلل ، يمكن أن يحدث ألم إضافي بسبب عدم التوازن بين مجموعات العضلات المختلفة.
على وجه الخصوص ، يمكن أن يساعد هنا العلاج الطبيعي مع تعليمات حول بعض التمارين.
السنسنة المشقوقة مع استسقاء الرأس
لا سيما في السنسنة المشقوقة Aperta ، ما يسمى برأس الماء (استسقاء الرأس) تأتي.
استسقاء الرأس هو زيادة حدوث ماء الدماغ (الخمور).
يتدفق السائل عادة حول الدماغ والحبل الشوكي ، كما أنه يقع أيضًا في تجاويف في الدماغ (مساحات الخمور ، البطينين الدماغيين).
يتشكل الماء الدماغي بشكل خاص في مساحات السائل النخاعي في الدماغ ومن هناك يتدفق ببطء إلى أسفل ويغسل حول الحبل الشوكي. هناك يتم امتصاصه مرة أخرى ، أي في النهاية يتم تجفيفه ببطء. لذلك يتدفق الماء الدماغي بشكل أساسي عبر فتحة الجمجمة الكبيرة (الثقبة ماغنوم) ، والتي يمر من خلالها جذع الدماغ والحبل الشوكي أيضًا من الدماغ إلى العمود الفقري ، من الرأس.
في حالة وجود أجزاء من الحبل الشوكي في كيس فتق في السنسنة المشقوقة الفتحة ، يتم سحب الدماغ بالكامل إلى أسفل. يتم سحب أجزاء من جذع الدماغ والمخيخ التي توجد عادة في الجمجمة لأسفل وتسد فتحة الجمجمة الكبيرة.
هذا يؤدي إلى حقيقة أن ماء الدماغ لم يعد بإمكانه التدفق لأسفل ويتجمع داخل وحول الدماغ. تسمى هذه الكوكبة بتشوه أرنولد كياري. لا يتوقف إنتاج ماء الدماغ. عند الأطفال ، لا تزال عظام الجمجمة ناعمة وأحيانًا لا تلتحم معًا بشكل صحيح (مثل اليافوخ) ، وهذا هو السبب في أن الجمجمة تتوسع أحيانًا إلى أبعاد غريبة.
اقرأ المزيد عن الموضوع: علاج رأس الماء
علاوة على ذلك ، يتجلى استسقاء الرأس في الغثيان والقيء وشلل العصب القحفي وظاهرة غروب الشمس التي تتدحرج فيها العينان إلى أسفل واضطرابات بصرية وصداع ونوبات صرع تنجم عن زيادة الضغط على الدماغ.
عواقب السنسنة المشقوقة
تعتمد عواقب السنسنة المشقوقة على عدد الألياف العصبية المتأثرة من الحبل الشوكي.
عادة ما تحدث السنسنة المشقوقة الخفية دون أعراض أو عواقب.
يمكن أن تحدث فقط التغييرات السطحية في الجلد فوق المنطقة المصابة (الشعر ، الجلد الداكن ، الجيوب الجلدية).
إذا تأثرت الألياف العصبية (في السنسنة المشقوقة الفتحة) ، يمكن أن تحدث إعاقات خطيرة.
نظرًا لأن الفتحة المشقوقة تحدث عادةً في أسفل الظهر ، فإن الشلل والاضطرابات الحسية تؤثر بشكل خاص على الساقين ، وقد تحدث أحيانًا اضطرابات إدراك الألم.
القدم الحنفاء شائعة. كثير من الأطفال غير قادرين على المشي واستخدام الكراسي المتحركة.
يمكن أن يؤدي الشلل أيضًا إلى انحناء العمود الفقري (الجنف). يمكن أيضًا أن تتأثر المثانة والمستقيم ، مما يؤدي إلى سلس البول والبراز (عدم السيطرة على مرور البول أو البراز).
عادة ما يرتبط سلس البول بالتهابات المسالك البولية المتكررة. إذا لم يتم علاج استسقاء الرأس ، فقد ينتج عن ذلك تلف دائم في الرؤية والسمع. يمكن أن يحدث الصرع وتلف الدماغ الشديد أيضًا.
الوراثة في السنسنة المشقوقة
لا يوجد دليل واضح حتى الآن على أن السنسنة المشقوقة موروثة. ومع ذلك ، لا يمكن استبعاد اليقين المطلق من وجود عوامل وراثية تؤثر على المرض.
ومع ذلك ، فمن المؤكد أن نقص حمض الفوليك لدى الأم الحامل يرتبط بزيادة خطر الإصابة بانشقاق العمود الفقري.
بعض الأدوية (مثل دواء الصرع فالبروات) تزيد أيضًا من خطر إصابة الطفل الذي لم يولد بعد بالسنسنة المشقوقة. بشكل عام ، تعتبر السنسنة المشقوقة واحدة من أكثر التشوهات شيوعًا عند الأطفال.
متوسط العمر المتوقع في السنسنة المشقوقة
عادة ما يكون لدى الأشخاص الذين يولدون مصابين بالسنسنة المشقوقة متوسط عمر متوقع طبيعي. إذا لم يتم التعرف على الجيوب الجلدية على أنها تمتد إلى السحايا في النخاع الشوكي ، فإن التهاب السحايا المتكرر (التهاب السحايا) تحدث ، والتي في ظل ظروف معينة يمكن أن تلحق الضرر بالجسم كله ، مما قد يقصر من متوسط العمر المتوقع.
مع السنسنة المشقوقة Aperta ، يعتمد متوسط العمر المتوقع بشكل كبير على مدى الحادث. بشكل عام ، يمكن القول أن الأشخاص المصابين بانشقاق العمود الفقري يعتمدون في الغالب على مساعدة الآخرين وعلى المساعدة الطبية والرعاية طوال حياتهم.
إذا كان هذا يعمل على النحو الأمثل ، فمن المفترض تقريبًا متوسط العمر المتوقع الطبيعي. إذا حدثت بالفعل عواقب وخيمة في وقت مبكر ، مثل استسقاء الرأس مع تلف في الدماغ أو التهابات الكلى المتكررة بسبب سلس البول ، فيجب على المرء أن يفترض انخفاض متوسط العمر المتوقع.
من المستحيل عمل تنبؤ عام ، ولهذا السبب يجب طرح هذا السؤال بشكل فردي لكل حالة.
يمكن تلخيص ذلك بأنه كلما زادت حدة الأعراض والقيود ، انخفض متوسط العمر المتوقع في معظم الحالات.
تشخيص السنسنة المشقوقة
عادة ما تكون السنسنة المشقوقة الخفية نتيجة عرضية في الأشعة السينية. يمكن ملاحظة الجيب الجلدي العرضي (الجيوب الأنفية) بسبب بروز الجلد والشعر السميك في هذه المنطقة.
ومع ذلك ، فإن فحوصات الموجات فوق الصوتية قبل الولادة ضرورية في تشخيص السنسنة المشقوقة. يمكن بالفعل اكتشاف هذا التشوه في الرحم عن طريق التصوير فوق الصوتي.
يمكن تحديد بروتين في السائل الأمنيوسي للأم الذي يمكن أن يوفر معلومات حول نمو الطفل: بروتين ألفا فيتوبروتين (أ ف ب).
إذا وُلد الطفل بمثل هذا العيب ، فيمكن أن يساعد التصوير بالرنين المغناطيسي (التصوير المقطعي بالرنين المغناطيسي) في تحديد المدى الدقيق للتشوه.
التصوير بالرنين المغناطيسي للعمود الفقري القطني في السنسنة المشقوقة
لا يكون التصوير بالرنين المغناطيسي (التصوير المقطعي بالرنين المغناطيسي ، والتصوير بالرنين المغناطيسي) للعمود الفقري القطني (العمود الفقري القطني) ضروريًا عادةً في حالة الاشتباه في حدوث السنسنة المشقوقة ، حيث أن الفتحة المشقوقة فقط تسبب مشاكل وعادة ما يكون هذا مرئيًا للعين المجردة.
في كثير من الأحيان يمكن التعرف على هذا بالفعل في فحوصات الموجات فوق الصوتية قبل ولادة الطفل. ومع ذلك ، قد يكون من المنطقي إجراء التصوير بالرنين المغناطيسي لمعرفة ما إذا كان هناك أيضًا النخاع الشوكي في كيس الجلد (كيس الفتق) من السنسنة المشقوقة الفتحة.
خلاف ذلك ، فإن التصوير بالرنين المغناطيسي مناسب فقط في حالة الأعراض غير الواضحة (مثل بعض تشوهات القدم عند الأطفال حديثي الولادة / الأطفال) التي قد تترافق مع السنسنة المشقوقة. يمكن استخدام هذا لتقييم ما إذا كانت السنسنة المشقوقة ، والتي تحدث عادةً في العمود الفقري القطني أو العجز ، موجودة. إذا كانت هناك بعض التشوهات الأخرى ، مثل الجيوب الجلدية ، فيمكن إجراء التصوير بالرنين المغناطيسي لتقييم التشريح الدقيق للاضطراب.
يمكن أن يكون التصوير بالرنين المغناطيسي للمرأة الحامل أكثر منطقية لتوضيح فحوصات الموجات فوق الصوتية الغامضة. عادة ما تكون هذه موضع تساؤل من الأسبوع التاسع عشر من الحمل.
علاج السنسنة المشقوقة
يجب إغلاق الفتحة المشقوقة جراحيًا بأسرع ما يمكن لمنع دخول الجراثيم وانتشارها وبالتالي منع التهابات الجهاز العصبي.
تحسن الجراحة بشكل كبير من فرص البقاء على قيد الحياة ، ولكن لا يمكن دائمًا استبعاد الضرر الناتج. الهدف الرئيسي للرعاية طويلة الأمد هو تجنب المضاعفات. كقاعدة عامة ، فإن الرعاية الطبية مدى الحياة ضرورية.
مع استسقاء الرأس (رأس الماء) ، فإن تصريف المياه العصبية الزائدة له أهمية كبيرة. لهذا الغرض ، يتم وضع تحويلة تصريف مياه الأعصاب. التحويلة هي قناة مزروعة صناعياً. يمكن لهذه التحويلة تصريف مياه العصب إلى الأذين أو في تجويف البطن.
الوقاية من السنسنة المشقوقة
للوقاية من السنسنة المشقوقة ، يجب على الأم أن تتناول كمية كافية من حمض الفوليك ، فيتامين ، أثناء الحمل. وبالتالي يمكن منع عيوب الأنبوب العصبي.
إذا تم التخطيط للحمل ، فيجب تناول مكملات حمض الفوليك (4 ملغ / يوم) قبل 4 أسابيع على الأقل. ومع ذلك ، فإن هذا العلاج الوقائي مفيد فقط في الأسابيع القليلة الأولى من الحمل. بعد ذلك ، يكتمل تطور الأنبوب العصبي ولا يمكن التأثير عليه بعد الآن.
إذا كنت ترغب في إنجاب الأطفال ، يجب أن تتناول 4 ملغ من حمض الفوليك يوميًا قبل الحمل وحتى 4 أسابيع بعد الحمل.
تشخيص السنسنة المشقوقة
إن تشخيص السنسنة المشقوقة الخفي لديه تشخيص جيد. في الغالب هو اكتشاف بالصدفة أثناء الأشعة السينية. في spina bifida cystica ، يعتمد التشخيص على موقع ومدى الكيس. في معظم الأوقات ، يتم تقييد الأطفال على كرسي متحرك طوال حياتهم.
ملخص
السنسنة المشقوقة هي تشوه خلقي في القناة الشوكية. بسبب نقص حمض الفوليك في الأسبوع الثالث والرابع من الحمل ، تنغلق القناة الشوكية جزئيًا فقط عند نقطة واحدة.
يمكن أن يؤدي إلى تسرب مياه الأعصاب وكذلك الحبل الشوكي. هناك أشكال مفتوحة ومخفية. يمكن رؤية بعضها مباشرة ، في حين أن البعض الآخر يعتبر نتيجة عرضية على الأشعة السينية.
هذا الأخير عادة لا يسبب أي شكاوى. في السنسنة المشقوقة ، عندما تظهر الأكياس من الجلد ، تتراوح الأعراض من الشلل إلى ضعف المثانة. عادة ما يتم إجراء الإغلاق الجراحي لتجنب العدوى. يجب على النساء الحوامل تناول كمية كافية من حمض الفوليك كإجراء وقائي.