علاج التهاب الفقار اللاصق
ملحوظة
هذا الموضوع هو استمرار لموضوعنا:
- التهاب الفقرات التصلبي
المرادفات بمعنى أوسع
التهاب الفقار اللاصق (AS) ، التهاب الفقار اللاصق ، اعتلال الفقار المفصلي
الروماتيزم والتهاب المفاصل الروماتويدي والتهاب المفاصل الصدفي والميثوتريكسات
الإنجليزية: التهاب الفقار اللاصق
بدء العلاج
يعتمد العلاج على النشاط الالتهابي ومرحلة مرض Bechterew. علاوة على ذلك ، يجب على الطبيب بالطبع أن يأخذ في الاعتبار الاستجابة الفردية للمريض والأمراض المصاحبة.
كمقياس لنشاط المرض ، فإن باسدي (ب.آث أ.nkylosing س.التهاب البؤرة د.isease أ.ctivity أنا.ndex). إنه استبيان للمريض تم تطويره في عام 1994 من قبل مجموعة من باث ، إنجلترا. السؤال هو على سبيل المثال حسب مدة وشدة التيبس الصباحيوالألم والتعب.
أهداف العلاج هي إبطاء العملية الالتهابية ، مما يبطل الميل المتصلب لـ العمود الفقري، تخفيف الآلام ، وإذا أمكن ، الحفاظ على وظيفة وقوة المفاصل.
علاج بدني
من خلال العلاج الطبيعي (العلاج الطبيعي) يتم تحسين حركة المفاصل أو الحفاظ عليها ، ويتم شد مجموعات العضلات المختصرة وتقوية العضلات الضعيفة. علاوة على ذلك ، يتم تدريب التنسيق ، وتعلم حركات المراوغة وتقليل الألم.
الرياضات الموصى بها هي:
- السباحة
- للذهاب لركوب الدراجات
- التزلج الريفي على الثلج
- تشغيل الغابة و
- الكرة الطائرة.
يجب تجنب الاهتزازات القوية ، والأحمال من جانب واحد ، والرياضات التي تنطوي على مخاطر عالية للإصابة ، والرياضة مع زيادة الحداب (تشكيل الحدبة) العمود الفقري (ضبط المقود الصحيح عند ركوب الدراجات!).
يمكن العثور على معلومات عامة عن العلاج الطبيعي تحت موضوعنا:
- علاج بدني
- تتوفر معلومات محددة من Medon.de - العلاج الطبيعي لمرض Bechterew
علاج بدني
تدابير العلاج الطبيعي هي على سبيل المثال التطبيقات الساخنة / الباردة ، الحمامات الطبية ، التدليك ، العلاج الكهربائي، الموجات فوق الصوتية ، إلخ. تستخدم في المقام الأول لتخفيف الآلام و استرخاء العضلات.
علاج طبي
العقاقير غير الستيرويدية المضادة للالتهابات (NSAIDs) ومثبطات COX 2 (مثل Arcoxia® 90mg) هي أساس العلاج الدوائي لـ Mb. Bechterew. أنها تؤدي إلى تخفيف الآلام في 60-80٪ من المرضى وربما يكون لها أيضًا تأثير إيجابي على التصلب.
الأدوية المضادة للروماتيزم المعدلة للمرض على المدى الطويل (DMARDs) ، والتي تعتبر ضرورية لمرضى التهاب المفاصل الروماتويدي ، ليس لها أي تأثير تقريبًا على التغيرات الالتهابية في العمود الفقري في التهاب الفقار اللاصق. أفضل دواء تمت دراسته من هذه المجموعة لمرض Bechterew هو sulfasalazine (مثل Pleon®). لقد وجد أن المرضى الذين يعانون من انخفاض نشاط المرض والتدخل السائد في العمود الفقري لا يستفيدون عادة من العلاج بسلفاسالازين ، في حين أن المرضى الذين يعانون من التهاب المفاصل المحيطي في الغالب والمرضى في مرحلة مبكرة عالية النشاط من إصابة العمود الفقري قد يستفيدون من العلاج.
في بعض الأحيان ، يتم علاج مرضى التهاب الفقار اللاصق بالميثوتريكسات. تعتبر فعالية الميثوتريكسات متناقضة للغاية. يبدو أن تأثير الميثوتريكسات يقتصر بشكل أساسي على المفاصل المحيطية ، مثل مفصل الركبة ومفصل الورك ومفصل الكتف وما إلى ذلك.
لمزيد من المعلومات حول الميثوتريكسات ، راجع موضوعنا: الميثوتريكسات
على عكس التهاب المفاصل الروماتويدي ، فإن S.المنشطات (الكورتيزون) بالكاد مع التهاب الفقار اللاصق. ومع ذلك ، في حالة التورط الحاد لمفصل واحد أو عدة مفاصل ، يمكن للطبيب إجراء الحقن داخل المفصل (الحقن في المفصل) من التخدير الموضعي (= التخدير الموضعي) والمنشطات (الكورتيزون).
يؤدي هذا غالبًا إلى تسكين الآلام بسرعة والحفاظ على وظيفة المفصل. إذا لم يكن هناك تحسن كافٍ بعد حقن الستيرويد ، فيمكن إجراء عملية تقويم الأوعية الدموية (RSO = محو الغشاء المخاطي الملتهب بالنويدات المشعة ، على سبيل المثال الإيتريوم 90 أو الرينيوم 186 أو الإربيوم 169) أو عملية التقويم الكيميائي (CSO = محو الغشاء المخاطي للمفصل الملتهب بما يسمى بأدوية التصلب) يصبح. يمكن التسلل إلى مرفقات الأوتار محليًا باستخدام مخدر موضعي ، وإذا لزم الأمر ، الستيرويد القابل للذوبان في الماء (الكورتيزون).
يمكنك العثور على مزيد من المعلومات حول عملية التقويم الكيميائي في موضوعنا: تقويم الغشاء الكيميائي.
في السنوات الأخيرة ثبت أن العلاج مع مثبطات TNF-alpha (على سبيل المثال Humira® و Remicade® و Enbrel®) تظهر فعالية جيدة في التهاب الفقار اللاصق النشط. وفقًا لتوصيات مجموعة ASAS (التقييمات في التهاب الفقار اللاصق) ، يجب أن تبدأ مجموعة دولية من الباحثين ، معظمهم من أطباء الروماتيزم ، العلاج بمثبطات TNF-alpha إذا كان تشخيص التهاب الفقار اللاصق (أكده أخصائي الروماتيزم) مؤكدًا ، كان BASDAI> 4 موجودًا لمدة 4 أسابيع على الأقل ، وإذا كان هناك دواءان مختلفان على الأقل من مضادات الالتهاب غير الستيرويدية لمدة ثلاثة أشهر ، فإن الستيرويد المحقون داخل المفصل أو السلفاسالازين لم يُظهر التأثير المطلوب في المرضى الذين يعانون من التهاب المفاصل المحيطي في الغالب.
موانع لاستخدام مثبطات TNF-alpha مثل يجب أن يستبعد الطبيب مرض السل أو غيره من الإصابات الشديدة والفشل القلبي المتوسط إلى الشديد مسبقًا.
يمكنك العثور على مزيد من المعلومات حول موضوع قصور القلب تحت موضوعنا: قصور القلب
توجد دراسات أكثر حداثة حول فعالية الثاليدومايد والباميدرونات في العلاج الدوائي لالتهاب الفقار اللاصق. لإجراء تقييم له أسس جيدة ، يجب أولاً انتظار نتائج الدراسة الإضافية.
العلاج الجراحي
في إجراءات العلاج الجراحي ، يجب التمييز بين التدخلات الوقائية والترميمية والتسكينية. الهدف من جميع تدابير العلاج الجراحي هو تقليل الألم والحفاظ على وظائف المفاصل أو استعادتها والحفاظ على خط رؤية أفقي.
يعتمد اختيار الإجراء على درجة تدمير المفصل أو درجة التصلب. معظم التدخلات في روماتيزم العظام يمكن تنفيذها بطريقة مخططة. ومع ذلك ، من حيث المبدأ ، ليس كل تدخل ممكن مفيدًا للمريض. يجب بالتأكيد مناقشة الطريقة الجراحية ومتابعة العلاج وفرص النجاح وخيارات التراجع مع الجراح مسبقًا.
في منطقة المفاصل الطرفية التي تعاني من حالات غضروف سليمة إلى حد كبير ، هناك مؤشر على العلاج الجراحي إذا استمرت التورمات لأكثر من 6 أسابيع على الرغم من العلاج الدوائي الأمثل الذي تم تكييفه مع الحالة الحالية. يتم بعد ذلك إزالة الغشاء الزليلي الملتهب بالمنظار أو بشكل مفتوح ، بشكل جذري قدر الإمكان ، اعتمادًا على المفصل. استئصال الغشاء المفصلي).
بعد استئصال الغشاء المفصلي بالمنظار ، من المفيد منع عودة التهاب المفصل ، 6-8 أسابيع بعد العملية RSO (جراحة الأوعية الدموية) أو CSO (chemosynoviorthesis) للاتصال.
في المرضى الأصغر سنًا ، هناك تلف محدود في الغضروف ، ولكن انحرافات محورية شديدة تدخلات تصحيح سطح المفاصل يتم استخدام (قطع العظم المعدني). الهدف هو تحقيق حمل متساوٍ على أجزاء المفصل مرة أخرى أو في حالة تلف الغضروف المحدود ، إزالته من منطقة التحميل الرئيسية. لهذا الغرض ، يتم قطع العظم وتثبيته في الوضع الصحيح باستخدام مسامير / ألواح / أسلاك. عادة ما يتم الجمع بين هذه التدخلات واستئصال الغشاء المفصلي.
تتطلب المراحل المتقدمة مع تدمير المفصل المقابل عادةً استئصال المفصل أو استبداله أو تدخلات تقوية المفاصل.
في جراحة استئصال المفصل تتم إزالة أجزاء المفصل التالفة ، وإعادة تشكيل سطح المفصل واستبداله بوحدة فاصلة مصنوعة من أنسجة الجسم (مثل نسيج المحفظة ، والأنسجة الدهنية ، ولفافة العضلات). ومع ذلك ، فإن مثل هذه الإجراءات غير ممكنة على المفاصل الكبيرة التي تتحمل وزن الجسم (الركبتين والوركين) لأنها لن تتحمل الحمل. عادة ما يتم إجراء مثل هذه التدخلات على مقدمة القدم أو مرفق.
جراحة استبدال المفاصل أصبحت ممكنة الآن في جميع المفاصل تقريبًا. تتم إزالة أجزاء المفصل التالفة واستبدالها بمفصل اصطناعي (بدلة ، بدلة الورك, بدلة الركبة) تم استبداله. اعتمادًا على العمر والحالة العامة وحركة المريض ونوعية العظام ، يمكن استخدام بدائل داخلية بدون اسمنت أو مثبتة.
في حالة عدم استقرار المفصل ، قد يلزم استخدام نظام مقترن أو تثبيت الجهاز الرباطي. من خلال جراحة استبدال المفاصل ، يتم تحقيق تخفيف جيد جدًا للألم ، وبعد العلاج الطبيعي المناسب يتم تحقيق الحركة الجيدة والمرونة السريعة. العيب هو المتانة المحدودة للأطراف الصناعية.
تدخلات تصلب المفاصل خلق حالة مستقرة وصعبة. تتم إزالة أسطح الوصلات المدمرة ، ويتم وضع الشركاء المشتركين فوق بعضهم البعض في وضع مناسب وظيفيًا ويتم تثبيتها بألواح / براغي / مسامير أو أسلاك حتى حدوث التعظم / التقوية. يتم إجراؤها عادةً عندما يكون استبدال المفصل غير ممكن أو لم يعد ممكنًا ، وغالبًا ما يتم إجراؤه بشكل أساسي على أصابع القدم والأصابع واليد ومفاصل الكاحل والعمود الفقري.
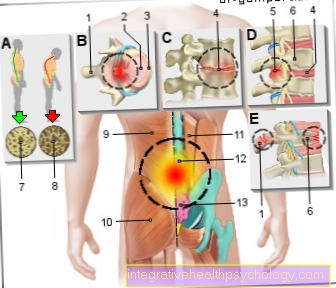
في مجال ال العمود الفقري هناك إشارة عاجلة للعلاج الجراحي في حالة الاضطرابات العصبية (عجز حسي في الذراعين والساقين ، الرباعي أو البارل ، المشية غير المستقرة ، زيادة ردود الفعل العضلية). تعتبر العمليات في حالة عدم الاستقرار العظمي ملحة نسبيًا إذا كان عدم المعاوضة للإستاتيكا يؤثر على مجال رؤية المريض ويعرضه للخطر في الحياة اليومية. مؤشرات أخرى لاستقامة العمود الفقري (عملية التقوية على العمود الفقري مع تصحيح المحور) هي ألم شديد أو إذا كان لا يمكن تحقيق خط رؤية أفقي إلا عن طريق الانحناء مفصل الركبة التي سيتم التوصل إليها.
مع جميع الإجراءات الجراحية هناك مخاطر عامة وخاصة والتي يقوم الجراح بإبلاغ المريض عنها قبل التدخلات المخطط لها. البعض مثل خطر أ عدوى الجرح أو اضطراب التئام الجروح، تزداد في المرضى الذين يعانون من التهاب الفقار اللاصق من المرض نفسه أو من العلاج الدوائي. لذلك ، قبل إجراء عملية جراحية مخططة ، يجب عليك بالتأكيد التحدث إلى الطبيب بشأن تقليل الجرعة الضرورية أو وقف الدواء.
إعادة تأهيل
لنجاح ما ورد أعلاه جراحة العظام الروماتيزمية واحدة متابعة العلاج المكثف أساسى.
عادة ما يحدد الجراح نظام علاج المتابعة. وهذا يشمل ، من ناحية ، الفحوصات المنتظمة للجروح وتغيير الضمادات ، ومن ناحية أخرى ، اعتمادًا على الإجراء ، علاج متابعة خاص في شكل علاج طبيعي ، ربما باستخدام الوسائل المساعدة (مثل الجبائر الحركية أو أجهزة تقويم العظام أو العكازات).
بعد تدخلات تقوية المفاصل ، عادة ما يكون من الضروري تثبيت الجبس لمدة ستة أسابيع ، بعد عمليات التقوية في منطقة العمود الفقري غالبًا ما يجب ارتداء مشد لفترات طويلة (8-12 أسبوعًا).
بالطبع والتكهن
إن بداية ومسار التهاب الفقار اللاصق خادعان ، مع احتمال حدوث أكبر خسارة في الوظيفة والضرر في السنوات العشر الأولى من المرض. الشكاوى الرئيسية للمرضى فيما يتعلق بنوعية الحياة هي التيبس والألم والتعب وقلة النوم.
العوامل التي تجعل مسار المرض أكثر احتمالا هي:
- إصابة مفصل الورك ومفصل الركبة
- زيادة معدل الترسيب (> 30 ملم في الساعة الأولى)
- فعالية منخفضة للأدوية المضادة للالتهابات (NSAIDs)
- تقييد حركة العمود الفقري القطني
- التهاب في إصبع الخنصر ومفاصل أصابع القدم
- التهاب المفاصل القليل (التهاب العديد من المفاصل في نفس الوقت)
- ظهور المرض قبل سن 16.
يصيب التهاب الفقار اللاصق المرضى في سن مبكرة نسبيًا ، مما يعني أن عبء المرض ، الذي غالبًا ما يكون كبيرًا ، يستمر لفترة طويلة. كانت الخيارات العلاجية لالتهاب الفقار اللاصق محدودة للغاية حتى الآن ، ولكن من المتوقع حدوث تحسن كبير من مثبطات TNF-alpha الجديدة نسبيًا.