زرع الكلى
المرادفات
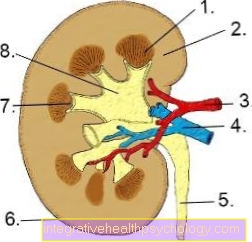
الكلى Tx ، NTX ، NTPL
إنجل. = زرع الكلى وزرع الكلى
تعريف زراعة الكلى

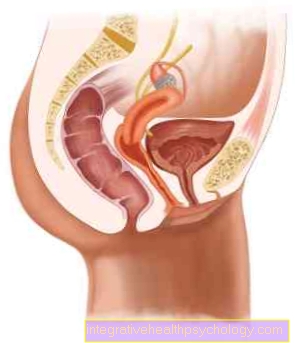
تحت واحد زرع الكلى يفهم المرء الزراعة الجراحية لعضو مانح في المتلقي. يلزم زرع الكلى في حالة وجود ضعف كلوي في المرحلة النهائية (طرفية الفشل الكلوي).
يتم التمييز بين التبرعات الحية والتبرعات بالجثث ، ويكون الأقارب أو المقربون منهم في الحالة الأولى. الكلى التبرع ، في الحالة الأخيرة يأتي العضو من شخص ميت. حقيقة أن الكلية الأجنبية لا تحتوي على نفس المادة الجينية مثلها يعني أن المريض الذي خضع لعملية زرع عادة ما يجب أن يأخذ دواء مدى الحياة يحتوي على الجهاز المناعي تضعف بوعي ل ردود فعل الرفض كى تمنع. ومع ذلك ، فقد زادت فرص النجاح بشكل كبير في السنوات الأخيرة.
بالإضافة إلى زراعة الكلى ، غسيل الدم (غسيل الكلى) في فشل كلوي مستخدم. يزيل غسل الدم المواد الضارة من دم المريض ، حيث لم يعد بإمكان الكلى القيام بهذه المهمة. هنا ، ومع ذلك ، يجب على المريض تنظيف كليتيه بواسطة آلة عدة مرات في الأسبوع. بشكل عام ، يرتبط التدخل الجراحي ، أي زراعة الكلى ، بتحقيق مكاسب عالية في جودة حياة المريض ، حيث أن وظائفه اليومية غير مقيدة ويمكن أن تشارك في الحياة الاجتماعية أكثر بكثير من مريض يحتاج إلى غسيل الكلى.
علم الأوبئة
في عام 2008 في ألمانيا 1184 كلى (أعضاء الجثة) من أجل زرع الكلى. من التبرعات الحية ، تم زرع 609 أعضاء في نفس العام. في المتوسط ، يتم زرع حوالي 2000 كلية كل عام. ومع ذلك ، يوجد في الولايات المتحدة حوالي 25000 سنويًا. تعتمد عملية زرع الكلى على خصائص الجسم الفردية ونشاط جهاز المناعة.
في حالة عمليات زرع الكلى 80٪ من الحالات هي تبرعات جثة ، و 20٪ تبرعات حية.
كان إجمالي 7703 مرضى من ألمانيا على قائمة الانتظار للحصول على كلية متبرع بها في عام 2008.
التاريخ
الأول زرع الكلى كان في سنوات 1902 صنعه إمريش أولمان على كلب. تم إجراء أول عملية زرع كلى بشرية 1947 في بوسطن بواسطة David H. Hume ، لكنه لم ينجح بسبب رد فعل الرفض للكلية المتبرع بها. بعد ست سنوات 1953، تمكن جين هامبرغر من إجراء أول عملية زرع كلى ناجحة في العالم في باريس على صبي صغير. نجا الطفل لعدة أيام من كلية تعمل بشكل سيء.
بعد أقل من عام ، أجرى جوزيف موراي عملية زرع توأم ناجحة في بوسطن. نجوا ثماني سنوات. 1962 أجرى عملية زرع كلية مع العلاج اللاحق مثبطات المناعة حتى أنه نجح في زرع كلية بين اثنين من أقاربه من غير الدم. قاد راينهولد ناجل وويلهلم بروسيج 1964 إجراء أول عملية زرع كلى ناجحة في ألمانيا. حقق Günther Kirste اختراقًا 2004 في فرايبورغ ، حيث أجرى هو وفريقه عملية زرع حية لمريض لديه فصيلة دم غير متوافقة.
التشخيص
لتأكيد تشخيص الفشل الكلوي أو الفشل الكلوي ، يقوم معدل الترشيح تحدد الكلى بالموجات فوق الصوتية وتقنيات التصوير مثل أ CT و التصوير بالرنين المغناطيسي المستخدمة ، فضلا عن مختلف معلمات المختبر (الكرياتينين, سيستين سي، جمع البول على مدار 24 ساعة). في حالات فردية ، يتم استئصال قطعة نسيج جراحيًا من الكلية وفحصها في المختبر (خزعة). من المتطلبات الأساسية لعملية زرع الكلى تطابق فصيلة دم المتبرع والمتلقي. موانع الاستعمال المرضى الذين يعانون من شديدة مرض الورم مع ضعف فرص الشفاء والالتهابات الحادة والحادة مرض قلبي.
إشارة / شرط

أ الكلى يتم زراعته في المرضى الذين يعانون من الفشل الكلوي النهائي (ضعف كلوي لا رجعة فيه) المرضى. يمكن أن يكون هذا أيضًا بسبب حقيقة أن أكثر من ثلث أنسجة الكلى (على كلا الجانبين) غير صالحة للعمل بالفعل وبالتالي يبقى المريض لبقية حياته يتطلب غسيل الكلى هو.
لم يعد الجسم قادرًا على القيام بوظيفة إزالة السموم الحيوية ، والتي تؤدي بعد وقت قصير إلى فشل أعضاء متعددة وبالتالي إلى الموت. يمكن أن يحدث الفشل الكلوي ، على سبيل المثال ، من خلال تناول بانتظام مسكن آلام على مدى فترة زمنية أطول ، أمراض الكلى بسبب جر البرودة ، كيسات في أنسجة الكلىالتي تؤثر على وظائف الكلى ، التهاب الحوض الكلويالتي تحدث بشكل متكرر عند المرضى ولا تستطيع الشفاء بشكل صحيح ، كيس ماء الكلى مع انسداد المسالك البولية وكذلك من خلال داء السكري و ضغط دم مرتفع. نظرًا لأن الكلى لم تعد تعمل بشكل صحيح ، فإنها لم تعد قادرة على تركيز البول بشكل كافٍ لإزالة الملوثات من الجسم.
هذا يضع المبادئ التوجيهية لنقل مثل هذا العضو في سياق زرع الكلى قانون الزرع بثبات. الشرط الأساسي لتلقي كلى متبرع هو أن تكون فصيلة الدم متوافقة أنظمة ABO. هذا يعني أن ملف فصائل الدم تطابق المتبرع والمتلقي حتى لا يطور المتلقي أجسامًا مضادة لفصيلة دم المتبرع. إذا تم تشكيل الأجسام المضادة ، فسيكون هناك واحد رد فعل الرفض الكلى تلقت ذلك زراعة الاعضاء سيفشل.
موانع
أ زرع الكلى لا يمكن إجراؤه في المرضى الذين يعانون من ورم خبيث منتشر بالفعل ورم (ورم خبيث منتشر) تعاني. أيضا في وجود عدوى جهازية نشطة أو في فيروس العوز المناعي البشري (الإيدز) غير مزروع.
إذا كان متوسط العمر المتوقع للمريض أقل من عامين ، فإن هذا يستبعد أيضًا عملية زرع الكلى.
يجب إيلاء اعتبار خاص لنقل الأعضاء في حالة متقدمة تصلب الشرايين (تصلب الشرايين) أو إذا لم يتعاون المريض (الامتثال).
المضاعفات
إذا سارت عملية زرع الكلى على ما يرام ، ستخرج الكلى على الفور. إذا لم يكن الأمر كذلك ، فمن المحتمل أن يكون هناك تلف طفيف في أنسجة الكلى. يمكن أن يكون هذا الضرر مرتبطًا بالنقل (النقل من المتبرع إلى المتلقي) أو غالبًا أيضًا بالتبرعات من المتوفى ، نظرًا لأن الكلى حساسة للغاية خارج الكائن الحي. بعد العملية ، يجب إعطاء الجسم عامل سيولة الدم (عادة الهيبارين) ، وإلا فهناك خطر حدوث أ جلطات الدم أشكال على الخيط الجراحي.
الجلطة الدموية هي جلطة من الدم المتخثر يمكن أن يفك ويسد وعاء الكلى ، على سبيل المثال. هذا له عواقب تهدد الحياة. على الرغم من ترقق الدم ، هناك خطر متبقي من أن مثل هذه الجلطة يمكن أن تتشكل. في حالات نادرة ، فإن الحالب (الوصلة بين الكلى والإحليل) في عملية الإعدام على الكلى ، تسرب ، والتي لا يمكن إصلاحها إلا جراحياً.
إذا سارت العملية وفقًا للخطة ، يمكن للكلى بالفعل إنتاج وتصريف البول أثناء العملية. إذا لم يكن هذا هو الحال حتى بعد تأخير ، يجب افتراض أن الكلى في حالة تالفة. يمكن أن يحدث هذا ، على سبيل المثال ، أثناء النقل من الجسم المتبرع إلى الجسم المتلقي ، حيث لا يتم تزويد الكلية بالأكسجين خلال هذا الوقت.
يمكن تقسيم المضاعفات الأكثر شيوعًا بعد زراعة الكلى إلى أربع مجموعات:
- مضاعفات ما بعد الجراحة
- رد فعل الرفض
- عواقب العلاج المثبط للمناعة
- تكرار المرض الأساسي (تكرار)
1. الى مضاعفات ما بعد الجراحة يشمل النزيف ، تكون الجلطة الدموية في الأوعية الكلوية (تجلط الدم), فشل كلوي حاد العضو المزروع (فقدان حاد للوظيفة) أو تسرب في الحالب (تسرب الحالب).
2. رد فعل الرفض الحاد بعد زرع الكلى يعني أن الكائن المتلقي يتعرف على العضو المتبرع به على أنه غريب ويرفضه كآلية دفاعية. نتيجة لذلك ، لا يمكن للكلية الجديدة أن تعمل.
لتجنب تفاعلات الرفض الحادة ، يسمى علاج النبض الكورتيكويد (جرعة عالية من كورتيزون في وقت قصير دون تقليل الجرعة البطيئة اللاحقة) أو تكثيف العلاج المثبط للمناعة. إذا لم يكن هناك رد على منشطات (مقاومة الستيرويد) أدوية أخرى تدار (ATG ، OTK3).
3. تشمل المضاعفات التي يمكن أن تحدث بعد زرع الكلى أيضًا آثار العلاج المثبط للمناعة. وتشمل هذه ، من ناحية ، زيادة التعرض للعدوى ، ومن ناحية أخرى ، زيادة معدل تطور الأورام السرطانية الخبيثة (الأورام الخبيثة).
غالبًا ما يُصاب مريض الزرع بـ Pneumocystis jiroveci (عدوى الرئة) ، فيروسات مجموعة الهربس (CMV = ج.ytoممساو-السادسروس HSV = فيروس الهربس البسيط, EBV = فيروس ابشتاين بار, VZV = فيروس الحماق النطاقي؛ الصور السريرية المختلفة) أو فيروس بوليوما BK (اعتلال الكلية).
إن العدد المتزايد من الأورام الخبيثة في متلقي زراعة الكلى هو فوق كل شيء أورام الجلد أو الأورام اللمفاوية للخلايا B التي يسببها EBV ، أورام الغدد الليمفاوية بسبب ذلك فيروس ابشتاين بار.
4. المضاعفات الأخرى التي يمكن أن تحدث بعد عملية زرع الكلى هي تكرار المرض الأساسي من المفهوم أن هذا يعني تكرار المرض الذي يؤثر في الأصل على الكلى في العضو الجديد المزروع.
أخيرًا ، غالبًا ما يُلاحظ ارتفاع حاد في ضغط الدم لدى مرضى زراعة الكلى ، الأمر الذي يتطلب علاجًا مدى الحياة.
توقعات
يعتبر التكهن بعد عملية زرع الكلى جيدًا. عادةً ما يعمل أكثر من 90٪ من الكلى المزروعة بشكل صحيح لمدة 5 سنوات تقريبًا. حتى بعد هذه الفترة ، تم الإبلاغ عن تجارب جيدة للمرضى. ومع ذلك ، هناك اختلافات في مدة الوظيفة ، سواء حصل المرء على تبرع حي أو تبرع متوفى. حوالي 70٪ من كلى المتوفين تعمل لمدة 5 سنوات. في حالة فشل الكلى الجديدة ، يجب على المريض غسل الدم (غسيل الكلى) أو البحث عن عملية زرع كلى أخرى ، وهو أمر نادر جدًا. يزيد زرع الكلى من المكاسب في نوعية الحياة والاستقلالية بشكل كبير. عادة ما يستفيد المرضى بشكل كبير من زراعة الكلى.
الوقاية

لمنع زرع الكلى ، أو تلف الكلى بشكل عام ، تحتاج إلى رعاية إضافية لكليتيك. تلعب الأحداث الصادمة الناتجة عن انخفاض درجة حرارة الجسم أو الاهتزازات (على سبيل المثال عند ركوب دراجة نارية) ، ولكن أيضًا النظام الغذائي والسلوك الصحي دورًا رئيسيًا في الوقاية والوقاية.
إذا أمكن ، يجب عدم تبريد الكلى خارجيًا ويجب عدم تعريضها للتبريد الفائق أو الاهتزازات المستمرة. يمكنك حماية نفسك من هذا باستخدام حزام الكلى البسيط عند ركوب سكوتر أو دراجة نارية (حتى في المواسم الدافئة). بالإضافة إلى النظام الغذائي ، يلعب السلوك الصحي الفردي أيضًا دورًا رئيسيًا. التهاب المثانةغالبًا ما يتم تقييم شكاوى الحوض الكلوية في شكل آلام الظهر ، والبول المتغير (بني ، أحمر ، داكن جدًا) في وقت متأخر جدًا من قبل المريض على أنها تستحق العلاج ، لذلك ، من بين أمور أخرى ، يمكن أن تحدث عدوى في المسالك البولية ويبقى الضرر الناتج في شكل كلية غير كاملة وظيفية.
الأكل الصحي مفيد أيضًا للكلى. يُنصح أيضًا باتباع نظام غذائي منخفض البروتين (وليس منخفض البروتين) للمرضى الذين لا يعانون من تلف في الكلى. يجب أيضًا تناول الملح بشكل قليل ، لأنه يزيد من ضغط الدم ، وهو أمر غير مفيد على المدى الطويل لوظائف الكلى. ينصح بتناول 1.5-2 لتر من الماء يوميًا. يؤدي انخفاض كمية الماء بشكل ملحوظ إلى تلف الكلى من خلال زيادة نشاط الكلى ، ولكن يتأثر القلب أيضًا بسبب الزيادة المستمرة في حجم الدم. كما يجب تجنب السمنة ، لأن هذا يضغط على الكلى بشكل مباشر من خلال الوزن وبشكل غير مباشر من خلال زيادة تناول الملح (من خلال تناول المزيد ، وتناول وجبات جاهزة تحتوي على نسبة عالية من الملح ، وما إلى ذلك) ، وكذلك زيادة ضغط الدم و مستويات السكر في الدم.
تزيد مستويات السكر في الدم من الخطر السكرى (مرض السكري) لتمرض. لا يلزم اتباع نظام غذائي منخفض البوتاسيوم إلا إذا تم تشخيص الفشل الكلوي. تساهم الفواكه والخضروات الطازجة بالإضافة إلى التمارين الرياضية الكافية في تحسين وظائف الكلى. وفقًا لبحث حديث ، يشتبه المرء في وجود صلة بين نقص فيتامين D ونقص الكهارل في تلف الكلى. يمكن أن ينتج الجسم فيتامين د على شكل أشعة الشمس ويتم امتصاص الإلكتروليتات في نظام غذائي متوازن. تعتبر الفحوصات المنتظمة التي يقوم بها طبيب الأسرة وسيلة مثبتة جيدًا للكشف المبكر عن الأمراض المحتملة والوقاية منها.
ملخص
يصف مصطلح زرع الكلى نقل كلية أجنبية من متبرع إلى متلقي. من أجل الحصول على مثل هذا العضو ، يجب أن يكون المتلقي إما مدرجًا في قائمة لتخصيص العضو المتوفى (منظمة مسؤولة = Eurotransplant) ، أو ابحث عن شخص مقرب للتبرع الحي.
من أجل الحصول على عضو متبرع ، يجب أن يفي المريض أولاً بالمتطلبات الصحية المختلفة ثم يتم تخصيصه بناءً على معايير معينة مثل توافق فصيلة الدم (مطابقة مجموعات الدم للمتبرع والمتلقي).
يتم نقل العضو الفعلي في عملية واحدة. بعد ذلك ، يتلقى المريض المزروع علاجًا دوائيًا لقمعه الجهاز المناعي (العلاج بالتثبيط المناعي) الذي يجب القيام به مدى الحياة. الهدف من هذا العلاج هو منع رفض العضو ، وهو أحد أهم المضاعفات التي يمكن أن تحدث بعد زراعة الكلى.
يعتمد تشخيص وظيفة الكلى الجديدة على مصدر العضو المتبرع به (تشخيص أفضل للتبرعات الحية) من ناحية ، وعلى الإعداد الأمثل لقيم معينة مثل ضغط الدم أو نسبة الدهون في الدم من ناحية أخرى.